Пурпура тромбоцитопеническая или болезнь Верльгофа – это заболевание, которое возникает на фоне снижения количества тромбоцитов и их патологической склонности к склеиванию, и характеризуется появлением множественных кровоизлияний на поверхности кожи и слизистых оболочек. Болезнь относится к группе геморрагических диатезов, встречается достаточно редко (по статистике ей заболевает 10–100 человек в год). Впервые была описана в 1735 году известным немецким врачом Паулем Верльгофом, в честь которого и получила своё название. Чаще все проявляется в возрасте до 10 лет, при этом она с одинаковой частотой поражает лица обоих полов, а если говорить про статистику среди взрослых людей (после 10-летнего возраста), то женщины заболевают в два раза чаще, чем мужчины.
- Этиология заболевания
- Механизм развития болезни
- Клиническая картина и виды
- Основные симптомы болезни
- Диагностика
- Как лечить?
Классификация
Тромбоцитопеническая пурпура подразделяется на несколько видов заболеваний, разных по своим этиологическим, клиническим и патогенетическим особенностям.
Это:
- Болезнь Верльгофа (идиопатический вариант заболевания, когда причины неизвестны),
- Симптомокомплекс Верльгофа (симптоматическая, или фульминантная тромбоцитопения), возникающая независимо от иммунных нарушений,
- Появление изоиммунной тромбоцитопенической пурпуры характерно для последствий переливания крови,
- Трансиммунная тромбоцитопеническая пурпура наблюдается у новорожденных, когда материнские антитела проникают через плаценту, и беременность осложняется подавлением тромбоцитоза у плода.
- Гетероиммунная тромбоцитопеническая пурпура – повреждение тромбоцитарных антигенов агентами вирусов, лекарств,
- Аутоиммунная тромбоцитопения является следствием аутоиммунных патологий,
Многие ученые характеризуют тромбоцитопеническую пурпуру как общий комплекс симптомов различных заболеваний, которым свойственна кровоточивость и скачки уровня тромбоцитов.
С этой точки зрения подразделяют тромбоцитопеническую пурпуру на первичную и вторичную, при наличии связи с другой патологией.
Существует риск спутать тромбоцитопеническую пурпуру с таким видом геморрагии, как тромботическая тромбоцитопеническая пурпура (ТТП), или болезнь Мошковича, у которой симптомы схожие, но в основе имеются нарушения микроциркуляции крови и, вследствие этого, множественные тромбозы.
Данное заболевание встречается впервые только в пожилом возрасте, преимущественно у женщин, и имеет тяжелое агрессивное течение, выражающееся в интенсивном образовании тромбов с сопутствующей этому ишемией.
По характеру протекания выделяется 3 формы тромбоцитопенической пурпуры:
- Острая, характерная преимущественно для детского возраста. Ей свойственны недолгая продолжительность (до полугода), завершающаяся стабилизацией уровня тромбоцитов и отсутствие рецидивов.
- Хроническая, выявляющаяся у взрослого населения. Длительность её всегда более 6 месяцев
- Рецидивирующая форма характеризуется чередующимися циклами нормального уровня тромбоцитов с эпизодами тромбоцитопенической пурпуры.
Прогноз
Как ни парадоксально, он почти всегда благоприятен. При манифестации в детском возрасте (до 6 лет) а также полноценном лечении, летальность едва составляет 10%. В остальных ситуациях удается достичь стойкого восстановления.
У взрослых пациентов старшей группы шансы на успех несколько ниже. Излечение или переход в качественную ремиссию достигаются в 70-80% ситуаций.
Названные выкладки справедливы для всех описанных выше форм, но при условии проведения курса терапии. Для контроля состояния здоровья человека, коррекции лечения необходимы регулярные осмотры у гематолога.
Особенности течения тромбоцитопенической пурпуры
Продолжительность и тяжесть тромбоцитопенической пурпуры во многом зависят от провоцирующего фактора.
Ввиду этого выделяются три поведения тромбоцитопенической пурпуры:
- Если провоцирующим фактором устанавливается воздействие лекарственных или химических средств, то течение тромбоцитопенической пурпуры обычно не выходит за рамки 3-х месячного срока и выздоровление наступает самопроизвольно.
- Если заболевание спровоцировано радиационным облучением, то состояние больного характеризуется как тяжелое из-за обширных кровотечений, диатеза, поражения костного мозга.
- Детская форма (инфантильная), возникающая чаще до 2-3 летнего возраста, развивается стремительно, тяжело протекает, рискуя перейти в хроническую форму.
Определение пурпуры
Тромбоцитопеническая пурпура включает в себя три этапа:
- Геморрагическая стадия (криз), выражающаяся всем комплексом симптоматики и значительным снижением тромбоцитов в крови.
- Ремиссия, при которой внешние признаки тромбоцитопенической пурпуры отступают, но данные лабораторных анализов, свидетельствующие о недуге, пока сохраняются.
- Клинико-гематологическая ремиссия, при которой показатели крови нормализуются, новые симптомы не возникают.
Механизм развития болезни Верльгофа
Начало заболевания характеризуется стремительным снижением количества тромбоцитарных компонентов по отношению к общему объёму крови, что приводит к нарушению её свёртываемости. Этот процесс сопровождается нарушением трофики (питания) сосудов, дистрофией сосудистого эндотелия и увеличением проницаемости сосудистых стенок по отношению к эритроцитам. Течение болезни усугубляется ещё и тем, что во время её развития нарушается работа иммунной системы, которая начиная продуцировать антитромбоцитарные иммуноглобулины, вызывающие лизис (разрушение) тромбоцитов. Следует сказать, что термин идиопатическая тромбоцитопеническая пурпура обозначает то, что все вышеописанные процессы развиваются стремительно, но из всего вышесказанного можно сделать вывод о том, что в основе всех патогенетических процессов лежит тромбоцитопения, которая вызывает дистрофию сосудов и становится причиной развития длительных геморрагических кровоизлияний.
В чем искать причины болезни?
Учеными не достигнуто общего мнения насчет причин, вызывающих тромбоцитопеническую пурпуру – споры по этому поводу рискуют затянуться надолго.
Изучение факторов, ведущих к разрушению красных кровяных пластинок, их сопоставление и анализ ведется постоянно и является неоценимым для расшифровки причин тромбоцитопенической пурпуры.
Пока же ученые могут точно сказать, что в более чем 45% случаев причины тромбоцитопенической пурпуры установить не удается, то есть заболевание является явлением идиопатического характера.
Установлено решающее значение для возникновения тромбоцитопенической пурпуры:
- Переохлаждения, обморожения,
- Наследственной предрасположенности,
- Телесных повреждений,
- Стресса,
- Интенсивного ультрафиолета и радиации,
- Аллергических реакций на медикаменты, соли тяжелых металлов, химикаты.
Сочетаемые факторы значительно усугубляют ситуацию.
Причина тромбоцитопенической пурпуры, заключающаяся в недостаточной выработке тромбоцитов клетками костного мозга из-за нарушений их функционирования, наблюдается при болезни Верльгофа.
Современные достижения относительно причин тромбоцитопенической пурпуры отдают первенство иммунной и вирусной этиологии – именно они наиболее полно объясняют последние достижения диагностики.
Согласно иммунной гипотезе происхождения тромбоцитопенической пурпуры, в результате какого-либо заболевания у человека образуются антитела к своим же собственным тромбоцитам, которые вскоре разрушаются вследствие аутоиммунного механизма. Иммунные клетки, которые должны стоять на страже «своих», почему-то теряют «память» и принимают свои собственные тромбоциты за чужеродные объекты, истребляя их.
Жизнь тромбоцитов и так очень краткосрочна, всего 10 суток, а при тромбоцитопенической пурпуре они разрушаются уже через несколько часов.
Установлено, что в 40 % случаев причиной тромбоцитопенической пурпуры являются перенесенные инфекции, особенно вирусные.
Наиболее представлена связь с возникновением тромбоцитопенической пурпуры следующих инфекций:
- Гриппа,
- Аденовируса,
- Ветряной оспы,
- Мононуклеоза,
- Краснухи,
- Кори,
- Коклюша,
- Свинки (паротита).
Бактериальные причины тромбоцитопенической пурпуры изучены мало, так как подобные случаи манифестации недуга крайне редки.
Но доказано, что тромбоцитопеническая пурпура серьезно осложняет течение:
- Малярии,
- Септического эндокардита
- Брюшного тифа,
- Лейшманиозов,
Важное значение для возникновения тромбоцитопенической пурпуры отводится:
- Нарушениям образования форм тромбоцитов при различных формах анемии, лейкозах, ретикулезах, опухолях
- Состоянию селезенки, как органа, отличающегося готовностью уничтожать «лишние» тромбоциты.
- Образованию тромбопластина и серотонина, которые имеют влияние на продолжительность кровотечений и процессы тромбообразования.
Формы заболевания
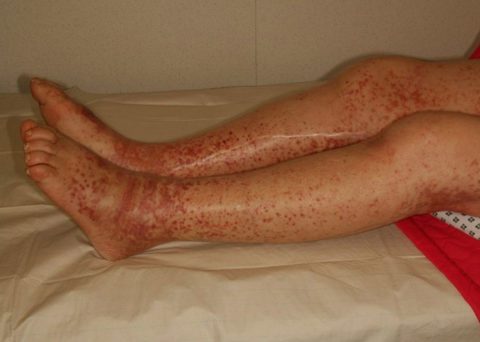
В клинической практике различают две формы болезни Верльгофа — сухую и влажную, что связано с тяжестью состояния больных.
Сухая форма считается более благоприятной и легкой, так как при ней не возникает кровотечений (как наружных, так и внутренних), единственным проявлением болезни является сыпь на коже и слизистых, заметная невооруженным глазом. Часто элементы сыпи представляют из себя отдельные точки и штрихи темного цвета, склонные к слиянию. При выраженном поражении вся поверхность кожи ног, рук или туловища может быть покрыта небольшими синяками, которые находятся на разной стадии заживления.
Влажная форма болезни представляет большую опасность для пациента, так как при ней происходят выраженные кровотечения, которые трудно остановить. Причиной для кровоизлияний могут служить незначительные травмы, медицинские манипуляции, у женщин чаще всего наблюдаются маточные кровотечения вне нормального менструального цикла. В тяжелых случаях кровотечения могут начинаться спонтанно, без предшествующей травматизации кожи или слизистых, при этом наиболее распространены носовые кровотечения.
Симптомы тромбоцитопенической пурпуры
Тромбоцитопеническая пурпура начинается, когда снижение тромбоцитов в крови регистрируется до значения 50 тыс.ед/мкл и ниже. Фактор, запускающий заболевание, обычно действует за 2-3 недели до этого.
Характерными симптомами являются разного размера бордовые болезненные высыпания на слизистых и коже разной глубины.
Они могут представлять собой:
- Единичные мелкие капиллярные точки (петехии),
- Сгруппированные участки мелких высыпаний, образующие разные геометрические фигуры,
- Обширные пятна множественного характера.
Сыпь при тромбоцитопении, представляющая собой кровоизлияния, может быть:
- Сухой,
- Влажной, кровоточащей по ночам вне зависимости от какого-либо воздействия.
Прогноз на выздоровление
Форма заболевания определяет прогноз
Выделяют несколько вариантов болезни Верльгофа, каждый из которых имеет собственный прогноз по течению заболевания:
- Острая форма течения наиболее характерна для детского возраста, она чаще всего диагностируется после перенесенного инфекционного заболевания. Наиболее характерен однократный эпизод возникновения симптомов болезни, который разрешается через 1-2 месяца самостоятельно либо после минимальной терапии лекарственными препаратами. Около ¾ больных выздоравливают полностью.
- Хроническая форма болезни выявляется не более чем у 10% больных, она подразделяется по частоте рецидивов на редко, часто и непрерывно обостряющуюся. Однако даже при наличии часто обостряющейся формы прогноз для жизни остается благоприятным из-за имеющихся современных методов лечения. Хроническая форма болезни менее склонна проходить спонтанно, но курс лекарственных препаратов, влияющих на систему крови, способен перевести ее в практически не рецидивирующую форму, которая никак не сказывается на качестве жизни пациента.
Зависимость риска развития геморрагического синдрома от уровня тромбоцитов
| Число тромбоцитов (тыс. Ед/мкл) | Симптомы |
| Больше 50 | Нет |
| 30-50 | Незначительные травмы могут приводить к образованию гематом |
| 10-30 | Внезапное появление гематом и петехий |
| Меньше 10 | Возможность возникновения внутренних кровотечений |
Название заболевания указывает на цвет сыпи – пурпурный, включающий в себя все оттенки красного. При запустевании кровоподтеки образуют насыщенный зеленые и желтые оттенки, вследствие чего общий фон кровоизлияний обычно очень яркий
Чаще всего высыпания обнаруживаются спереди туловища, на верхних и нижних конечностях, редко – на шее и лице.
Одновременно с кожными высыпаниями проявляются пятна и на слизистых:
- Вокруг миндалин и на них,
- На своде неба,
- В конъюнктиве и сетчатке глаз.
Пятна тромбоцитопенической пурпуры выбирают и труднодоступные для осмотра врача места, которые видны только при помощи специальных аппаратов:
- На внутренних органах, что отличается особой болезненностью,
- В толще жировой ткани,
- На поверхности оболочек мозга,
- Барабанная перепонка.
Характерные для тромбоцитопенической пурпуры кровотечения также подразделяются по степени интенсивности и формам.
Они могут быть:
- Десневые, в том числе из лунки при удаленном зубе,
- Носовые,
- В виде включений в рвотных массах, моче или испражнениях,
- Из мест прикрепления миндалин после их удаления,
- В виде кровохарканья,
- При интенсивных менструациях.
Общая клиника тромбоцитопенической пурпуры характеризуется:
- Снижением тонуса,
- Сердечно-сосудистая система подвергается осложнениям в виде нарушений ритма температура тела не повышается,
- Увеличивается в размерах селезенка.
При острой форме тромбоцитопенической пурпуры регистрируется увеличение лимфоузлов, особенно у детей.
Симптомы болезни
Снижение тромбоцитов приводит к носовым кровотечениям
Симптомы болезни напрямую связаны со снижением числа тромбоцитов, чем меньше их число, тем сильнее выражены проявления заболевания. Первые симптомы появляются, как правило, при снижении показателя количества тромбоцитов ниже 100 x 109, к ним относятся:
- легкое появление гематом (синяков) после незначительных травм;
- появление многочисленных мелких точек темно-коричневого или красного цвета на коже и слизистых, которые могут сливаться, образуя небольшие гематомы.
- мелкая сыпь на слизистой рта, языке;
- выраженная кровоточивость десен;
- обильные менструальные кровотечения;
- частые кровотечения из носа;
- окрашивание кала в черный цвет;
- выделение мочи с примесью крови.
В тяжелых случаях могут возникать спонтанные внутренние кровотечения, проявляющиеся симптомами поражения органа, в котором возникло кровоизлияние.
Диагностика
При появлении симптомов тромбоцитопенической пурпуры важно осведомить врача о тех, факторах, которые могли явиться провокаторами состояния.
Следует детально описать:
- Похожие явления у родственников,
- Предположения относительно факторов, запустивших заболевание, их время воздействия,
- Зависимость кровотечений от механического или другого воздействия,
- Характер кровоточивости.
После визуального осмотра пациента врач-гематолог назначает комплексный анализ крови, включающий в себя:
- Выявление уровня падения тромбоцитов,
- Количественное значение эритроцитов,
- Измерение гемоглобина,
- Определение формы и зернистости сохранившихся тромбоцитов,
- Установление времени кровотечения,
- Измерение антитромбоцитарных антител,
- Наблюдение за ретракцией кровяного сгустка (отделение сыворотки).
- Анализ костного мозга путем пункции, малое количество тромбоцитов в котором указывает на заболевание.
Важно дифференцировать первые симптомы тромбоцитопенической пурпуры от вторичной тромбоцитопении, которая специфична для следующих патологий, при которых тоже имеет место пурпурная симптоматика:
- Лейкозов,
- Системной волчанки,
- Тромбоцитопатий,
- Злокачественных новообразований,
- Гемофилий,
- Геморрагического васкулита,
- Маточных кровотечений.
Петехии и пурпуры
Возможные осложнения и последствия
Болезнь может приводить к нарушению кровообращения
Неблагоприятные последствия и осложнения болезни связаны с относительно легким развитием у больных массивных кровотечений. К главным осложнениям относятся:
- кровоизлияния в сетчатку глаза — может приводить к нарушению зрения вплоть до слепоты;
- инсульт;
- внутричерепные гематомы — провоцируют возникновение неврологических симптомов;
- маточные кровотечения — приводят к невозможности забеременеть, спонтанным выкидышам;
- кровоизлияния в среднее и внутренне ухо — проявляется снижением слуха, нарушениями вестибулярного аппарата;
- кишечные и пищеводные кровотечения — опасны быстрой и выраженной потерей крови, которая может привести к летальному исходу.
Лечение тромбоцитопенической пурпуры
В случае, если тромбоцитопеническая пурпура не затрагивает других органов и систем, кровотечения не представляют серьезной опасности, а уровень тромбоцитов снижен умеренно (не ниже 50 тыс.Ед./мкл), то характер заболевания признается легким и лечение не назначается.
При более высоком снижении тромбоцитарного уровня, то есть заболевании средней тяжести, могут быть назначены медикаменты для снижения риска кровотечений, при наличии негативного анамнеза у больного.
При значительно низком уровне тромбоцитов (ниже 30 тыс.Ед./мкл) больной подлежит обязательному лечению в специализированном отделении гематологического профиля.
Применяются следующие лечебные мероприятия:
- Гормональная терапия как противник аутоиммунных процессов,
- Плазмаферез в качестве кровоочистительной процедуры,
- Введение глобулинов, облегчающих иммунные реакции,
- Кровоостанавливающие процедуры,
- Цитостатическая терапия (иммунодепрессанты), подавляющие аутоиммунные процессы,
- Переливание плазмы и эритроцитов,
- Введение препаратов, улучшающих микроциркуляцию (трентал).
Лечение
Терапия преимущественно медикаментозная. Применяются лекарства нескольких типов.
- Кортикостероиды. Преднизолон, в более сложных случаях — Дексаметазон, как мощный аналог. Для купирования воспалительных процессов, торможения аутоиммунной реакции. Клинические проявления при использовании таких средств резко ослабевают.
- Гипериммунные глобулины. назначаются с той же целью.
- Применяются цитостатики. Обычно эта категория показана в рамках лечения раковых заболеваний. Они замедляют рост так называемых «быстрых» клеток. Волос, ногтей, опухолей.
К таковым же относятся и структуры защитных сил организма. Иммунная тромбоцитопеническая пурпура лечится с помощью препаратов данной групп всегда, без них смысла в терапии нет, конкретные наименования подбираются врачом. Такие медикаменты крайне опасны.
При выраженных нарушениях функций крови возможно переливание плазмы, жидкой фракции. По показаниям.
Не всегда консервативные методики достаточно эффективны. В такой ситуации перспективным вариантом становится удаление селезенки.
Согласно исследованиям и полученным статистическим данным, вероятность благоприятного исхода при такой терапии достигает почти 70%.
Лечение ориентировано на особенности в каждом конкретном случае, тем более, что и форм пурпуры существует несколько.
Норма тромбоцитов в крови
| Возраст | Значение, тыс./мкл |
| Дети | |
| До 1 года | 160-390 |
| 1 год – 10 лет | 180-320 |
| 10 – 16 лет | 180-350 |
| Мужчины | |
| Старше 16 лет | 200-400 |
| Женщины | |
| до 16 лет | 180-340 |
| Менструация и неделя после ее завершения | 75-220 |
| Здоровая женщина после 16 лет | 180-320 |
| Беременность | 100-420 |
Причины возникновения болезни
Точные причины возникновения тромбоцитопенической пурпуры до сих пор являются поводом для разногласий среди медиков. Почти в 50% случаев ее диагностируют как идиопатическую. В единичных случаях она носит наследственный характер и является следствием нарушения выработки тромбоцитов костным мозгом. Наиболее вероятными факторами, провоцирующими болезнь, считаются:
- вирусные заболевания;
- действие радиации;
- метастазы и опухоли костного мозга;
- механическое повреждение тромбоцитов во время операции по протезированию сосудов;
- реакция на вакцинацию и введение гамма-глобулина;
- введение цитостатиков во время химиотерапии;
- некоторые оральные контрацептивы.
В редких случаях причиной может быть длительный застой крови и беременность. Возможно появление вторичной пурпуры, как сопутствующей патологии при других заболеваниях:
- поражениях соединительной ткани (системных заболеваниях);
- лейкозах;
- гемофилии;
- онкологии с метастазами в костном мозге;
- тромбоцитопатиях и некоторых других.
Возможные осложнения
Самый опасный период тромбоцитопенической пурпуры – острая фаза, чреватая различными осложнениями от кровоизлияний (анемии, инфекции, судороги, кровоизлияния в головной мозг).
Инсульт считается самым тяжелым осложнением, возникающим нередко внезапно и сопровождающимся рвотой, неврологическими симптомами, нарушенным сознанием.
У маленьких детей с диагнозом «тромбоцитопеническая пурпура» высок риск присоединения инфекции, если высыпания локализуются в ротовой полости. Чаще всего это стоматит и гингивит.
В случае интенсивных кровотечений при тяжелом течении тромбоцитопенической пурпуры нередко нарастают симптомы геморрагической анемии (малокровия).
При переходе тромбоцитопенической пурпуры в хроническую стадию анемия приобретает признаки железодефицитной формы, характеризующейся недостатком гемоглобина в крови.
Симптомы у взрослых и детей
Проявления болезни связаны с нарушением образования кровяных сгустков, а также усиленной проницаемостью капилляров и недостаточным их сокращением. В результате этого кровотечения долго не останавливаются, так как тромбы не перекрывают место повреждения тканей.
Первые симптомы тромбоцитопенической пурпуры появляются при падении числа тромбоцитов от 150 млн/л до 50 и ниже. При обострении болезни в крови обнаруживают только единичные кровяные пластинки.
Возникает кровоточивость, а на коже становятся заметными мелкие пятна – «синячки». Их количество постепенно возрастает – от мелкоточечной сыпи до крупных пятен, а цвет меняется от ярко багровых с синевой до светлых желто-зеленых. Типичная локализация – передняя поверхность тела, ноги и руки, редко сыпь охватывает кожу лица и шеи. Расположение бывает асимметричным, элементы сыпи безболезненные.
Такие же кровоизлияния могут быть обнаружены на:
- миндалинах, небной части полости рта;
- конъюнктивальной и сетчатой оболочке глаз (опасный признак, так как вслед за ним часто наступает кровоизлияние в мозг);
- барабанной перепонке;
- функционирующей ткани внутренних органов;
- сосудистых слоях мозга.
Характерный признак патологии – внезапные (часто ночные) кровотечения при незначительном повреждении кожи. Интенсивные геморрагии могут возникать из носа, десен, после небольших оперативных или диагностических манипуляций.
У женщин обычно тяжело протекают месячные, сопровождаются выраженной потерей крови. Перед наступлением менструации нередко появляется сыпь на коже, носовое кровотечение. В период овуляции бывают кровоизлияния в брюшную полость, имитирующие внематочную беременность.
Также появление крови обнаруживают в мокроте, рвотных и кишечных массах, моче. Температура чаще нормальная, встречается тахикардия, слабый первый тон (последствие анемии). Селезенка чаще нормальных размеров или немного увеличена.
У детей до двух лет диагностируют особую форму болезни – инфантильную тромбоцитопеническую пурпуру. Она начинается остро, ярко выражена сыпь на теле и слизистых, резко снижается число тромбоцитов в крови.
При прогрессировании может произойти кровоизлияние в головной мозг. О его наступлении свидетельствуют:
- головокружение,
- головная боль,
- рвота,
- судорожный синдром,
- паралич конечностей,
- нарушение сознания.
Тромбоцитопеническая пурпура: прогноз
Прогноз такого заболевания, как тромбоцитопеническая пурпура, в большинстве случаев благоприятный – в 75% наступает полное выздоровление, у детей этот показатель достигает 90%.
Летальный исход при тромбоцитопенической пурпуре является достаточно редким случаем, возникающим преимущественно при тромботических вариантах заболевания, сопровождающихся тяжелыми нарушениями работы важных внутренних органов (сердца, легких, головного мозга) из-за массивных внутренних кровотечений.
Лечение и профилактика болезни
При легких формах применяется чаще всего фитотерапия
При легкой форме болезни врачи часто применяют выжидательную тактику, не назначая потенциально токсических препаратов при отсутствии симптомов или небольших проявлениях (сыпь на конечностях, петехии). Может быть назначена фитотерапия сборами, содержащими траву пастушьей сумки, зверобоя, тысячелистника, применяется терапия повышенными дозами витаминов Р, С. Девочкам и женщинам назначаются препараты железа и эпсилон-аминокапроновая кислоты во время менструаций.
При наличии выраженных симптомов болезни назначаются следующие препараты:
- Эпсилон-аминокапроновая кислота;
- Дицинон;
- Этамзилат натрия;
- Глюкокортикоиды;
- Ромиплостин;
- Дапсон.
Плазмоферез как возможный метод лечения
Иногда проводится плазмоферез, лечение иммуноглобулинами, перед плановыми операциями и при спонтанных внутренних кровотечениях назначают переливание донорской тромбоцитарной массы.
Специфическая профилактика болезни Верльгофа не разработана из-за ее аутоиммунной природы. Снижению вероятности ее возникновения способствует своевременное лечение инфекционных болезней, недопущение возникновения солнечных ожогов, строгое соблюдение дозировок приема лекарственных средств.
Профилактические мероприятия
Чтобы исключить вероятность повторения симптомов тромбоцитопенической пурпуры или их обострения, врачи рекомендуют:
- Придерживаться по возможности гипоаллергенной диеты, исключив алкоголь, острую и жареную пищу.
- Воздерживаться от продолжительного нахождения на солнце, УВЧ-процедур.
- Отказаться от приема препаратов, снижающих склеивание тромбоцитов, чем повысить кровоточивость (индометацин, ибупрофен, аспирин, снотворные).
- Не проводить вакцинацию недавно переболевшим детям.
- Взрослым больным воздержаться от введения антигриппозной вакцины.
- Исключить контакт с больными инфекционными заболеваниями.
Несмотря на то, что тромбоцитопеническая пурпура является малоизученным заболеванием, современная медицина предлагает достаточно средств и методов лечения, а также предупреждения недуга.
Задача каждого относящегося ответственно к своему здоровью индивида – вовремя выявить у себя неясные сыпи или кровотечения и обратиться за помощью к профессионалам.
Только в этом случае риск познать на себе, что это такое – тромбоцитарная пурпура, будет сведен к минимуму.
Причины
Частично вопрос уже был затронут ранее. Если говорить о конкретных факторах-провокаторах:
- Отягощенная семейная история. До конца влияние этого момента не изучено, но уже можно говорить о повышенных рисках, если один или, тем более, несколько родственников по восходящей линии имели тромбоцитическую пурпуру в анамнезе.
- Прием некоторых медикаментов. Противовоспалительных нестероидного происхождения, антибиотиков и прочих. Вариантов множество. Лекарственная форма имеет нестабильное течение и склонна к самостоятельному регрессу спустя какое-то время.
- Инфекционные процессы любой локализации. Вирусные, бактериальные или грибковые. Особую опасность несут штаммы герпеса, пиогенная флора (например, золотистый стафилококк).
- Проведенные оперативные вмешательства. В недавнем прошлом. Таким образом организм может ответить на травмирующий фактор извне.
- Переливание крови. Сравнительно редко тромбоцитопеническая пурпура такого происхождения дает критические нарушения. Обычно это преходящее расстройство, но протекает оно остро. и требуется стационарная помощь.
- Прямая передача антител плоду.
- Иммунологическая несовместимость матери и ребенка.
- Аутоиммунные процессы. Воспалительные. По типу красной волчанки, ревматизма, артрита, тиреоидита (поражение щитовидной железы). Вопрос не в локализации, а в самой сути явления.
Такие патологические процессы сопровождаются гиперсенсибилизацией организма, повышением чувствительности к малейшему влиянию.
Толчком к пурпуре может стать все что угодно. От аллергена в пище до перенесенной простуды или длительного нахождения на солнце.
- Врожденные патологии костного мозга. Приводят к недостаточному синтезу тромбоцитов. Это хроническое расстройство, оно требует постоянного медикаментозного лечения, регулярных осмотров у гематолога. Лейкозы, злокачественные опухоли.
Причины всегда болезнетворные. Но не во всех случаях удается обнаружить виновника нарушения.
Часто врачи говорят об идиопатической форме, тогда терапия сводится к купированию симптомов и предотвращению прогрессирования.
Где появляются пятна на теле при болезнях печени
При заболеваниях железы кожа становится нестандартного цвета, и это ни в коем случае нельзя оставлять без внимания. Желтушность кожи с оранжевым окрасом говорит о проблемах печени внутреннего содержания; лимонный оттенок – о гематологических нарушениях; коричневый означает механические повреждения органа.
В основном, печёночные пятна локализированы по всему телу, в зависимости от болезни и её проявлений:
- Сыпь – лицо, шея, грудь, спина;
- Пятна красного цвета – в области печени, живота;
- Жёлтые пятна – ротовая полость, склеры, с переходом на другие части;
- Ярко-красные пятна – ладони;
- Пигментные пятна – ладони, руки, лицо, шея;
- Жёлтые бляшки – подмышки, веки, руки, ноги, стопы;
- Сосудистые звёздочки – шея, спина, руки, лицо;
Каждое из кожных высыпаний сопровождается зудом.
Кто в группе риска
В группе риска — пациенты в возрасте от 20-30 лет и беременные женщины. Реже тромбоцитопеническая пурпура диагностируется у подростков, детей от 3 лет, пожилых люди.
При выявлении первых признаков патологии необходимо незамедлительно приступать к лечению. О вероятности развития болезни Верльгофа свидетельствуют анализы крови, предрасположенность к анемии и наличие в составе крови антител тромбоцитов.
Материал подготовлен специально для сайта venaprof.ru под редакцией врача Канцер М.А. Специальность: инфекционные заболевания, общая гигиена, вирусология.
Откуда пришла беда?
Обозначающий геморрагический васкулит в МКБ 10 код Д69.0 скрывает под собой болезнь, которую провоцируют причины, пока еще не известные ученым. Предполагают, что инфекционный возбудитель может стать первопричиной процесса. Определенные риски, вероятно, связаны как с бактериями, так и с вирусами. Под их влиянием в организме начинаются определенные патологические процессы, рано или поздно заканчивающиеся васкулитом. Такое предположение сделали, проанализировав многие зафиксированные в науке случаи: они формировались у лиц, перенесших воспалительные процессы в дыхательной системе.
Известны случаи появления заболевания после укуса, на фоне приема медикаментов. Если человек слишком сильно озяб, подвергался агрессивному влиянию химических соединений, если с продуктами питания в его организм попадали аллергены, также есть риск развития пурпуры. В некоторых случаях болезнь является ответом на инфицирование, отражая чрезмерную агрессивность иммунной системы.
Актуальность вопроса
Код геморрагического васкулита по МКБ 10 — Д 69.0. Под этим шифром скрывается заболевание, сравнительно часто встречающееся у детей в возрасте 5-12 лет. Установлено, что мальчики болеют такой пурпурой приблизительно вдвое чаще, чем девочки. Этническая принадлежность не влияет на риск развития патологического состояния. Не выявлено зависимости от географии, территории обитания человека. В северных державах, на европейских землях к врачам с такой болезнью чаще обращаются в зимнее время, хотя есть вероятность заболеть и в летний сезон, и весной, осенью. В среднем частота обращений за год – два десятка больных на сто тысяч несовершеннолетних.
Стадии заболевания
| Стадии протекания идиопатической тромбоцитопенической пурпуры | |
| Геморрагический криз | 1.Выраженные кровотечения |
| 2.Синячковая сыпь | |
| 3.Изменения в картине крови | |
| Клиническая ремиссия | 1.Нет видимых клинических проявлений |
| 2.Сохранение изменений в картине крови | |
| Клиническая и гематологическая ремиссия | 1.Восстановление нормальной картины крови |
| 2.Отсутствие симптоматики ИТП |
Причины развития патологии
Геморрагический диатез возникает под воздействием следующих причин:
- разнообразные инфекционные заболевания (ветряная оспа, краснуха, коклюш, корь);
- недавнее прохождение вакцинации (БЦЖ);
- длительное воздействие радиоактивных изотопов;
- обширное оперативное вмешательство;
- наследственная предрасположенность к развитию болезни;
- прием отдельных медикаментозных средств: Аспирина, Индометацина, Ампициллина, Фуросемида, Диазепама.
Какие бывают болезни печени?
По данным статистики, свыше 200 млн. человек на всей планете хотя бы один раз в жизни сталкивались с заболеваниями печени. Проблемы с фильтрующим органом становятся причиной смерти человека в каждом десятом случае летального исхода. По смертности гепатиты приравнивают к туберкулезу легких, СПИДу.
Чаще всего болезни печени возникают при вирусных инфекциях, интоксикации ядовитыми веществами, спиртными напитками. Хронические патологии становятся предрасполагающим фактором полного перерождения тканей органа, цирроза.
В списке заболеваний первое место занимают гепатиты, они могут быть:
Недуг подразделяют также на острую и хроническую форму.
При длительном воздействии токсических веществ в организме человека развиваются циррозы. Данное заболевание может быть результатом генетических болезней, онкологии кроветворной системы, некротических процессов.
В печени могут развиваться различные доброкачественные и злокачественные новообразования. Врачи диагностируют раковые опухоли клеток печени либо метастазирование из других внутренних органов, абсцессы тканей, кисты.
Причиной проблем со здоровьем медики называют появление инфильтратов, функциональные расстройства, сопровожденные желтухой. Нередко отмечаются заболевания, связанные с поражением желчных путей внутри самого органа:
- холангит;
- воспаление в желчных протоках;
- рубцовые изменения;
- полная или частичная непроходимость.
В медицинской практике все чаще встречаются патологии системы кровоснабжения печени: тромбоз, застойные явления, формирование артериовенозных свищей.
Симптоматика: воспаление и боли
Предположить пурпуру Шенлейна-Геноха можно по сосудистому воспалению. Такой симптом наблюдается у 60% и чаще, почти всегда идет в сочетании с болью в животе. Характер ощущений прерывистый, область локализации – пупок. Возможна геморрагия. Изредка фиксируется заворот кишечных петель, непроходимость тракта, закупорка. Чтобы помочь больному, возможно, понадобится срочная операция.
Если воспаляются почечные сосуды, кровоточивость беспокоит каждого четвертого, по другим оценкам – каждого третьего больного. Возможно включение элементов крови в урину, а анализы могут показать наличие в жидкости белков. Степень – от легкой до выраженной очень сильно. Почечные нарушения обычно легкие, изредка болезнь протекает месяцами, годами, прогрессирует. В среднем, с вероятностью не более 5%, возможна почечная недостаточность. В каждом отдельном случае рекомендовано проверять состояние больного у нефролога.
Диагностические мероприятия
Подозрение о наличии геморрагического синдрома появляется при обнаружении кровоизлияний на теле ребенка. Если синяки возникают сами по себе, нужна консультация педиатра. Точный диагноз ставит другой специалист – детский гематолог.
Чтобы диагностировать заболевание, выполняют несколько исследований и лабораторных тестов.
Задачи диагностики:
- выясняют, какая форма патологии присутствует у ребенка;
- определяют выраженность физиологических отклонений.
Прежде чем направить ребенка на обследование, врач анализирует течение и симптомы заболевания. Выясняет, как началась патология, не наблюдалась ли она у кровных родственников в раннем детстве. Затем осматривает пациента.
Кожные заболевания как признак болезни печени
Термином «печеночные пятна» часто обозначают несколько видов кожных проявлений: от поражений кожи, являющихся симптомами при болезнях печени до вполне безобидных нарушений пигментации, связанных с возрастом.
Возрастные изменения кожи (нарушения пигментации)
Эти высыпания носят сразу несколько названий: пигментные или старческие пятна, солнечное или старческое лентиго, ну и, конечно, печеночные пятна. Такое название связано не с функциями печени, а с коричневой окраской сыпи, напоминающей цвет печени.
На поверхности кожи эти высыпания выглядят как плоские, или слегка возвышающиеся овальные пятна, или бляшки светло- или тёмно-коричневой окраски. Встречаются у людей старше 40–50 лет. Располагаются они на открытых солнцу участках кожи, чаще всего на лице, руках (кисти, предплечья), плечах. Могут иногда сливаться. Являются следствием старения и длительного воздействия ультрафиолетового излучения.
Часто лентиго путают с родинками. Образование родинок также может провоцироваться длительной инсоляцией. Располагаются родинки по всему телу, лицо и руки не являются исключением. Цвет родинок также коричневый. Иногда отличить родинку от лентиго может только врач-дерматолог.
Пигментные пятна и родинки безболезненны и, как правило, не опасны. Обязательному лечению не подлежат. Иногда применяется криотерапия, лазерное лечение.
Если внешний вид пятен или родинок начал изменяться, приобретать неправильную форму, следует обратиться к дерматологу-онкологу для исключения злокачественного перерождения – меланомы.
Истинно «печеночные» поражения кожи и её придатков
Проблемы с кожей, возникающие при нарушениях работы печени, достаточно разнообразны: начиная от дерматита и сыпи и заканчивая практически необратимыми поражениями. Рассмотрим наиболее часто встречающиеся из них.
«Печеночный» (холестатический) кожный зуд
Зуд кожи — практически постоянный симптом желтухи при синдроме холестаза. Возникает за счёт повышенного содержания желчных кислот в крови. Некоторые необструктивные болезни печени, как гемохроматоз, иногда начинаются с зуда кожи. Практически никогда не встречается при других видах желтух (гемолитической или паренхиматозной). Иногда появляется за некоторое время (даже годы) перед появлением желтухи или других клинических признаков заболеваний печени. Также может сопровождаться различной сыпью.
Бывает кратковременным и приступообразным, или упорным и мучительным. Наиболее часто поражаемые участки на теле – кожа туловища, рук и ног.
На коже наблюдаются следы расчесов, ксантоматозная сыпь – округлые подкожные бляшки желтоватого цвета, располагающиеся в кожных складках тела, на лице вокруг глаз.
Пурпура
Пурпура – патологическое состояние, ведущим проявлением которого являются различной величины и формы подкожные кровоизлияния (геморрагии). Наряду с этими внешними проявлениями могут отмечаться поражения ЦНС, внутренних органов и опорно-двигательного аппарата.
Этиология и патогенез
Кровь в наших сосудах течет в жидком состоянии, При этом в норме она не сворачивается, и не выходит за пределы сосудистой стенки.
Поддержание этого физиологического состояния на постоянном уровне возможно благодаря слаженной работе целого ряда систем, среди которых:
- Тромбоциты. Играют немаловажную роль в свертывании крови и в предотвращении кровотечений.Из слипшихся тромбоцитов формируется первичный тромб. В норме в 1л крови содержание тромбоцитов находится в пределах 200-360х109. Тромбоцитопения (низкий уровень тромбоцитов в крови) отрицательно сказывается на свертывании крови. При тромбоцитопении ниже 80х109/л резко повышается вероятность спонтанных кровотечений, одним из проявлений которых является пурпура.
- Проницаемость сосудистой стенки. В норме сосудистая стенка не проницаема для форменных элементов крови. Повышение ее проницаемости может сопровождаться пурпурой. Тромбоциты не только формируют тромб, но и обеспечивают прочность сосудистой стенки благодаря выделяемым ими биологически активным веществам.
- Скорость кровотока. Чем она выше, тем меньше гидростатическое давление на капиллярную стенку. Застой крови (стаз) увеличивает гидростатическое давление, под действием которого форменные элементы выходят за пределы сосудистого русла.
- Состояние свертывающей системы крови. Активация некоторых плазменных и тканевых факторов свертывания, среди которых – гепарин, антитромбин 3, фибринолизин, и многие другие, замедляет свертывание, разрушает тромбы, и тем самым повышает кровоточивость.
Нарушение со стороны одной или нескольких из этих систем проявляется пурпурой. Различают несколько клинических проявлений пурпуры:
- Тромбоцитопеническая пурпура. Тромбоцитопения может носить идиопатический характер (болезнь Верльгофа). При этом заболевании нарушено созревание тромбоцитов в красном костном мозге. В крови обнаруживаются неполноценные тромбоциты, не способные выполнять свои функции. Болезнь Верльгофа чаще всего развивается в детском возрасте до 14 лет. Пик выявляемости данного заболевания – возрастная группа от 2 до 6 лет. Вторичная пурпура может быть следствием различных негативных воздействий.
- Тромботическая пурпура. При этом состоянии количество тромбоцитов может быть повышено. Высокий уровень тромбоцитов приводит к усиленному тромбообразованию – к тромбозу. Из-за тромбоза запасы тромбоцитов и веществ-факторов свертывания быстро истощаются, что приводит к кровотечениям.
- Сосудистая пурпура (геморрагический васкулит, болезнь Шенлейна-Геноха). В основе данного заболевания – воспаление сосудистой стенки (васкулит), приводящее к повышению ее проницаемости и к геморрагиям. Уровень тромбоцитов поначалу нормальный. Но из-за усиленного образования микротромбов в мелких сосудах их количество может снижаться. Болезнь в основном возникает в детском или в юношеском возрасте.
Среди причин данных состояний:
- Бактериальные и вирусные инфекции;
- Переохлаждения;
- Прием некоторых лекарств – противовоспалительных, антибактериальных;
- Бытовые и пищевые аллергии;
- Вакцинации;
- Хронические воспалительные очаги в полости рта, ЛОР органах;
- Злокачественные новообразования;
- Лучевая болезнь;
- Дефицит кальция, витаминов С, Р, и группы В.
Важную роль в возникновении кровоточивости играет аутоиммунный механизм. Под влиянием негативных сдвигов в иммунной системе тромбоциты при болезни Верльгофа и сосудистая стенка при болезни Шенлейна-Геноха воспринимаются как чужеродная ткань, и повреждаются антителами-иммуноглобулинами. Наряду с этими структурами зачастую поражаются и различные органы и системы.
Симптомы
Таким образом, пурпура – это не самостоятельное заболевание, а синдром, совокупность проявлений многих заболеваний. В большинстве случаев пурпура заявляет о себе бурным течением в виде резкой слабости, недомогания, высокой температуры, тошноты и рвоты. Как правило, этим симптомам предшествует кишечная или респираторная инфекция.
Со стороны органов и тканей отмечаются следующие симптомы:
- Кожа. Кожные изменения появляются сразу же после начала заболевания. Геморрагии имеют вид петехий (точечных кровоизлияний не более 2 мм) или экхимозов (пятнистой геморрагической сыпи диаметром 3 мм и более). Иногда геморрагии принимают вид гигантских пятен. В большинстве случаев геморрагии локализуются на коже груди, спины, ягодиц, нижних конечностей. Пятна, подобно обычным синякам, со временем меняют окрас и рассасываются. В полости рта геморрагии возникают редко, в основном у маленьких детей на деснах. Однако имеется опасность кровотечения после удаления зуба.
- ЛОР органы. У детей часты носовые кровотечения. В тяжелых случаях возможны кровоизлияния в полость внутреннего уха.
- Легкие. Ограниченный воспалительный процесс в легочной ткани (пневмонит) проявляется кашлем и кровохарканьем.
- Сердце. Тромбоз и нарушение кровообращения по коронарным артериям у взрослых – одна из причин стенокардии и инфаркта миокарда. Иногда отмечаются миокардиты.
- Органы брюшной полсти. Возможны желудочные и кишечные кровотечения. В этих случаях рвота принимает кровавый характер. Деструкция кишечной стенки может привести к ее перфорации с развитием тяжелого перитонита.
- Почки. Протеинурия (выделение бека с мочой)иногда носит преходящий характер. Однако в некоторых случаях исход поражения почек – гломерулонефрит и почечная недостаточность в дальнейшем.
- Лимфоузлы и селезенка. Увеличены. Лимфоузлы безболезненные, ине спаянные с окружающими тканями.
- Печень. Специфические поражения печени принимают характер печеночной недостаточности.
- ЦНС и периферические нервы. Поражение головного мозга из-за кровоизлияний в оболочки и вещество головного мозга проявляется расстройствами сознания и психики, нарушением координации движений (атаксией), судорогами. Поражение периферических нервов (полинейропатии) приводит к расстройству чувствительности и движений в иннервируемой зоне.
- Суставы. Суставной синдром при пурпуре проявляется артралгией и миалгией – болью в суставе и в близлежащих мышцах. Чаще всего поражаются крупные суставы нижних конечностей – коленные, тазобедренные и голеностопные, в которых развивается артрит. В ряде случаев артрит может возникать в локтевых и лучезапястных суставах. Суставные проявления в основном характерны для геморрагического васкулита. Они могут возникать одновременно с кожными проявлениями, или даже предшествовать им. Артриты симметричны, носят мигрирующий и преходящий характер без структурных изменений в воспаленных суставах.
- Гинекологическая сфера. В период полового созревания у девочек возможны меноррагии – обильные менструальные кровотечения, приводящие к анемии. В ряде случаев возможно кровоизлияние в яичник с клинической картиной внематочной беременности.
Диагностика и лечение
Диагностика основывается на вышеуказанных клинических признаках и лабораторных исследованиях крови. В крови обнаруживают тромбоцитопению и анемию, обусловленную кровотечениями. Нарушения свертывания крови диагностируют по данным коагулограммы крови с исследованием основных факторов систем коагуляции и фибринолиза. Аутоиммунные нарушения выявляются в ходе иммунодиагностики крови. В некоторых случаях для установления характера пурпуры прибегают к стернальной пункции – исследованию костного мозга, полученного путем прокола грудины.
Консервативное лечение пурпуры предполагает применение кортикостероидов – Преднизолона, Гидрокортизона, Дексаметазона. Эти средства укрепляют сосудистую стенку, устраняют воспаление, прерывают ход аутоиммунных реакций. Полезны кортикостероиды и при артрите. А вот нестероидные противовоспалительные средства не желательны – они снижают свертывание крови. При тромбоцитопениях показано переливание тромоцитарной массы, апри нарушении свертывания крови – донорской плазмы и препаратов, изготовленных на ее основе. Для стимуляции кроветворения и укрепления сосудистой стенки назначают аскорбиновую кислоту, рутин (вит. С и Р), препараты кальция. В особо тяжелых случаях прибегают к спленэктомии – удалению селезенки. После этой хирургической операции усиливается образование тромбоцитов и эритроцитов в красном костном мозге.
Ревматоидный артрит – причины симптомы диагностика и лечение
Септический артрит
Причины и генетика
Предполагают, что у детей, у взрослых геморрагическая пурпура указывает на неадекватную реакцию иммунитета. Участки, в которых развивается заболевание, как показали исследования, являются областью накопления своеобразных веществ, генерируемых иммунной системы. В первую очередь это иммуноглобулин А. Как следствие, наносится вред мелким сосудам, которых очень много в кожных покровах, суставной области, ЖКТ, почках. Возможно поражение ЦНС. Могут пострадать яички.
Заболевание не принадлежит к классу передающихся по наследству. Оно не относится к числу инфекционных. В настоящий момент не существует надежных специфических мер профилактики пурпуры такого типа.
Диагностика болезни
Для выбора лечения крайне важно правильно установить диагноз, поскольку пурпура по симптомам очень схожа с заболеванием сосудистой аномалии кожи. Для обследования необходимо обратиться к гематологу, который после проведения ряда диагностических процедур сможет точно установить характер болезни. Для постановки диагноза используются следующие методы:
- Осмотр пациента, высыпаний на теле.
- Анализ крови (биохимический и лабораторный).
- Общий лабораторный анализ мочи.
- Миелограмма.
Лечение заболевания
Для устранения симптомов заболевания и причин ее развития прежде всего важно установить ее вид. Крайне важно своевременно начать лечение, поскольку в 30 процентах случаев оно приводит к смерти. К основным методам лечения пурпуры относится:
- Удаление селезенки при тромбоцитопенической форме.
- Прием препаратов, блокирующих действие антител на тромбоциты.
- Переливание крови при особо тяжелых случаях.
- Прием медикаментов для восстановления свертываемости крови.
- Лекарственная терапия для поддержания иммунитета, борьбы с аллергией или вирусными болезнями.
- Соблюдение гипоаллергенной диеты.
Нарушение пигментации кожи
В основном все хронические заболевания печени сопровождаются усилением пигментации кожи и образованием пигментных пятен. Кожная окраска на руках, в особенности ладонях и в подмышечных впадинах может приобретать грязно-серый или бронзовый оттенок. В районе лица пигментные пятна типично располагаются на боковой поверхности щёк с переходом на шею. Согласно мнению медиков возникновение снижения пигментации связано с поражением паренхимы печени с синдромом холестаза и снижением дезинтоксикационной функции печени.
Особенности хронической формы
Хроническая тромбоцитарная пурпура сложна именно своими особенностями.
К последним относятся:
- Стойкая кровоточивость;
- Увеличение лимфатических узлов;
- Беспричинные обострения.
Кровоточивость при заболевании может продолжаться очень долго. Срок достигает шести месяцев. Часто даже терапия не помогает предотвратить этот процесс.
Увеличения лимфатических узлов происходят в паху, подмышками и на участках под челюстью. Больной испытывает болезненные ощущения.
Как и при кровотечениях, терапия не удаляет причину заболевания, но боль может быть устранена. Хроническая форма заболевания чаще всего встречается у взрослых, поскольку наблюдаются инфекционные очаги.
Статья в тему: Чистотел против рака: за и против
Профилактика развития заболевания
Чтобы у пациента не возникла идиопатическая или симптоматическая тромбоцитопеническая пурпура, необходимо следовать таким рекомендациям:
- предотвращать возникновение травм и сильных кровотечений;
- по возможности избегать инфекционных заболеваний;
- советоваться с врачом перед приемом медикаментозных средств;
- при наличии наследственной предрасположенности к развитию тромбоцитопенической пурпуры необходимо исключить из ежедневного меню пикантные специи, острые блюда.
Как уточнить?
Диагностика геморрагической пурпуры начинается с уточнения клинической картины. Доктор оценивает сыпь, чаще наблюдающуюся только на ногах, ягодицах. У большинства есть хотя бы одно из дополнительных проявлений – боли в суставах, в животе, поражение почек. Диагностические мероприятия требуют дифференцирования диагноза от сходных заболеваний. Кожная биопсия позволяет определить наличие иммуноглобулина А. Такое мероприятие назначают сравнительно редко.
Нет специализированных исследований, направленных на диагностику пурпуры Шенлейна-Геноха. СОЭ, концентрация С-реактивного протеина при этой болезни или нормальны, или чуть выше нормы. Если в фекалиях есть скрытая кровь — это может свидетельствовать о пурпуре, небольшом кровотечении в кишечном тракте.
Чтобы уточнить, поражены ли почки, необходимо проверить качество урины. Слабо выраженная гематурия – часто встречающийся признак патологии, который со временем себя исчерпывает. В некоторых случаях нужна биопсия почек. Это мероприятие проводят, если поражения органа существенные, наблюдается выраженная протеинурия либо исследования показывают недостаточность функционирования органа.









