Несмотря на высокий уровень развития технологий, в современном мире не все офтальмологические болезни поддаются лечению. Пигментная дегенерация сетчатки является одной из таких патологий. Это заболевание обычно проявляет себя еще в раннем возрасте, периоды ухудшения и улучшения состояния зрения чередуются между собой в течение жизни, а ближе к 50-ти годам чаще всего наступает полная слепота. Дистрофия сетчатки чаще всего встречается у мужчин, а впервые проявить себя может как в детстве, так и в зрелом возрасте.
Лечение
Специфическая терапия отсутствует. Офтальмологи для приостановки процесса используют:
- витамины;
- средства для улучшения питания и кровоснабжения сетчатки: «Эмоксипин», «Тауфон», «Милдронат»;
- пептидные биорегуляторы: «Ретиналамин», «Аллоплант», улучшающие трофику и восстановительные возможности;
- физиотерапию;
- очки Сидоренко, включающие одновременно несколько воздействий.
В 2011 году был получен протез сетчатки. Argus стал первым методом, подарившим больным шанс на возврат зрения, а также возможность снова воспринимать очертания, формы, отличать движения. Операции по его вживлению проводят в Германии, Франции, Италии, Англии. Имплантат получил признание и в Америке, где проводятся операции протезирования на высоком уровне.
Метод замедления дегенерации – один из самых используемых в данное время. Для этого применяют препараты с высоким уровнем антиоксидантов, улучшающих метаболические процессы в клетках сетчатки. Это таблетки с экстрактом черники.
Назначают лекарственные формы витамина А. Его нужно употреблять ежедневно в суточной дозе 15000 МЕ. Многочисленные исследования доказали, что витамины могут замедлить наступление слепоты. При их регулярном приеме отсрочка может составлять 10-15 лет. Лечение пигментного ретинита проводят с помощью препаратов, замедляющих скорость прогрессирования, но они не в силах остановить необратимые изменения. Эффективно используют магнитостимуляцию.
Основные исследования проводятся по таким направлениям:
- трансплантация органа.
- генная терапия, восстанавливающая повреждения на генном уровне.
- вживление искусственного имплантата сетчатки.
- использование электронного имплантата.
- стволовые клетки.
- лекарственная терапия.
Результативного метода лечения до сих пор не получено так же, как и лекарств, воздействующих на причину болезни, нет. Однако разработки в этой области приносят неплохие результаты. На основе принципов электронной кибернетики создан новый метод, позволяющий пациенту после длительной слепоты начать отличать свет от тьмы и даже различать контуры предметов.
Его принцип основан на применении фотосенсорного передатчика, который имплантируется в пораженную сетчатку. Световые сигналы идут к датчику через ультратонкий соединитель. Для восприятия мира служат очки с приемниками вместо стекол. Человек получает данные об окружающем мире, но это не зрение в привычном для всех смысле.
Диагностические мероприятия
Диагностика ретинита подразумевает проведение полного комплексного офтальмологического осмотра с определением всех функций зрительного анализатора. Врач проводит проверку остроты зрения с пробной коррекцией, измерение внутриглазного давления. При проверке полей зрения обнаруживается их сужение различной степени выраженности. В центре или на периферии могут располагаться скотомы – участки выпадения поля зрения разного размера и формы.
Основным повсеместно доступным методом диагностики является осмотр глазного дна – прямая и обратная офтальмоскопия. Во время нее офтальмолог может обнаружить изменение формы, размера и цвета диска зрительного нерва, отек сетчатки, хориоретинальные очаги. Патологические включения могут быть разного размера и распространенности, они могут быть темные и светлые. При осмотре сосудистой оболочки обнаруживается сужение или расширение капилляров, воспаление сосудистой стенки, локальные или массивные кровоизлияния.
Для более точной диагностики поражения сосудистого русла применяют ангиографию сетчатки.
Современным методом диагностики ретинита является оптическая когерентная томография сетчатки. ОКТ позволяет провести послойный осмотр сетчатой оболочки, определить точную локализацию очагов поражения. Во время исследования пациенту необходимо поставить голову на подставку и смотреть в объектив аппарата ровно не моргая. Томограф делает серию снимков, которые потом выводится на экран.
Для определения возбудителя, вызвавшего заболевание, могут понадобиться консультации других специалистов – терапевта, инфекциониста, лора, уролога. Врачи назначают анализ крови, в некоторых случаях бактериальный посев, анализ мочи.
Как диагностируют
В первую очередь врач расспрашивает пациента об имеющихся симптомах и их продолжительности. Внимательно изучается генетика больного. Затем выполняются следующие диагностические действия:
- анализ крови, мочи – с их помощью устанавливается наличие инфекции, паразитарных заболеваний, воспалительного процесса в организме; тут же изучаются онкомаркеры на отсутствие онкологии;
- проверка зрительной остроты – применяются специальные линзы, таблицы;
- электрофизиологическое исследование – манипуляция позволяет справедливо оценить функциональные возможности сетчатки;
- осмотр глазного дна – внимательно изучаются пятна; уровень повреждения органа устанавливается присутствием костных телец, отмечается побледнение диска глазного нерва;
- тест на дальтонизм – если человек путает цвета на картинках, это является признаком пигментной дистрофии;
- оценка ориентации больного в плохо освещённом помещении.
Если вовремя не начать лечение дистрофии сетчатки, возможно образование некроза, воспаления или, что ещё хуже, слепота.
Методы диагностирования
Главными методиками диагностирования болезни являются:
- осмотр органа зрения специалистом. Важнейшую роль при диагностировании патологии играет осмотр глазного дна. При возникновении ретинита, имеющего туберкулёзную этиологию, выявляется поражение сетчатки и наличие в ней большого количества очагов воспаления. При необходимости лечащий врач может назначить рентгенографическое обследование, компьютерную томографию, магнитно-резонансную томографию;
- проведение стандартной проверки остроты зрения;
- визиометрия. Использование визиометрии позволяет исследовать одну из основных функций глаза — остроту зрения, то есть физиологическую способность глаза видеть две различные точки под минимальным углом. При осуществлении визиометрии необходимо распознать объекты, которые носят название оптотипов;
- проведение цветового теста на определение полей зрения. Применяется, чтобы распознать промежутки выпадения зрения в общем диапазоне. Тестирование даёт возможность выявить заболевания глаз или проблемы с иннервацией, которые могут ограничить способность наблюдать чётко визуальные объекты. Чаще всего для получения ясной картины патологии требуется проведение в процессе обследования нескольких тестов: тест на определение фокусировки глаза;
- сетка Амслера. При её помощи проверяется возрастная дегенерация макулы;
- тест на определение периметров. Он проводится при помощи специального аппарата;
- тест зрения на экране по касательной. Для обследования применяется чёрный экран, имеющий концентрические круги и линии, которые исходят из центра. Тест позволяет получить полную схему поля зрения пациента;
- тест на способность различать цвета;
компьютерная периметрия. Представляет собой обследование, которое выявляет наличие дисфункции в работе центрального и периферического зрения;офтальмоскопия. Использование этого метода позволяет провести осмотр глазного дна при помощи специальных приборов на предмет патологий. Проводится оценка состояния сетчатки, диска зрительного нерва и сосудов глазного дна;биомикроскопия. Методика позволяет провести бесконтактную диагностику недугов органов зрения. Путём применения щелевой лампы обследуются среда глаза и его структуры, выявляются патологические изменения;диафаноскопия. Представляет собой просвечивание узким пучком света. Применение этого метода позволяет выявить патологические изменения, сформировавшиеся в органе зрения.
При проведении диагностики патологии важнейшее значение имеют данные офтальмоскопического исследования глазного дна. Помимо этого, этиология заболевания устанавливается на основе оценки состояния больного и данных общего обследования организма.
Пигментная дистрофия сетчатки глаза: что это? Причины возникновения
Причина повреждения генов неизвестна. Однако механизм развития болезни хорошо изучен. Чтобы его понять, нужно немного углубиться в анатомию человеческого глаза. Его чувствительная к свету оболочка состоит из двух различных категорий клеток, называемых рецепторами — колбочек и палочек.
Название клеток обусловлено их формой. Колбы расположены в центральной области сетчатки глаза и несут ответственность за четкость зрения и восприятие света.
Палочки находятся на всей поверхности сетчатки. Клетки контролируют ночное и пограничное зрение.
При повреждении генов, отвечающих за функции сетчатки, внешняя ее поверхность, на которой расположены две категории клеток, разрушается. На повреждение колб и палочек уходит иногда 15—20 лет. Тотальное разрушение глазных рецепторов и есть причина болезни, называемой пигментной дистрофией сетчатки глаз.
Симптомы
Три проявления всегда свидетельствуют о развитии заболевания — гемералопия, деградация периферического зрения и ухудшение цветового восприятия и остроты зрения.
Гемералопия (ночная слепота). Симптом недуга проявляется по мере повреждения палочек и наблюдается за 5, а иногда, за 10 лет до очевидных признаков заболевания. Больной перестает, как прежде, ориентироваться в помещении со слабой освещенностью. Утрата навыка считается первичным проявлением пигментной дистрофии.
Деградация периферического зрения. У пациента развивается тип зрения, который называется тоннельным (или трубчатым).
Для получения информации больному остается небольшой участок в центре глаза из-за сужения границ периферического зрения.
Ухудшение цветового восприятия и остроты зрения возникает на последней стадии болезни из-за деградации клеток-колб. Усугубление процесса провоцирует слепоту.
Патогенез развития
Болезнь переходит с проявлением в первом поколении сыну от отца (аутосомно-доминантный способ передачи) и во втором и третьем поколении от двух родителей (аутосомно-рецессивный способ передачи). Недуг обычно прогрессирует у мужчин (кровных по линии матери) из-за сцепления по Х-хромосоме.
Заболевание впервые может проявиться в самом раннем, юношеском или взрослом возрасте. У взрослых патология впоследствии провоцирует развитие катаракты или глаукомы. Больший эффект от проведения терапии достигается при диагностике болезни у детей.
На ранней стадии патологии больные жалуются на снижение зрения в ночное время, нарушение ориентации в пространстве. Внешних проявлений патологии не наблюдается.
Позднее вокруг глазного дна становится заметна пигментация, напоминающая костные тельца. Сначала их немного, но со временем количество пигментных очажков растет. Размер колец становится все больше, они перемещаются с периферии в центральную часть сетчатки. Кровеносные сосуды глаз сужаются. Это приводит к обесцвечиванию разрушающихся областей сетчатки глаз.
Фото 1. Снимок глазного дна при пигментной дистрофии сетчатки: заметно множество беловатых вкраплений.
Диск зрительного нерва атрофируется и становится светлее. Качество зрения при этом остается прежним.
Внимание! Сужение поля зрения происходит при дальнейшем прогрессировании патологии. Оно приводит к помутнению стекловидного тела и развитию глаукомы или катаракты
Диагностика
Диагностируется в подростковом возрасте, когда ребенок жалуется на плохое зрение в сумерках или ночью. Для обнаружения патологии окулисту достаточно осмотреть глазное дно с помощью офтальмоскопа. Тестирование покажет характерные скопления пигмента.
Офтальмоскопия показывает формирование костных телец, сужение и истончение артериол, отечность макулы и бледность оптического диска.
Для определения выраженности патологии проводят электроретинографию. ЭРГ регистрируют с помощью радиоусилительной аппаратуры. Процедура отображает физиологические процессы, совершающиеся в разных структурах сетчатки.
Периметрия — обследование, необходимое для определения границ поля зрения и скотом. Самый простой способ — контрольное исследование по Дондерсу. Процедура занимает 15 минут. Результаты диагностики выдаются сразу. В бланке указывают норму и границы поля зрения каждого глаза пациента.
Процесс диагностирования и последующее лечение
Для того чтобы выявить дистрофию сетчатки, лечение которой затягивать категорически нельзя, необходимо совершить офтальмологические процедуры осмотра, предполагающие процесс, исследующий глазное дно пациента, обследование электрофизиологическое, а также ультразвуковое исследование. Все это позволяет получить полную информацию о состоянии сетчатой оболочки и зрительного нерва. Проведение необходимых лабораторных анализов расскажет о том, каким образом протекают обменные процессы.Первоначально диагностированнная дистрофия сетчатки глаза лечение предполагает с помощью лекарственных препаратов, действие которых направлено на укрепление и расширение кровеносных сосудов. Кроме того, рекомендуются средства, стимулирующие качественное улучшение обмена веществ в организме. Как правило, назначают комплекс витаминов и минералов в сочетании с лекарственными средствами, направленными на улучшение кровоснабжения.
Применяются методики, стимулирующие обменные процессы, деятельность которых нарушила дистрофия сетчатки глаза. Лечение лазером является весьма результативным. В терапии используются методы лазерной коагуляции и фотодинамической терапии.
Основой фотодинамического лечения являются инъекции фотосенсибилизаторов, которые предупреждают развитие болезни, связывая белки сосудов, имеющих патологию.
Терапия лазером заключается в прижигании патологических сосудов. Метод препятствует распространению данного заболевания, но под воздействием лазера образуется ожог, формирующий рубец. Участок, на который пришлось воздействие лазером, теряет зрение.
При лечении пигментной дегенерации используются обычно физиотерапевтические методы: электро- и магнитостимуляция тканей, однако показатель эффективности такого лечения не слишком высок.
Иногда может быть использована вазореконструктивная операция, которая положительно сказывается на кровообращении сетчатой оболочки. Дополнительно может применяться диетотерапия и комплексный прием витаминов.
Нередко дистрофия бывает спровоцирована близорукостью, тогда может быть использован аргоновый лазер, укрепляющий сетчатку.
Лазер — универсальный инструмент, открывающий множество возможностей в современной офтальмологии. При его воздействии происходит резкое возрастание температуры и улучшается свертывание (коагуляции) ткани.
Операционная процедура происходит без крови. При ее осуществлении на глаз пациента надевают специальную линзу с отражающим эффектом, которая позволяет лазеру полностью проникать в глаз.
Пациентам с дистрофией сетчатки показано носить солнцезащитные очки и исключить вредные привычки.
Центральная дистрофия сетчатки глаза, имеющая влажную форму, предполагает вмешательство с целью устранения скопившейся жидкости. Современная методика лечения предлагает вживление имплантатов, останавливающих дальнейшее развитие болезни.Довольно серьезный дефект представляет собой дистрофия сетчатки глаза. Лечение поэтому требуется квалифицированное и безотлагательное.
Как лечат
Поскольку точной причины пигментной дегенерации сетчатки нет, то и определённого лечения не существует. Однако имеются поддерживающие методики, вследствие которых получается остановить прогрессирование недуга.
Если патология появилась у ребёнка, то к 25-летнему возрасту видимость человека уменьшается аж до потери трудоспособности.
Зачастую лечение дистрофии сетчатки производится путём комплексного использования медикаментов, разрешающих наладить кровообращение в органе, предоставить сетчатке нужное питание.
Назначаются следующие лекарства:
- Эмоксипин, Милдронат, Тауфон – это капли и уколы, питающие клетки органа и нацеленные на ускорение процесса кровоснабжения.
- Аллоплант, Ретиналамин – биорегулирующие препараты предусмотрены для регенерации и возобновления сетчатки.
- Витамины А, В – обязательные средства для восстановления органа зрения.
- Тиклодипин, Ацетилсалициловая кислота – антиагреганты влияют на причину развития и тромбы.
- Компламин, Никотиновая кислота – поскольку изменяется кровообращение и нарушается кровеносная система, сосудорасширяющие медикаменты просто необходимы.
- Экстракт алоэ – стимуляторы биогенного процесса.
- Но-шпа, Папаверин – данные спазмолитики понижают давление в сосудах.
Все лекарства назначаются офтальмологом исходя из индивидуальных особенностей человека и клинической картины.
Физиотерапия
Физиотерапевтические процедуры на сегодняшний момент не менее действенны, нежели использование медикаментов.
Наиболее эффективными считаются:
- Генная терапия – посредством модификаций с ДНК специалистам удаётся возобновлять нарушенные гены. Вследствие чего болезненные процессы останавливаются, у пациента улучшается зрение.
- Стимулирующие мероприятия (электростимуляция, магнитотерапия) – усиливают ещё живые фоторецепторы. У уцелевших тканей повышается функциональность, они заменяют омертвлённые клетки.
- Подсоединение электронных имплантатов – такие микроскопические частицы позволяют совершенно слепым пациентам без преграды ориентироваться в пространстве, полностью за собой ухаживать без чьей-либо помощи. Но не избавляет от самого недуга.
- Аппарат «Очки Сидоренко» — устройство направлено на предотвращение прогрессирования пигментной дистрофии, налаживает кровоснабжение. Метод обладает 4-кратным воздействием.
- Вазореконструктивное лечение – оперативное вмешательство, с помощью которого нормализуется правильный уровень кровоснабжения, а также питание фоторецепторов.
Такой лечебный подход позволяет нормализовать обмен веществ в патологическом органе, завести механизм возобновления нервных клеток. Оперативный способ разрешает частично улучшить зрение, потерянное вследствие генных мутаций, инфекционных патологий, травм.
Дополнительно можно использовать и народные методы, например, производить примочки из лечебных трав, принимать приготовленные отвары, настойки внутрь.
Заболевание устраняется посредством фотостимуляции. Метод состоит в будораживании зрительного аппарата в определённых участках. В итоге развитие недуга замедляется. Под влиянием излучения кровообращение улучшается, налаживаются обменные процессы. Процедура убирает отёчность с оболочки глаз, укрепляет сетчатку.
Обязательно употребляются витамины. Взрослому человеку назначают лазерную коррекцию. Способ помогает разрушению повреждённых сосудов, уменьшающих зрительную остроту.
Офтальмолог помимо этого прописывает антиангиогенные лекарства и использование очков с линзами, снабжённые электронной системой. Может потребоваться субмакулярное оперативное вмешательство, где устраняются патологические сосуды. Выполняется транслокация глазной сетчатки, которую как бы слегка передвигают с области поражения сосудов, затем лазером производят операцию.
В некоторых случаях используется витрэктомия, операция предполагает иссечение стекловидного тела, рубцовой ткани.
Симптомы (признаки)
В случае неэкссудативной формы патологии качество зрения может долго оставаться неизмененным, после чего наблюдается проявление метаморфопсии – характерного искажения прямых линий. В дальнейшем возможно появление центральной скотомы – выпадающего из поля зрения очага. Атрофический процесс хориокапиллярного слоя и пигментного эпителия продолжается, что становится причиной значительного снижения центрального зрения.
Для экссудативной формы заболевания характерны жалобы пациентов на изображение, видимое как будто сквозь слой воды, искривления прямых линий, появление перед глазами полупрозрачных пятен и вспышек света. При отсутствии лечения следующий этап болезни может проявить себя резким снижением зрения, при котором возможности читать и писать пациенты практически лишаются.
Симптомы
В том случае, если такое заболевание, как пигментная дистрофия сетчатки, находится на начальной стадии развития, оно может себя совершенно никак не проявлять. Однако, со временем и развитием дистрофии, у больного могут появиться характерные жалобы, а именно – в ночное время происходит резкое снижение уровня остроты зрения (это явление получило название «куриная зона»), также развиваются и определенные трудности во время ориентации.
Большая часть больных данным заболеванием – это маленькие дети младшего школьного возраста, что приводит к определенным трудностям диагностики, так как родители могут не замечать происходящих изменений, а дети не жалуются на неудобства и чувство дискомфорта. Все это приводит к тому, что больной ребенок не получает своевременного лечения, следовательно, продолжается прогрессирование заболевания.
На более отдаленных сроках, примерно спустя три либо четыре года, после начала развития заболевания, у больного происходит образование периферической дегенерации сетчатки. Данный симптом будет проявляться в виде резкого снижения бокового зрения, также у больного происходит сужение полей зрения.
Во время проведения офтальмоскопии появляется возможность обнаружить непосредственно очаги начала пигментации, при этом со временем и достаточно медленно она будет увеличивать собственное количество, уверенно передвигаясь к центральной части. Также, параллельно происходит и обесцвечивание определенной части сетчатки, после чего на этой области можно будет увидеть просвечиваемые сосуды. Начинается побледнение диска зрительного нерва, в результате чего он постепенно будет приобретать восковой оттенок. Но при этом на протяжении довольно длительного периода времени происходит сохранение центрального зрения на нормальном уровне.
В том случае, если не будет начато незамедлительное и правильное лечение, и заболевание перетекает в запущенную форму, есть риск начала формирования глаукомы вторичного генеза либо катаракты. При развитии данного процесса происходит стремительное и достаточно резкое снижение центрального зрения.Наблюдается постепенное развитие атрофии диска зрительного нерва, что может привести к рефлекторному обездвиживанию зрачка.
Может полностью отсутствовать у больного периферическое зрение, и данное состояние носит название «тоннельное зрение», как будто больной постоянно смотрит через тонкую и довольно длинную трубочку.
В редких случаях проявляются атипичные типы дегенерации сетчатки. Это может привести к тому, что присутствуют определенные изменения только со стороны зрительного нерва, также может быть извитость и сужение сосудов, нарушается сумеречное зрение (больной плохо видит в темноте). В очень редких случаях проявляется односторонняя дегенерация, в то же время, практически всегда, на пораженном глазу есть катаракта.
Профилактика
Профилактических мер по устранению или предотвращению патологического состояния не существует, поскольку пигментный ретинит является наследственной патологией, которая передается ребенку от родителей.
Снизить риск рождения больного ребенка можно. При планировании малыша родители проходят тщательное медицинское и генетическое обследование. К сожалению, выявить заболевание у плода в утробе матери не всегда возможно. Это сложный процесс, и не все клиники имеют нужную аппаратуру.
Виды дистрофии сетчатки
Понятие «дистрофия сетчатки» комбинирует в себе несколько разных видов заболеваний зрительного аппарата. Каждое заболевание имеет свои различия и особенности.
Дистрофия центрального типа
Эта разновидность дистрофических изменений в сетчатке является самой распространенной и составляет порядка 85% всех случаев. Для центральной дистрофии сетчатки характерно нарушение функции центрального зрения, с сохранением периферического зрения.
При центральной хориоретинальной дистрофии сетчатки глаза отсутствует возможность нормально читать, писать, управлять транспортным средством и рисовать. Важной особенностью является то, что хориоретинальная дистрофия сетчатки глаза имеет хроническое течение
Периферический тип дистрофии
По уровню встречаемости данная патология уступает предыдущему виду дистрофии сетчатки. Диагностика данного заболевания вызывает массу затруднений, так как для патологии характерно бессимптомное течение.
Самой распространённой формой периферического типа патологии является решетчатая дистрофия сетчатки глаза. При этом типе дистрофии отмечается ухудшение периферического зрения, и человек перестает нормально воспринимать окружающую картинку. В группу риска попадают люди, страдающие близорукостью. Причиной дегенеративно-дистрофических изменений является нарушение кровоснабжения тканей глаза.
Возрастной тип дистрофии
Это заболевание характерно для людей преклонного возраста. В группу риска попадают люди старше 65 лет. Причиной патологии являются возрастные изменения в структуре зрительного аппарата. Постоянными спутниками возрастной дистрофии становятся гипертоническая болезнь, катаракта и сахарный диабет.
При возрастной дистрофии очень редко развивается полная слепота, но остановить прогрессирование заболевания не представляется возможным.
Пигментный тип дистрофии
Это самый редкий вид дистрофических изменений в сетчатке глаза. Его принято относить к врожденным патологиям, которые обусловлены генетической предрасположенностью. Пигментная дистрофия сетчатки характеризуется поражением фоторецепторов, отвечающих за видение в условиях сумерек.
Заболевание протекает бессимптомно и с трудом поддается лечению.
Точечный тип дистрофии
Для данного заболевания характерно нормальное восприятие окружающей картинки, однако, человек может наблюдать зрительные аномалии в виде белых точек или мушек перед глазами. Некоторых люди с точечной дистрофией жалуются на затуманенное зрение.
Это заболевание, как правило, развивается с раннего возраста и может являться результатом врожденных отклонений.
Каждая из перечисленных разновидностей дистрофии нуждается в своевременной диагностике и правильном лечении. В противном случае человек может лишиться зрения.
Какие могут быть последствия
Симптоматика при пигментной дегенерации появляется в момент, когда сетчатка уже нарушена, поэтому распознать повреждение на первом этапе развития очень трудно. Истощение тканей способно привести к следующим осложнениям:
- глаукома, катаракта;
- понижение зрительной остроты;
- полная слепота;
- утрата периферического зрения;
- тоннельное видение;
- нарушение возможности видеть в темноте.
Чтобы не допустить таких последствий, важно произвести комплексное лечение, полностью придерживаясь рекомендаций.
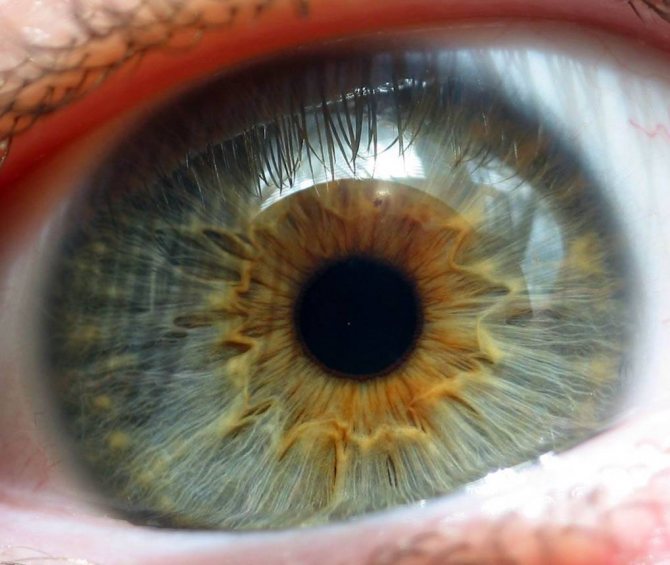
Глазное дно при пигментной дистрофии
https://youtube.com/watch?v=UPOe4HxLQhY
Пигментная дистрофия сетчатой оболочки является достаточно редким заболеванием. Оно встречается у 1 человека из 5000, а всего в мире насчитывается примерно 100 млн. носителей дефектного гена, вызывающего пигментный ретинит.
Важно При развитии этой патологии глаз, изначально являющийся поглощающей свет структурой, превращается в отражающую свет структуру, что неизбежно становится причиной слепоты. Развитию пигментного ретинита более подвержены мужчины, причем заболевание может возникать как в детстве, так и в зрелом возрасте
По статистике большинство пациентов с пигментной дистрофией сетчатки в возрасте до 20 лет сохраняют остроту зрения свыше 0.1 и способность к чтению, а у 45–50-летних пациентов острота зрения снижается до значения ниже 0.1, и читать они уже не могут.
Для пигментного ретинита или, по-другому, пигментной дистрофии сетчатки характерна дегенерация фоторецепторов и пигментного эпителия, в результате чего утрачивается способность передачи сигналов от сетчатки в кору головного мозга.
При данной патологии на картине глазного дна отчетливо наблюдается также характерное скопление пигментного вещества. Дегенеративный процесс с отложением пигмента становится причиной исчезновения фотовоспринимающих клеток и рецепторов, отчего сетчатая оболочка теряет восприимчивость к световым сигналам. В результате человек утрачивает зрение.
Пигментную дистрофию сетчатой оболочки впервые описал в 1857 году Д. Дондерс, а уже через 4 года был установлен наследственный характер этой патологии. Тип наследственности влияет на важные показатели заболевания: возраст возникновения, темпы прогрессирования и прогноз зрительных функций.
Различают следующие типы наследования:
- Сцепленное с полом: передача дефектного гена от матери к сыну с Х-хромосомой, встречается реже всего, но прогноз является самым неблагоприятным;
- Аутосомно-рецессивное: от обоих родителей передаются дефектные гены;
- Аутосомно-доминантное: передача генов заболевания от одного из родителей.
Пигментный ретинит нередко возникает в детском возрасте, для него характерны три симптома:
- Небольших размеров скопления пигмента на глазном дне;
- Диск зрительного нерва имеет восковидную бледность
- Суженность артериол.
В дальнейшем у пациента может ухудшаться острота зрения, при этом в макулярной области наблюдаются пигментные изменения, может возникать макулярный отек. У пациентов с пигментным ретинитом существует повышенный риск развития миопии, задней субкапсулярной катаракты и открытоугольной глаукомы.
В детском возрасте пигментный ретинит довольно трудно поддается диагностике. Первым ощутимым симптомом, проявляющимся у ребенка на ранней стадии патологического процесса, является плохая ориентация в темное время суток – зачастую заболевание обнаруживается именно по этому проявлению.
Для такого нарушения характерна также невозможность различения цветов в темноте – это носит название ночной слепоты. Кроме того, начальные стадии пигментной дистрофии, особенно у детей, проявляют себя головной болью и вспышками света в глазах.
При прогрессировании заболевания происходит непрекращающийся процесс дегенерации сетчатой оболочки, со временем приводящий к нарушению периферийного зрения. По выражению офтальмологов, зрение становится туннельным – это происходит на второй стадии болезни.
На последней стадии заболевания человек теряет не только периферийное, но также и центральное зрение. Наступает слепота.
Суть новой методики заключается в установке на сетчатку глаза маленького фотодиода-сенсора с передатчиком. Получаемая световая информация из окружающего мира поступает к передатчику через сверхтонкий провод. Восприятие информации происходит через специальные очки со стеклами-приемниками.
Конечно, это не является полноценным зрением, но, тем не менее, человек становится способен видеть. Эксперименты показали, что слепой пациент обретает способность различать свет и тьму, а также видеть очертания крупных объектов.
Нет сомнений, что эта разработка способна сделать жизнь слепых людей существенно легче. В настоящее время эта экспериментальная методика проходит стадию тестирования.
Для лечения пигментного ретинита применяется также метод замедления дегенеративного процесса сетчатки. Он включает в себя применение стимулирующих процедур, например, магнитостимуляции, а также прием препаратов с экстрактом черники и витамина А, парабульбарные инъекции препарата «Ретиналамин».
Классификация
Пигментная абиотрофия сетчатки – это наследственное дистрофическое заболевание, при котором происходит повреждение преимущественно палочек сетчатки. Встречается пигментная абиотрофия сетчатки достаточно редко.
Впервые симптомы и проявления заболевания описаны Donders в 1857 г. под названием «пигментный ретинит». В последующем, при детальном изучении причин и проявлений данного заболевания его обозначали как «первичная тапеторетинальная дистрофия», «палочково-колбочковая дистрофия», поскольку преимущественно происходит поражение палочек, но на поздних стадиях заболевания также повреждаются и колбочки.
В итоге было решено использовать термин «пигментная абиотрофия сетчатки», так как он более детально отражает суть заболевания.
Светочувствительная оболочка глаза или сетчатка состоит из двух видов рецепторных клеток: палочек и колбочек, получивших такие названия из-за своей формы. Колбочки располагаются, большей частью в центральной зоне сетчатки, обеспечивая высокую остроту зрения и цветовое зрение.
Палочки, напротив, расположены по всей сетчатке, но относительно палочек, их больше на периферии, чем в центральной зоне. Палочки обеспечивают периферическое зрение и зрение в условиях низкой освещенности.
При повреждении определенных генов, отвечающих за питание и функционирование сетчатки глаза, происходит постепенное разрушение наружного слоя сетчатки – того, где находятся палочки и колбочки. Это повреждение начинается на периферии и распространяется в течение нескольких десятков лет к центральной зоне сетчатки.
Как правило, в равной степени поражаются оба глаза, первые признаки заболевания обнаруживаются уже в детском возрасте и при нарастании симптомов болезни уже к 20 годам больные теряют трудоспособность.
Хотя возможны и различные варианты течения болезни: поражение только одного глаза, повреждение отдельного сектора сетчатки, более позднее начало заболевания. У больных с пигментной абиотрофией сетчатки повышен риск развития глаукомы, отека центральной зоны сетчатки, раннего помутнения хрусталика или катаракты.
Для пигментной абиотрофии сетчатки характерны следующие симптомы:
- «Ночная слепота» или гемералопия – возникает за счет повреждения палочек сетчатки, страдающие этим заболеванием люди с трудом ориентируются в условиях пониженной освещенности. Нарушение ориентации в темноте является первым проявлением заболевания и может появиться за много лет до первых видимых проявлений на сетчатке.
- Прогрессирующее изменение периферического зрения – повреждение палочек сетчатки идет от периферии к центру, поэтому первоначально сужение границ периферического зрения будет незначительным, но в последующем при прогрессировании может доходить до полного отсутствия периферического зрения, которое называется трубчатым или тоннельным зрением, когда остается лишь маленький островок зрения в центре.
- Снижение остроты зрения и цветового зрения наблюдается на поздних стадиях заболевания и связано с поражением колбочек центральной зоны сетчатки. Неуклонное прогрессирование болезни приводит к слепоте.
При осмотре проверяется острота зрения и периферическое зрение. Тщательно обследуется глазное дно, где в зависимости от выраженности могут быть выявлены характерные изменения сетчатки.
Для уточнения диагноза проводятся электрофизиологические исследования, которые наиболее объективно оценивают функциональные возможности сетчатки. Также с помощью специальных методов оценивается темновая адаптация и ориентировка человека в темном помещении.
При подозрении или установлении диагноза пигментной абиотрофии сетчатки, учитывая наследственный характер заболевания, рекомендуется осмотреть прямых родственников пациента с целью раннего выявления болезни.
Важно В настоящее время отсутствует специфическое лечение пигментной абиотрофии сетчатки. Для того, чтобы приостановить прогрессирование заболевания применяются витамины, препараты, улучшающие кровоснабжение и питание сетчатки, а также группа, так называемых пептидных биорегуляторов, которые улучшают питание и восстановительные возможности сетчатки глаза
С развитием науки и технологических возможностей современной медицины, появляются сообщения о ряде новых экспериментальных направлений в лечении пигментной абиотрофии сетчатки – это генная терапия, позволяющая восстанавливать поврежденные гены, а также специальные электронные имплантаты, действующие аналогично сетчатке глаза и позволяющие слепым людям достаточно свободно ориентироваться в пространстве и обслуживать себя самостоятельно.









