5 / 5 ( 7 votes )
Заворот кишок — это серьёзное заболевание, представляющее собой острую форму непроходимости кишечника. Болезнь очень опасна, и в некоторых случаях смертельна для человека: когда кишечник начинает поворачиваться вокруг своей оси, проходимость этой части кишечника ухудшается. Заниматься самолечением противопоказано: неправильные методы лечения или неверно выставленный диагноз (особенно выставленный самостоятельно) могут лишь ухудшить положение и даже привести к летальному исходу!
Общие сведения
Заворот кишечника — это перекрут петли какой-либо кишки вокруг оси брыжейки и ее ущемление. Это состояние относится к странгуляционной кишечной непроходимости. Перекручивание самой брыжейки может вовлечь брыжеечные сосуды, что повышает риск развития гангрены кишечника с последующей перфорацией и перитонитом. Если брать во внимание возраст, то чаще эта патология случается в зрелом и пожилом возрасте. Не исключена эта патология и у детей, особенно новорожденных, что связано с врожденной патологией кишечника и несовершенством желудочно-кишечного тракта. Если рассматривать локализацию, то у взрослых наиболее распространены завороты толстого кишечника, именно сигмовидной кишки (в 80% случаев, что связано с особенностями строения брыжейки — она имеет значительную длину), слепой (15% случаев) и поперечно-ободочной кишки (всего 3%), а у детей — тонкого кишечника. Завороты могут быть частичными и полными. При полном завороте петля кишки и брыжейка перекручиваются на 2500-3600. В редких, но тяжелых случаях могут быть двукратные и трехкратные перекруты и образование узлов. Данное состояние является острым и требует срочного вмешательства.
Профилактика
В профилактике заворота кишок нет ничего особенного, эти простые правила известны практически каждому:
- не переедать;
- не переедать после продолжительного голодания;
- сохранять разумную дистанцию между приёмами пищи;
- не заниматься активной деятельностью сразу после плотного приёма пищи;
- следить за своим питанием.
Если уже присутствуют какие-либо проблемы с кишечником и его работой, следует во избежание заворота кишечника исключить из рациона трудно усваиваемую пищу: в ней содержится много клетчатки.
Консультант проекта, соавтор статьи: Овчинникова Наталья Ивановна | Гастроэнтеролог, Гепатолог, Инфекционист Стаж 30 лет / Врач высшей категории, Кандидат медицинских наук
Образование:
Диплом по специальности «Лечебное дело», Новосибирский государственный медицинский институт (1988 г.), Ординатура по специальности «Гастроэнтерология», Российская медицинская академия последипломного образования (1997 г.)
Патогенез
Врожденные аномалии ротации и фиксации кишечника развиваются в первые 3 месяца беременности и развития плода. Сначала первичная кишка эмбриона выступает из брюшной полости, а с шестой-десятой недели кишечник поворачивается, возвращаясь в брюшную полость. Аномалии ротации и фиксации кишечника заключаются в отсутствии ротации, ее незавершенности, обратной ротации и неправильном прикреплении брыжейки. Частота аномалий ротации составляет 1% и у мальчиков встречается в 2 раза чаще. При возвращении в брюшную полость толстая кишка вращается против часовой стрелки.
Удлиняющийся кишечник поворачивается сначала на 90 градусов и продолжает ротацию до 270 градусов. На 10-й неделе двенадцатиперстная кишка закрепляется в левом верхнем квадранте живота.
В это же время заканчивает ротацию толстая кишка. При этом слепая кишка располагается в правом нижнем квадранте. При различных нарушениях к моменту рождения ребенка может остаться не ротированной двенадцатиперстная кишка, тонкая и часть толстой. Могут остаться не фиксированными отдельные части или весь толстый кишечник, а также в неправильном положении может оказаться слепая кишка. Если произошел неполный поворот, то слепая кишка оказывается в другом месте (в правом подреберье или в эпигастрии). Бывают случаи, когда у новорожденного желудок, двенадцатиперстная кишка и вся толстая расположены слева, а тонкая — справа. В области двенадцатиперстной и слепой бывают патологические сращения и заворот, в котором часто участвует весь кишечник.
В случае приобретенной странгуляционной кишечной непроходимости у взрослых отмечается нарушение притока артериальной крови и ухудшение венозного оттока в брыжеечных сосудах. Когда прекращается пассаж кишечного содержимого, повреждается стенка кишечника от перерастяжения происходит выброс медиаторов воспаления. Это приводит к значительному повышению проницаемости стенки сосудов и прогрессированию ишемии ущемленной кишки.
При странгуляции расстройства кровотока более значительны и развиваются очень быстро. В клинике это проявляется глубокими нарушениями гомеостаза. Из-за выпотевания жидкости развивается отек стенки кишечника, и стремительное пропотевание крови в просвет кишки. В брюшной полости быстро образуется выпот — при странгуляции геморрагический. Объем выпотеваемой жидкости при ущемлении в первые сутки может быть 5-6 л. В клинике это проявляется обезвоживанием тканей, сгущением крови, сухостью кожи, уменьшением циркулирующей крови и уменьшением выделения мочи.
Дегидратация организма влечет увеличение выработки антидиуретического гормона и альдостерона, поэтому с рвотными массами усиленно выделяется калий. Развивается гипокалиемия и внутриклеточный ацидоз. Развивающиеся электролитные нарушения, блокируют возникновение и распространение перистальтической волны — возникает парез петель кишечника и их расширение.
Перерастяжение кишки вызывает сильные боли в животе и рефлекторную рвоту. По мере нарастания ионных нарушений и гипоксии стенки кишечника перистальтика затухает, боли притупляются — это феномен «гробовой тишины». В участках ишемии кишки быстро разрушаются мембраны клеток, клетки погибают и нарастает уровень токсических веществ, всасывание которых в кровоток вызывает эндогенную интоксикацию. Прогрессирование эндотоксикоза вызывает развитие полиорганной недостаточности. Нарастание ишемии и повреждение кишки вызывают перфорацию стенки кишки. При странгуляции перфорация происходит уже в первые 6-7 часов от момента ее возникновения.
Какие особенности организма человека способствуют завороту?
Чтобы разобраться в механизме патологии, нужно обратить внимание на анатомические структуры, поддерживающие кишечник в умеренно подвижном состоянии и обеспечивающие перистальтику.
Петли кишок «подвешены» на брыжейке. Это образование выполняет роль огромной связки, фиксирующей положение кишечника.
Более всех отделов ограничена подвижность двенадцатиперстной кишки. В ней заворот практически невозможен. Другие петли способны поворачиваться на 90 градусов без признаков непроходимости. Внутри листков брыжейки проходят ветви сосудов и нервные стволы. От ее состояния зависит питание стенок кишечника и органов пищеварения, своевременное получение нервного импульса из центров головного и спинного мозга для возникновения волны движений.
Перистальтика в кишечнике происходит круглосуточно, активируется после еды. Моторная функция не только обеспечивает транспортировку содержимого, но и перемешивает пищу с ферментами, соками, бактериями. Этот процесс позволяет активно всасывать необходимые вещества в кровоток.
Циркулярные и продольные мышечные волокна создают движение волны в одном направлении. Сила перистальтики зависит от количества съеденной пищи: чем сильнее растягиваются петли, тем выраженнее волна движения. Одновременно в тонком кишечнике образуются 2–3 волны. Толстый кишечник менее активен: в нем за сутки проходит 4 сильных сокращения.
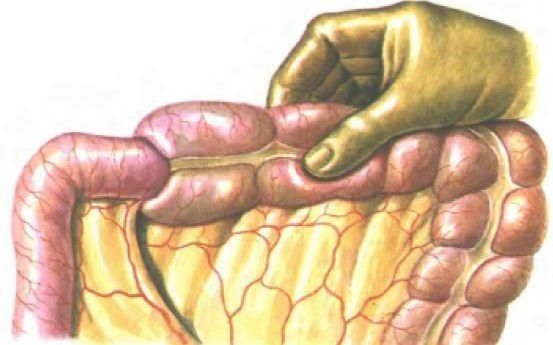
Причины заворота кишок
Если рассматривать причины у взрослых, то в большинстве случаев — это различная приобретенная патология кишечника или близлежащих органов. От чего бывает заворот кишок? Назовем основные причины:
- Запоры.
- Спайки.
- Повышение внутрибрюшного давления (это бывает при физическом напряжении), что приводит к резкому перемещению петель кишечника.
- Усиление перистальтики при приеме больших объемов трудно перевариваемой пищи (часто это случается после голодания). Особенно часто это происходит в сигмовидной кишке — при усилении перистальтики кишка легко перекручивается вокруг своей оси.
- Беременность. Во время беременности заворот сигмовидной кишки — наиболее частая причина непроходимости кишечника. Это связано с тем, что при беременности матка смещает сигмовидную кишку, а это вызывает скручивание ее. В большинство случаев заворот возникает в третьем триместре.
- Спайки брюшной полости.
- Объемные образования.
- Оперативное вмешательство на кишечнике.
Как отмечалось выше, наиболее часто заворот возникает в сигмовидной кишке и возникает он при хронических запорах у лежачих (спинальных) больных, при чрезмерном использовании слабительных средств, высоком содержании клетчатки, приеме препаратов, угнетающих моторику кишечника, асците, опухолях яичников, беременности. Заворот кишок у взрослых, в частности сигмовидной кишки, характерен для людей пожилого возраста (старше 60 лет) и отмечается рост заболеваемости с возрастом.
Причины заворота слепой кишки ассоциированы с врожденными аномалиями (значительно удлиненная брыжейка), операциями на этой кишке, объемными образованиями брюшной полости и малого таза, образованием спаек. Если говорить о завороте тонкого кишечника, то длина кишечных петель может быть различной и возможен тотальный заворот тонкой кишки. Симптомы заворота кишок у взрослых будут рассмотрены ниже.
Причины заворота кишок у детей
В детском возрасте заворот толстого кишечника является редкостью. Также редко у детей встречаются приобретенные завороты. В этом возрасте чаще преобладают завороты тонкого кишечника, которые связанны:
- с врожденными аномалиями;
- спаечными процессами;
- грыжами брюшной полости (имеются в виду внутренние грыжи);
- дивертикулами.
От чего возникает?
Причины заворота кишок чаще всего вызваны аномалиями развития и нарушением нервной регуляции сократимости. Среди врожденных аномалий анатомические несоответствия, повышающие подвижность кишок: удлинение брыжейки, отсутствие связочного аппарата, фиксирующего кишечник к брюшине, дивертикулы.
На фото дивертикул Меккеля в зоне тонкой кишки
К приобретенным относятся последствия хронических заболеваний:
- спайки между кишками и внутренними органами;
- большие опухоли, кисты, смещающие петли кишечника;
- рубцовые изменения в толстой кишке после воспаления, лишенные нервных окончаний;
- патология спинного мозга;
- прием лекарств, усиливающих перистальтику (солевые и осмотические слабительные), психотропных средств.
Возможно осложнение после процедуры колоноскопии. Заворот кишок проявляется при тяжелом течении острого аппендицита, болезни Гиршпрунга, мегаколона, распадающейся опухоли, кистозного фиброза кишечника. Часто сопутствует старческой деменции, психическим расстройствам, рассеянному склерозу.
Симптомы заворота кишок
Целесообразно рассматривать симптомы при поражении разных отделов кишечника, поскольку они отличаются. Чем выше уровень непроходимости, тем приступы возникают чаще. Наиболее интенсивная боль при странгуляционной непроходимости, чем при обтурационной. Рвота при тонкокишечной непроходимости — это ранний симптомом и возникает сразу при приступе боли.
Рвота при толстокишечной непроходимости развивается на поздних стадиях. Задержка стула и газов в первую очередь беспокоит пациентов при низкой толстокишечной непроходимости. Задержка стула и газов более характерна для толстокишечной непроходимости и проявляется рано. При тонкокишечной непроходимости — позднее, поскольку опорожнение кишечника продолжается.
Симптомы заворота кишок у взрослых
Если рассматривать заворот тонкой кишки, то только повороты ее на 1800 вызывают перекрытие ее просвета и сдавливание сосудов. Если произошел заворот тонкой кишки, симптомы у взрослых развиваются внезапно и имеют характерные признаки высокой странгуляционной непроходимости — выраженная боль, рвота, задержка стула. Характерна схваткообразная боль в животе, усиливающаяся при перистальтических движениях. Она имеет различную локализацию: в пупочной области, эпигастральной в правой половине живота или внизу живота. Боль настолько выраженная, что больные кричат от боли, становятся беспокойными и принимают положение с приведенными к животу ногами.
Сразу за болью развивается рвота съеденной пищей. Рвота становится обильной, а рвотные массы включают застойное содержимое кишечника. На поздних стадиях рвота имеет каловый характер. При завороте тонкого кишечника всегда отмечается задержка газов и стула. В первые часы заболевания дефекация еще присутствует (оставшееся содержимое конечного отдела кишечника). Состояние больных тяжелое и прогрессивно ухудшается.
При пальпации живот безболезнен и сначала заболевания не вздутый. У худых больных можно прощупать конгломерат петель кишечника. Язык сухой и обложенный налетом. При перкуссии брюшной полости можно выявить выпот. Перистальтика со временем постепенно ослабевает и появляется «шум плеска». При неполных заворотах отмечается вздутие и видна перистальтика.
Заворот сигмовидной кишки у взрослых чаще всего развивается медленно, а острое начало встречается крайне редко. Обычно это пациенты пожилого возраста, у которых длительное время были запоры и вздутие живота при не выраженном болевом синдроме. В связи с медленным прогрессированием состояние больного остается удовлетворительным, а явлений интоксикации не наблюдается.
С запорами пациенты обычно борются осмотическими слабительными и постановкой клизмы. В случае заворота боли усиливаются и становятся схваткообразными. Интенсивность их различна. Ведущий симптом при этой патологии — задержка стула и газов. Живот вздут, асимметричен за счет выбухания перемещенной сигмовидной кишки вверх и вправо (о). Из-за сильного вздутия ободочной кишки диафрагма и внутренние органы оттесняются вверх, а это затрудняет дыхание и сердечную деятельность. Рвота развивается редко, стул отсутствует.
Таким образом типичными признаками заворота сигмовидной кишки является асимметрия живота с выпячиванием кишечной петли и симптом Цеге-Мантейфеля — небольшая вместимость нижнего отдела кишечника (не более 500 мл воды) при постановке клизмы. При исследовании через прямую кишку выявляется расширение ампулы прямой кишки и зияние ануса. Если симптомы нарастают быстро, то состояние больного ухудшается, отмечается резкая болезненность живота, он асимметричен и напряжен. Боли локализуются в нижних отделах живота и в крестце, сопровождаются однократной рвотой. Рвота с примесью фекалий возникает только при присоединении паралитической непроходимости и перитонита. Быстро нарастает интоксикация, а в брюшной полости собирается геморрагический выпот.
Заворот слепой кишки может протекать в нескольких вариантах и клинические проявления будут отличаться. Прежде всего, возможен заворот слепой вместе с подвздошной кишкой, когда они проворачиваются вокруг их общей брыжейки. В таком случае возникает картина странгуляционной кишечной непроходимости, для которой характерно нарушение кровоснабжение кишки с развитием некроза. Это наиболее опасная форма. При странгуляционной непроходимости отмечается наиболее интенсивная боль.
При втором варианте заворота (вокруг продольной оси слепой кишки) возникает обтурационная непроходимость без нарушения кровоснабжения. Боль менее интенсивная, носит постоянный характер и нарастает со временем. В зависимости от этого пациенты либо сразу обращаются за медицинской помощью (в первом случае), либо с отсрочкой по времени до 7-10 дней.
Вначале появляются боли, рвота, у большинства пациентов отсутствует стул, газы не отходят. Боли (или постоянные или схваткообразные) локализуются около пупка и в правой половине живота. В верхнем левом квадранте живота определяется вздутие овальной формы. При выслушивании правой подвздошной области слышна усиленная перистальтика.
Симптомы заворота кишок у детей
При завороте возникает кишечная непроходимость (прекращение или нарушение прохождения содержимого по кишечнику), что и определяет симптомы патологии. У детей заворот толстого кишечника (в частности, сигмовидной кишки) встречается реже, чем у взрослых. Основными признаками являются: внезапное возникновение болей в животе на фоне задержки дефекации и вздутие кишечника, которое определяется при рентгенологическом обследовании. Симптомы толстокишечной непроходимости менее выражены, чем при тонкокишечной. Беспокойство ребенка не выраженное и непродолжительное, а общее состояние не очень страдает. При осмотре иногда удается пальпировать раздутую кишку, которая располагается в левой подвздошной области или в левом подреберье.
Симптомы у грудных детей при тонкокишечном завороте имеют отличия. Характерно сильное беспокойство ребенка, крик, беспокойные ноги. Ребенок отказывается от груди. Во время приступа он становится бледным и покрывается потом. Продолжительность приступа около 3-5 минут. После приступа ребенок успокаивается, но через несколько минут приступ боли повторяется. Причем каждый раз «светлый» промежуток между приступами сокращается — боль практически становится постоянной и теряет свою остроту, однако общее состояние малыша ухудшается.
Рвота в начальной стадии связана с висцеровисцеральным рефлексом, а потом является проявлением кишечной непроходимости. У ребенка вначале заболевания может быть самостоятельный стул, а потом прекращается. Состояние прогрессивно ухудшается, рвота повторяется.
Чем опасна патология
Важно понимать, что заворот кишок – состояние, которое не проходит самостоятельно. А значит, пациенту необходима экстренная медицинская помощь. В противном случае высок риск развития жизненно-опасных осложнений, таких как:
- Каловый перитонит. Каловые массы не могут выводиться из организма, они накапливаются в кишечнике. Это приводит к развитию воспаления и перфорации стенок органа. Через образованные отверстия каловые массы выходят из полости кишечника, распространятся в близлежащих участках, вызывая их токсическое поражение;
- Значительное нарушение работы сердца (вплоть до развития инфаркта) возникает в результате того, что кишечник, увеличившийся в размерах, сдавливает сердечную мышцу, мешая ее нормальному сокращению;
- Полная кишечная непроходимость.
Анализы и диагностика
- Обзорная рентгенография. На рентгенограмме заворот сигмовидной кишки определяется как резко увеличенная в объеме сигмовидная кишка, размеры которой доходят до диафрагмы. В кишке определяются два уровня жидкости: в проксимальном конце и в дистальном. Заворот слепой кишки на рентгенограмме виден в виде шаровидно раздутой петле с выраженными перемычками с горизонтальным уровнем жидкости. Тонкий кишечник растянут, а конечные отделы толстой кишки спавшиеся. У детей при любой локализации патологии обзорное обследование выявляет общие признаки непроходимости (чаши Клойбера и вздутия кишечных петель).
- Ирригография. Исследование толстой кишки с применением бариевой взвеси, которая вводится в кишку. После ее заполнения выполняется серия снимков. Заворот сигмовидной кишки на снимке имеет вид «клюва», над которым находится сильно расширенная петля сигмовидной кишки. По ориентации «клюва» можно определить, в какую сторону произошел заворот (по ходу часовой стрелки или против). При ирригографии при завороте слепой кишки барий проходит до ½ части восходящей ободочной кишки, а выше он отсутствует.
- Оральное контрастирование — прием бариевой взвеси через рот с последующим рентгенологическим осмотром. Применяется при подозрении на тонкокишечную непроходимость. Выявляют место препятствия прохождению контраста, увеличенные петли тонкого кишечника и плохое наполнение толстого кишечника или его отсутствие.
- Компьютерная томография. Исследование показательно при завороте тонкой и слепой кишок. При данной патологии выявляют признак «знак бури», расширение отделов кишки, утолщение ее стенки, отек брыжейки.
Механизм образования
Заворот кишок бывает на одном участке или сразу в нескольких местах. Чаще всего формируется в зоне толстого кишечника, реже страдает тонкий кишечник. Перекручивание обычно происходит под углом от 90 до 180 градусов. Различают 2 вида заворота в зависимости от степени перекрута:
- частичный — до 270 градусов;
- полный — от 270 до 360.
Для сигмовидной кишки решающим является перекрут вокруг продольного направления при удлиненной брыжейке. Завороту кишечника способствует сморщивание брыжейки при воспалении типа мезосигмоидита. При этом кишечная петля получает дополнительную точку опоры и складывается по форме «двустволки». При завороте слепой и тонкой кишки главное значение придается аномалиям развития брыжейки.
Несостоятельность факторов фиксации и срыв нормальной двигательной активности приводят к созданию механического препятствия для прохождения содержимого кишечника, застою, ущемлению сосудов и нервов, ишемии стенок. На первом этапе перистальтика усиливается. Затем в зоне приводящего отдела кишечника развивается парез. У пациента происходит некротизация стенки, прекращается передвижение кала и газов по кишечнику. Распад тканей приводит к тяжелому перитониту.
Если причиной является спаечный процесс, непроходимость в зоне сигмовидной кишки формируется постепенно
Процедуры и операции
При завороте тонкой кишки проводится хирургическое вмешательство, в результате которого заворот расправляется. При отсутствии перитонита пораженные петли кишечника иссекаются и формируется анастомоз между двумя концами кишечника.
Основной метод лечения заворота слепой кишки также хирургическое вмешательство. Проводится расправление кишки. При некрозе выполняют гемиколэктомию справа с наложением анастомоза. Укорочение брыжейки слепой кишки в последнее время редко выполняется, поскольку рецидив заворота после этого встречается с такой же частотой, как и без укорочения брыжейки. Ослабленным пациентам предлагается чрескожная тифлостомия (наложение свища на слепую кишку), но после этой процедуры часто возникают стойкие фекальные свищи.
Заворот сигмовидной кишки можно исправить путем декомпрессии петли с помощью ректороманоскопии. При ее выполнении в кишку вводится трубка, которая предотвращает рецидив. Она оставляется в кишке на 2-3 суток, а через неделю проводится операция. Паллиативное вмешательство выполняется при отсутствии изменений в стенке кишки. Оно включает расправление заворота и профилактическое укорачивание брыжейки путем ее собирания в сборку или фиксацию сигмовидной кишки к брюшной стенке. Паллиативные вмешательства имеют высокий процент рецидива заворота.
При омертвении кишки показана радикальная операция — резекция ее по общим правилам с анастомозом «конец в конец» или «конец в бок». При осложнении в виде гангрены кишки проводится резекция нежизнеспособного участка, но анастомоз между концами кишки не накладывается, а выводится противоестественное заднепроходное отверстие (колостома) на кожу брюшной стенки.
Выведение сигмостомы — наиболее безопасный вариант операции. При втором этапе операции (через 3 месяца) кишечный свищ закрывается. Поскольку у детей очень трудно определить жизнеспособность кишечной петли, это склоняет к более активной хирургической тактике при завороте любого отдела кишки.
Лекарственные препараты
Для устранения болевого синдрома как в дооперационном периоде, так и на этапе восстановления после хирургического вмешательства, используют следующие группы анестезирующих средств:
| Название | Описание | Дозировка | Стоимость |
| Морфин | Относится к разряду наркотических анестезирующих средств сильного действия. Ослабляет передачу нервных сигналов от области поражения к головному мозгу, оказывает расслабляющее действие на пациента. | 10 МГ внутримышечно 5-6 раз в сутки. Длительность – не более 3 суток. | 40 руб. за 1 ампулу |
| Индометацин | Относится к группе НПВС, обладает анестезирующим, противовоспалительным, заживляющим действием. | 60 МГ средства 2 раза в день внутримышечно. Длительность определяется индивидуально. | От 14 руб. |
| Папаверин в форме свечей, таблеток или инъекций | Обладает спазмолитическим действием, ослабляет моторику кишечника, расслабляет мышечную ткань органа. | 40-80 МГ внутримышечно 3 раза в сутки. | ОТ 65 руб. |
Заворот кишок у детей
Причины заворота в раннем возрасте — это различные аномалии ротации и фиксации кишечника. Мальротацией кишечника называется аномалия его развития, которая заключается в неспособности его занять нормальное место в брюшной полости.
Мальротация чаще всего относится к тонкому кишечнику и встречается не так часто. Кроме этого, избыточная подвижность кишечных петель способствует заворотам как тонкой, так и толстой кишки. Аномалии фиксации наиболее часто встречается у маленьких детей. Большая часть пороков проявляется остро в раннем возрасте и требует неотложного хирургического вмешательства. Другая часть пороков развития имеет хроническое течение и минимальную симптоматику (периодические боли в животе и рвота).
Из наиболее часто встречаемых видов нарушения ротации и фиксации можно назвать гиперфиксацию 12-ти перстной кишки и синдром Ледда (аномалия поворота тонкого кишечника и сдавление двенадцатиперстной кишки слепой). Данные патологии возникают на II стадии эмбрионального развития и проявляются в первые часы жизни ребенка полной или частичной кишечной непроходимостью — у новорожденных появляются срыгивание и рвота.
Синдром Ледда с заворотом тонкой кишки и с пережатием двенадцатиперстной проявляется кишечной непроходимостью. Симптомы заворота кишок у грудничка проявляются остро — рвота с желчью, вздутие живота, выделение крови из прямой кишки, болезненная пальпация живота, в рвотных массах также может быть примесь крови. Данные симптомы у грудных детей нарастают быстро, поскольку усугубляется ишемия кишечника и быстро развивается сепсис. При неполном сдавлении двенадцатиперстной кишки при синдроме Ледда отмечается хроническое течение непроходимости. Оно проявляется нарушением перистальтики, плохим перевариванием пищи, вздутием, нарушением всасывания.
При синдроме незавершенной ротации ранними проявлениями у грудничков является срыгивание и рвота, появляющаяся с третьих суток жизни. Рвота застойным отделяемым и желчью, иногда с прожилками крови. Меконий и скудный переходный стул выделяются первые 3-4 суток, а потом прекращаются. При высокой кишечной непроходимости возможно появление негемолитической гипербилирубинемии с преобладанием непрямого билирубина. Данный симптом не характерен для дистальной непроходимости кишечника. При развитии осложнений (некроз кишки) быстро нарастает асимметрия живота, у ребенка появляется вялость, снижается активность и рефлексы, расширяется венозная сеть на передней брюшной стенке.
Симптомы заворота кишок у детей более старшего возраста схожи:
- нарушения стула;
- колики и боли в животе;
- газообразование;
- повышение температуры;
- рвота с кровью;
- стул с кровью;
- интоксикация.
В случае, если наблюдается неполная обструкция кишки (частичный заворот или умеренное сдавление двенадцатиперстной кишки), пассаж содержимого по кишечнику восстанавливается, а потом снова возникает рецидив непроходимости: периодические боли в животе, рвота после приема пищи. Такая хроническая форма течения может наблюдаться у детей старшего возраста на протяжении ряда лет или впервые проявиться в этом возрасте.
При этом отмечается отставание в развитии, которое связанное с нарушением пищеварения и всасывания. Отмечено, что аномалии ротации и фиксации кишечника, которые возникают на III стадии эмбрионального развития, имеют именно такую непостоянную симптоматику и возникают в старшем возрасте.
Диагностика полной непроходимости у новорожденного при наличии клинических проявлений заключается в проведении рентгенографии брюшной полости. Диагноз подтверждается отсутствием наполнения кишечника газом. Мальротацию и заворот устанавливают по штопорообразной деформации двенадцатиперстной кишки, вертикальное ее положение и расположение всего тонкого кишечника справа, а толстая кишка при проведении ирригографии расположена слева.
Лечение заворота начинают с консервативных мероприятий:
- Аспирация желудочного содержимого.
- Обезболивание.
- Раздувание кишечника, если нет нарушения трофики кишки. Завороты сигмовидной кишки можно распутать коллоноскопом, а после выхода кала и газов кишка принимает нормальное положение.
- Интенсивная терапия для поддержания у ребенка гомеостаза.
Если кишка не расправляется — операция неизбежна. Незавершенный поворот кишечника при наличии выраженной клиники подлежит хирургическому лечению в первые часы жизни ребенка. Детей с частичной рецидивирующей непроходимостью тоже нужно оперировать после уточнения диагноза. К основным методам хирургического лечения относятся:
- раскручивание заворота;
- иссечение фиксирующих спаек и тяжей;
- стабилизация брыжейки;
- фиксация слепой кишки в правильном положении и в естественном месте.
Диагностические методы
Для постановки диагноза необходимо оценить совокупность имеющихся симптомов и провести ряд дополнительных исследований. В ходе опроса пациента врач уточняет следующие моменты:
- Длительность развития симптомов;
- Локализация и характер болевых ощущений;
- Наличие рвотных позывов, их количество, обилие и характер выделяемых рвотных масс;
- Частота стула и консистенция кала;
- Пищевые пристрастия пациента, продукты, которые он употреблял перед тем, как появились симптомы;
- Наличие или отсутствие хирургических операций на органах ЖКТ;
- Особенности образа жизни человека, его физическая активность.
Кроме оценки имеющихся жалоб, врач проводит и такие исследования как:
- Осмотр пациента для выявления асимметрии живота, очагов вздутия, оценки кожных покровов;
- Пальпация для обнаружения уплотненных участков и повышенной перистальтики кишечника;
- Перкуссия области кишечника (при развитии патологии при постукивании слышен характерных хлопающий звук);
- Прослушивание перистальтики. В ходе процедуры выявляется усиленная перистальтика, либо ее отсутствие, врач также может услышать различные всплески;
- Рентгенография для определения локализации патологии;
- ОАК;
Методы терапии
При появлении характерных симптомов заворота кишечника необходимо как можно скорее вызвать бригаду скорой помощи и доставить больного в медицинское учреждение. Однако, до приезда врачей также необходимо принять особые меры. Это позволит предотвратить развитие опасных осложнений и, возможно, сохранить человеку жизнь.
Первая помощь
До приезда скорой помощи необходимо:
- Обеспечить больному полный покой, уложить его в наиболее удобную позу;
- Исключить употребление пищи или жидкости;
- Обеспечить поступление свежего воздуха, освободить больного от предметов одежды, стесняющих движения;
- Не принимать каике – либо лекарства;
- Не делать очищающие клизмы, так как это только усугубит ситуацию.
Хирургия
Важно правильно подготовить пациента, подготовка включает такие моменты как:
- Проведение ОАК и ОАМ;
- Восстановление жидкостного баланса организма;
- Лекарственная терапия;
- Очищение желудка посредством клизмы или использования специального зонда, который вводится через нос.
Операция также осуществляется в несколько этапов:
- Разрез кожных покровов, подкожного слоя и мышечной ткани для обеспечения полноценного доступа к очагу поражения;
- Раскручивание поврежденных петель;
- Очищение кишечника с использованием зонда;
- Антисептическая обработка тканей;
- Установка специальной дренажной трубки, один конец которой расположен в кишечнике, другой – выведен наружу;
- Зашивание раны.
В некоторых случаях, если на пораженной области наблюдаются некротические (отмершие) участки, необходимо их удалить, и только после этого проводить антисептическую обработку, дренирование и зашивание.
Операция является весьма сложной и травматичной, поэтому пациент нуждается в длительном период восстановления, включающем в себя следующие моменты:
- Лекарственная терапия обезболивающими средствами;
- Отсутствие двигательной активности;
- Антисептическую обработку операционных швов;
- Соблюдение строгих ограничений в питании;
- Дыхательные упражнения.
Диета
Диета 0 стол
- Эффективность: лечебный эффект через 21 день
- Сроки: 3-5 месяцев
- Стоимость продуктов: 1200-1300 руб. в неделю
Диета Стол №1
- Эффективность: лечебный эффект через 3 недели
- Сроки: 2 месяца и более
- Стоимость продуктов: 1500 — 1600 руб. в неделю
Диета Стол №4
- Эффективность: лечебный эффект через 7-10 дней
- Сроки: 21 день
- Стоимость продуктов: 1120-1150 руб. в неделю
Питание при частичной непроходимости кишечника не должно содержать обильные приемы пищи и переедание — это провоцирует обострение. Исключаются продукты, усиливающие газообразование (капуста, соевые продукты, бобовые, цельное молоко, дрожжевая выпечка). Больным рекомендуется частое, дробное питание. Раньше или позже больному приходится прибегать к оперативному лечению, после которого организуется специальное питание.
После операции прием пищи возможен через несколько дней и первое время организуется зондовое питание специальными питательными смесями. Через время больной переходит на нулевую диету — это питание, разработанное для больных, перенесших операции на органах пищеварения.
Это максимально щадящее питание в виде последовательно назначаемых Столов – № 0А, № 0Б, № 0В. Основу этих столов составляет жидкая, желеобразная и протёртая пища, которая употребляется малыми порциями (не более 200 г на прием) и часто. Диеты включают легко усвояемые белки, жиры и углеводы, количество которых постепенно увеличивается. Для всех характерно уменьшение количества соли, увеличение употребляемой жидкости.
Первые 2-3 дня обычного питания больной может есть некрутой и нежирный мясной бульон, жидкий кисель, рисовый отвар с добавлением сливок, компот без фруктов, настой шиповника, чай с сахаром, фруктовое желе, разбавленные свежеприготовленные соки. На третий день добавляется яйцо всмятку и 50 мл сливок. Следующие 2-4 дня вводятся протертых каши (рисовая, гречневая, овсяная). Их варят на воде или бульоне. Объем порции увеличивается до 350 г. К концу первой недели вводят супы-пюре, протёртое отварное мясо или рыбу, протертый творог, разведенный до консистенции сметаны сливками, кисломолочные напитки, фруктовое и овощное пюре, печёные яблоки, при хорошей переносимости — молочные протертые каши.
Таким образом нулевые диеты, постепенно нагружают и тренируют ЖКТ, служат переходом к питанию в пределах Стола №1. В них исключается цельное молоко (оно присутствует только в блюдах), все блюда плотной консистенции и газированные напитки. С течением времени питание расширяется в пределах Стола №4.
Особенности рациона
Для успешного восстановления после заворачивания кишечника пациенту необходимо соблюдать особый рацион питания. Важно ограничить потребление продуктов, усиливающих перистальтику кишечника, активизировать процессы брожения, газообразования. Чтобы не перегружать кишечник, необходимо принимать пищу небольшими порциями, но довольно часто (не менее 5 раз).
Мнение эксперта
Шошорин Юрий
Врач терапевт, эксперт сайта
Важно уделять внимание и термической обработке пищи. Лучше всего употреблять отварные, запеченные, тушеные продукты, блюда, прошедшие паровую обработку. От жареных или маринованных блюд, консервов и пресервов, лучше всего отказаться.
| Разрешено | Запрещено |
|
|
Последствия и осложнения
Полный заворот кишечника вызывает:
- замкнутую обструкцию кишечника (кишечная непроходимость);
- нарушение кровоснабжения в стенке кишечника;
- гангрену;
- прободение стенки кишечника;
- развитие перитонита;
- сепсис.
При неполной непроходимости:
- имеется риск развития кист брыжейки и хилезного асцита;
- возникновение спаек кишечника.
Стадии и проявления заворачивания кишечника
Заворот кишечника, чаще всего, характеризуется стремительным развитием, однако, все же выделяют 2 его стадии. Это начало и кульминация.
| Стадия развития | Характерные проявления |
| Начало развития |
|
| Кульминация |
|
Список источников
- Дорошевский Ю.В. Оперативное лечение новорожденных при пороках ротации и вращении средней кишки. — Вестник хирургии. — 1978. — № 2. — С. 92–97.
- Заворот сигмовидной кишки. Ошибки в диагностике и лечении острых заболеваний и травм живота / Лекарства и медицина: медицинский справочник.
- Иоскевич, Н. Н. Практическое руководство по клинической хирургии: Болезни пищеварительного тракта, брюшной стенки и брюшины / Н. Н. Иоскевич; под ред. П. В. Гарелика. Минск: Выш. шк., 2001. 685 с.
- Смирнов А.Н. с соавторами. Незавершенный поворот кишечника у детей старшего возраста (клиника, диагностика, лечение). — В. кн.: 4Cй Российский конгресс «Современные технологии в педиатрии и детской хирургии» (материалы конгресса). — М., 2005. — С. 372.
- Тотиков В.З., Медоев В.В. Некоторые вопросы хирургического лечения заворота сигмовидной кишки. // Владикавказский медико-биологический вестник. Владикавказ. 2007. Том 7. Выпуск 13. с. 320-323.
Лечение
Пациент поступает с сомнительным диагнозом в гастроэнтерологическое или хирургическое отделение стационара. После подтверждения заворота кишок его обязательно переводят в хирургию. Лечить заболевание возможно только хирургическим способом.
Подготовка к операции заключается:
- в процедуре декомпрессии — введении зонда через нос, отсасывании застойного содержимого и газов при завороте петель тонкого кишечника, если патология располагается на уровне сигмовидной кишки, делают ректороманоскопию или колоноскопию для введения тонкой гибкой трубки и разгрузки кишечника;
- массивной внутривенной инфузионной терапии для компенсации потери жидкости, электролитов, снятия интоксикации;
- ощелачивании крови раствором бикарбоната натрия;
- поддержке уровня белка, углеводов для обеспечения организма энергией, пластическим материалом.
Антибиотики назначают с целью предупреждения и лечения перитонита. Объем оперативного вмешательства зависит от состояния пациента и уровня заворота. При отсутствии некроза хирург пытается расправить перекрученные петли, закрепить их к брыжейке. Наличие некроза требует удаления (резекции) поврежденной части кишечника, в тонком кишечнике чаще выполняется сегментарная резекция с созданием анастомоза между концами или из тонкой в толстую кишку.
К стоме кишечника подсоединяется калоприемник
Если в брюшной полости обнаружен перитонит, то первоначально нужно избавиться от воспаления брюшины. Поэтому на кожу живота выводится стома, через которую отходят каловые массы. Окончательная реконструктивная операция проводится спустя 3 месяца. За это время состояние больного стабилизируется, есть возможность создать межкишечный анастомоз.
Продолжается внутривенной введение жидкости, восстановление электролитного баланса. Значительную угрозу представляет присоединение инфекции (межкишечные абсцессы, свищи, сепсис). Поэтому назначается антибиотикотерапия.
Причины развития и группы риска
К числу основных причин развития опасного заболевания относят:
- Врожденные аномалии строения кишечника. В данном случае во внутриутробном периоде корень брыжейки имеет косое расположение, сама брыжейка по мере роста плода удлиняется, что часто приводит к развитию заворота тонкого кишечника у ребенка после его появления на свет;
- Нарушение режима питания, в частности, длительное голодание, чередующееся с перееданием. В данной ситуации пищеварительная система испытывает разные нагрузки, в моменты голодания такие нагрузки отсутствуют, при употреблении большого количества пищи, кишечник, напротив, перегружен;
- Систематическое употребление пищи в больших количествах;
- Резкое изменение показателей давления внутри брюшной полости (например, при поднятии тяжестей, чрезмерной физической активности, травматическом повреждении брюшины);
- Воспалительные процессы, поражающие органы ЖКТ. Хроническое воспаление способствует формированию рубцов и спаек на стенках кишечника, что также повышает риск развития заболевания;
- Погрешности в питании (систематическое употребление большого количества клетчатки, грубой пищи, тяжелой для переваривания, продуктов, стимулирующих моторику кишечника);
- Пищевая интоксикация организма и инфекционные заболевания органов пищеварения;
- Воспаление брыжейки. Воспалительный процесс способствует патологическому разрастанию соединительной ткани на участке поражения. На фоне усиленной моторики кишечника или сложностей в продвижении каловых масс, эта ситуация может привести к завороту кишок в сигмовидном отделе кишечника.
Клинические обследования
После опроса пациента врачом на вопрос беспокоящих болей и их локализации приступают к клиническим обследованиям пациента. Вся собранная информация используется в целях постановки окончательного диагноза и подтверждения или исключения факта наличия патологии в кишечном тракте, а также оценки общего состояния больного.
Клинические исследования состоят из:
- Осмотра.
- Пальпации (ощупывания) брюшной области.
- Перкуссии (простукивания — пальцем левой руки специалист прижимает выбранную зону передней поверхности брюшины, а пальцем правой руки простукивает по нему).
- Выслушивания перистальтической активности кишечного тракта.
Во время проведения осмотра специалист может диагностировать наличие:
- Асимметрии живота.
- Вздутия живота в области вокруг пупка — в случае патологии тонких и слепых кишок.
- Вздутия верхней области с правой стороны — при поражении сигмовидного отдела кишечного тракта.
- Общую интоксикацию организма — бледный цвет кожного покрова больного, сухость языка и т.д.
При проведении пальпации брюшины специалист способен диагностировать наличие:
- Уплотнений по средней части брюшины выше пупочной области — в случае патологии поперечного ободочного отдела кишечника.
- Симптома «волейбольного мяча» — в месте патологии диагностируется округлый плотный участок (данное состояние характерно при поражениях слепого отдела кишечника).
- Усиленной перистальтики — она может диагностироваться по всему пространству брюшины (в случае патологии сигмовидного отдела кишечного тракта) или только в верхних участках живота (в случае патологии тонкого или слепого участка кишечного тракта).
Диагностика
| При перкуссии специалист способен диагностировать наличие | При аускультации специалист способен диагностировать |
| Коробочного (тимпанического) перкуторного звука. Выявляется при образовании газов в месте простукивания. Поскольку заворот кишок нарушает процесс выделения газов, продукты обмена накапливаются в пространстве, расположенном непосредственно перед областью патологических изменений, надувая кишечные петли. В случае заворота тонкого или слепого кишечника тимпанит будет выявляться при простукивании верхних зон живота (выше пупочной области). Патология же сигмовидного отдела кишки будет выявляться над всей областью живота (поскольку ободочная кишка будет переполнена газами на всем своем протяжении) | Наличие усиленной перистальтики выше пораженного участка — это характерный признак начальной стадии болезни. Отсутствие перистальтики выше пораженного участка — это характерный признак поздней стадии болезни, когда развивается перитонит |
| Притупления перкуторного звука. Усиленная перистальтическая активность продвигает образующийся кал к пораженному участку, но далее он не проходят. Пространство их концентрации возможно определить по перкуторным звукам, что дает возможность выявить приблизительное местонахождение заворота кишок | Наличие «шума плеска» — характерного булькающего шума, обнаруживаемого в зоне кишечного тракта, в котором в одно и то же время располагается большой объем жидкости и пузырьки газов |
Проведение пальпации позволяет выявить наличие:
- Вздутия живота.
- Уплотненных участков или аномально мягких зон на определенных областях живота.
- Локализации болевых ощущений.
- Характерного капающего звука (слушают аускультативно).
Важно! Окончательный диагноз ставится только в стационаре, и лечение осуществляется строго под наблюдением специалиста.
stomach-info.ru
Причины данного заболевания у взрослых
Спровоцировать кишечную непроходимость, при условии перекручивания одной из петель кишечника, способен:
- слишком резкий поворот тела;
- сильный и продолжительный запор;
- травма живота;
- наличие спаек;
- ущемление;
- переполнение кишечника каловыми массами;
- появление опухолей в кишке;
- заражение просвета кишки гельминтами.
- частичного заворота;
- полного заворота;
- приобретенного заворота;
- врожденного заворота.
Различается по уровню:
- низкая непроходимость;
- высокая непроходимость;
- толстокишечная непроходимость;
- тонкокишечная непроходимость.
Заболевание может иметь динамическую или механическую этиологию. В результате нарушения правильного продвижения по кишечнику каловых масс происходит развитие его непроходимости. Во время сдавливания кишки наблюдается зажим кровеносных сосудов, из-за чего нарушается процесс кровообращения, развивается перфорация, которая провоцирует перитонит и воспаление брюшины.
Эта патология несет серьезную опасность – развитие некроза кишечника, а перитонит может привести к летальному исходу, если не будет вовремя сделана операция. Поэтому стоит ознакомиться с признаками данного заболевания, благодаря чему появится шанс поставить правильный диагноз и начать незамедлительное лечение. Высокий уровень смертности от данного заболевания обусловлен тем, что больной вовремя не обращается к врачу.
Кишечная непроходимость способна развиваться из-за пареза или спазма кишечника. Если данное явление было вызвано усиленной перистальтикой, необходимо незамедлительное хирургическое вмешательство. В свою очередь, усиленная перистальтика провоцируется употреблением продуктов, содержащих большое количество растительной клетчатки. Это приводит к появлению более выраженной моторики кишечника, что возможно при наличии кишечной инфекции или передозировки определенными медикаментозными средствами.
Заворот кишок происходит и в результате попадания в просвет кишечника какого-то инородного тела, что поможет увидеть сделанный врачом рентген. В некоторых случаях нарушается проходимость из-за развития опухоли. Еще одна причина кишечной непроходимости – спаечная болезнь, что является определенным осложнением после недавно перенесенного перитонита.
Заворот кишок
– это перекрут кишечной петли вокруг оси брыжейки с нарушением питания и кровоснабжения кишечной стенки, формированием непроходимости пищеварительной трубки. Первый клинический признак — резкая схваткообразная боль в животе, через несколько часов сменяющаяся постоянной болью, чувством распирания, рвотой кишечным содержимым, отсутствием стула или диареей. Наиболее информативным методом диагностики является рентгенологическое исследование; обязателен контроль биохимического и кислотно-основного состояния крови. Лечение некоторых форм заворота кишок рекомендуется начинать с консервативных мероприятий, однако в большинстве случаев требуется операция.
Лечебные меры
Лечение только медикаментами при таком серьезном и опасном нарушении в большинстве случаев невозможно. Поэтому докторам приходится прибегать к методу оперативного вмешательства.
Хирургическая операция для устранения заворотов и инвагинации с осложнениями, производится всегда под общей анестезией.
Разрез выполняется вдоль средней линии живота. После проникновения хирурга внутрь, он производит раскручивание пострадавшей части кишечника. Затем следует очистка кишечного просвета от содержимого посредством зонда.
Все дальнейшие действия специалиста напрямую зависят от наличия осложнений и состояния выводного пищеварительного органа.
Состояние пострадавшего кишечного участка определяется по:
- цвету и блеску тканей;
- пульсации сосудов;
- восстановлению перистальтики.
Если отмирание стенок не успело начаться, то доктор убирает из брюшины все вспомогательные инструменты (зонды, дренаж и проч.), и сшивает ткани живота.
При наличии некроза и вторичных нарушений, отмерший участок кишки удаляется, а после проведения всех необходимых манипуляций, концы кишечника сшиваются.
После операции заворот кишок продолжают лечить медикаментозно, при этом дополнительно прописываются физиотерапевтические процедуры.
Особенности питания после операции
В послеоперационном периоде питание осуществляется 1–2 дня парентерально специальными растворами, содержащими минимум белков, жиров и углеводов. При недостатке белка возникает опасность расхождения швов. В первые сутки запрещается питье, можно только смачивать губы водой.
На вторые сутки при стабильном состоянии больного врач разрешает ограниченно пить воду, съесть полпорции нежирного куриного бульона, слизистой каши без молока и сахара. С третьего дня пациенту назначают стол №1а, состоящий из овощного отвара, слизистых супов, киселя. Через 5 дней последовательно расширяется диета, проводится переход от стола 1б к первому.
Организация питания требует ограничений:
- все готовить на пару, вареным и в перетертом виде;
- каждая порция не должна превышать 100 мл (полстакана);
- кормление проводится каждые 2,5 часа;
- в рационе необходим белок животного происхождения за счет нежирного мяса, курятины, приготовленных без специй;
- кефир и творог разрешаются обезжиренные;
- хлеб пшеничный, подсушенный, без корок;
- фруктовые соки, пополам разводятся водой (запрещен виноград, груши, кислые яблоки, цитрусовые);
- овощи подают в протертом виде, отварными (исключаются капуста, репа, редис);
- запрещены бобовые, грибы, жирные кондитерские изделия, дрожжевая выпечка.
После выписки со стомой больной продолжает полужидкую диету. О расширении необходимо посоветоваться с лечащим хирургом.
Диагностирование
В первую очередь пациент при обращении к гастроэнтерологу проходит обследование посредством пальпации (ощупывания) и опроса. Врачу необходимо рассказать о всех своих ощущениях и присутствующих симптомах, для грамотного составления клинической картины.
Далее, больного направляют в хирургическое отделение, где проводится рентген брюшины. На основании полученного снимка специалисты уже могут рассуждать о степени тяжести перекрута и дальнейшем его устранении.
Обязательно пациенту делают лабораторный анализ кровяной плазмы для определения наличия осложнений и некроза тканей кишечника.
При анализе крови проверяется:
- уровень лейкоцитов и скорость опускания эритроцитов;
- биохимический состав;
- кислотно-основное состояние.
В некоторых случаях дополнительно может быть проведено УЗИ исследование и лапароскопия.
Бывают случаи, когда заворот кишки по результатам обследования напоминает другие заболевания. Так, он может быть похож на спайки или дивертикулез кишечника.
Заворот сигмавидной кишки по заключениям клинических исследований напоминает раковые опухолевые образования. Завернувшаяся слепая кишка, может быть спутана с разорвавшейся кистой, аппендицитом или другой воспалительной патологией толстого кишечника.
Кроме всего, важно выяснить, отчего появилось нарушение в работе кишечника, чтобы в дальнейшем избежать его повторения.
Профилактические меры
Чтобы предупредить заворот кишок, следует соблюдать простые рекомендации, сводящиеся к исключению предпосылок к возникновению патологии.
В профилактические мероприятия входит:
- Правильно сбалансированное питание (следует уменьшить в рационе количество грубой растительной клетчатки).
- Не допускать переедания (особенно на ночь).
- Тренировать пресс (небольшие ежедневные нагрузки на мышцы пресса).
- Своевременное лечение кишечных инфекций и запоров.
Главная профилактическая мера по предотвращению заворота кишок и его последствий – отсутствие самостоятельного лечения. Своевременная врачебная помощь гарантирует стопроцентный благоприятный прогноз по завороту кишок и скорейшее выздоровление.
Что это такое?
Заворот кишок – острая непроходимость кишечника, которая начинает прогрессировать вследствие поворота кишки вокруг брыжеечной оси. Также это может произойти вследствие перекручивания определённого участка кишки вместе с брыжейкой вокруг оси (процесс сопровождается выраженным нарушением кровообращения).
Чаще данная патология диагностируется у детей до одного года. Обусловлено это тем, что у них перистальтика ещё не полностью нормализовалась, поэтому некая часть тонкой кишки может заходить в толстую.
Подробно о патологии
Заворот кишок – это серьезная патология, при которой наблюдается непроходимость определенной части кишечника. Невозможность веществ продвигаться вызвано неправильным положением кишок. Проще говоря, полость кишки перекрывается. Это состояние опасно для жизни, поэтому важно своевременно обратиться за помощью к специалисту.
Чаще встречается у пожилых людей в возрасте от 60 лет. Заболевание «поражает» в основном мужчин, нежели женщин. Взрослые встречаются с этой патологий чаще детей.
Отмечается спад встречаемости заворота кишок, поскольку наблюдается улучшение качества жизни и правильное питание людей.
В большинстве случаев патология образуется в толстом кишечнике.
Большинство случаев приходится на образование заворота сигмовидной кишки, 15% относится к слепой кишке, меньше 5% относят поперечно-ободочной части и селезеночному углу.
У детей заворот обычно наблюдается в области тонкого кишечника. Как правило, врачи отмечают этот факт, как врожденный. Данное состояние может быть и у беременных женщин на последних месяцах. То происходит по причине увеличения матки и ее давлением на сигмовидную кишку. Самая значительная масса с заворотом кишок приходится на престарелые и психиатрические клиники.
Восстановление организма
После оперативного вмешательства пациент находится под надзором врачей до трёх недель. Назначают лечебные процедуры: физиотерапию, дыхательную гимнастику. Также предписывается определённая диета, из которой исключаются продукты, ускоряющие перистальтику кишечника.








