Одноузловой (мононодозный) нетоксический зоб характеризуется, как заболевание, при котором в щитовидное железе наблюдается плотное образование – узел, но при этом функция органа изменяется незначительно, либо вообще не имеет изменений.
В реестре МКБ 10, который классифицирует заболевания для точного определения диагноза, эта патология обозначается как E 04.1.
Разновидности зобов щитовидной железы
Существуют несколько основных разновидностей такого явления как зоб щитовидной железы. Они различаются по морфологии, происхождению и другим параметрам. Перечислим основные типы ниже.
- Эндемический вид. Этот тип – первый по распространенности. В этом случае увеличение щитовидки происходит из-за йододефицита. Данный микроэлемент очень важен для нормального функционирования железы, потому при недостаточном его поступлении щитовидка разрастается в размерах, пытаясь скомпенсировать количество вырабатываемых гормонов за счет увеличения количества клеток.
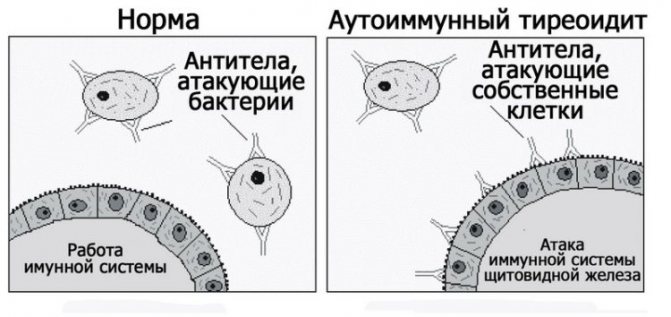
- Зоб Хашимото. Возникает из-за аномалии иммунной системы, из-за которой защитные силы организма воспринимают клетки щитовидной железы как чужеродные.
- Аденома щитовидки. Причины появления этой доброкачественной опухоли не выяснены до конца. Количество клеток увеличивается, и, соответственно, вырастает уровень продуцируемых гормонов. Из-за этого часто наступает отравление.
- Врожденный зоб. Наблюдается у новорожденных с генетическими патологиями или же у тех, кто не получал достаточно йода до рождения.
Виды и степени
В настоящее время эндокринологами используется классификация, предложенная Всемирной организацией здравоохранения и позволяющая выделить 3 степени узлового зоба:
- 0 – новообразования отсутствуют;
- 1 – зоб не обнаруживается визуально, но выявляется при пальпации;
- 2 – прощупывается и определяется невооруженным глазом.
Классификация по Николаеву дает более развернутое представление об имеющихся проблемах. Он выделяет 6 степеней зоба:
- 0 – симптомы заболевания отсутствуют;
- 1 – зоб определяется при пальпации;
- 2 – визуализируется при глотании;
- 3 – увеличивается объем шеи;
- 4 – изменяются очертания шеи, происходит ее деформация;
- 5 – зоб вызывает сдавливание внутренних органов и препятствует их нормальному функционированию.
В зависимости от количества новообразований выделяют следующие виды заболевания:
- солитарное – при наличии единственного узла;
- многоузловое – выявляется 2 и более опухолей;
- конгломератное – в случае, если узлы соединены друг с другом.
По своему происхождению и структуре зоб может быть:
- эутиреоидным коллоидным пролиферирующим – возникает по причине скопления в фолликулах щитовидной железы коллоидного вещества;
- диффузно-узловым – характеризуется увеличением объема железы и наличием одного или нескольких узлов.
Стадии болезни
У зоба щитовидки есть несколько стадий развитий. У каждой из них есть свои характерные признаки. Опишем их подробнее.
- Узловой зоб 1 степени. На этой стадии невооруженным взглядом его еще не видно, но прощупать уже можно.
- Узловой зоб 2 степени. Просматривается при глотании, прощупывается. При глотании у пациента появляется легкий дискомфорт.
- Третья степень. На этой стадии шейный отдел заметно увеличен, проступают такие признаки как увеличение веса, снижение аппетита и т.д.
- Четвертая степень. Искажается форма шеи. Симптомы стают все более ярко выраженными.
- Пятая степень. Опухоль сдавливает близлежащие органы, вызывая значительные нарушения их работы.
Также советуем просмотреть: Как определить узловой зоб щитовидной железы и возможные пути лечения
Результат лечения во многом зависит от стадии, на которой был обнаружен недуг. Потому важно знать, какой признак может свидетельствовать об этой болезни.
https://youtu.be/hGaK1EGvRaw
Симптомы тиреоидита
Признаки тиреоидита начальной стадии малозаметны. Бессилие, боль в суставах и першение в горле человек обычно списывает на легкую простуду. Если патологические изменения усиливаются под воздействием инфекции или другого раздражающего фактора, симптомы тиреоидита становятся четче.
Острый тиреоидит
Воспаление щитовидной железы негнойного острого типа сопровождает:
- температура, озноб, потливость;
- увеличение органа;
- боль в шее, отдающая в область затылка;
- ощущение сдавливания при глотании пищи.
Гнойная форма тиреоидита щитовидной железы характеризуется опуханием местных лимфоузлов, тахикардией, болезненной ломотой в мышцах. Температура тела держится на уровне 40°С. Больного может тошнить, рвать.
Подострая форма
Признаки воспаления щитовидной железы подострого течения проявляются увеличением эндокринного органа. Кожа шеи в области расположения щитовидки выглядит отечной и припухшей. Появляются неприятные ощущения в виде комка или першения в горле, болевой синдром, отдающий в ухо. Держится субфебрильная температура (37-38°С). Постоянно чувствуется ломота в мышцах. У большинства возникает тахикардия, сильная потливость и нарушение глотания.
Причины появления данной патологии
Как уже говорилось, спровоцировать появление болезни могут различные заболевания щитовидки. К примеру, такие:
- Аденома гипофиза. Именно гипофиз регулирует количество гормонов, вырабатываемых щитовидной железой. Потому нарушение его функций может привести к появлению зоба.
- Аутоиммунные болезни.
- Рак щитовидки. Активный рост патогенных клеток приводит к появлению опухоли и, соответственно, к увеличению железы в размерах.
- Кисты. Узлы в железе могут оказаться дермоидными (то есть состоящими из волосков и сальных желез) кистами. Зоб с такими узлами – кистозно-дегенерующий.
- Туберкулез. При этом заболевании в щитовидке появляется очаг воспаления, который со временем обрастает плотной оболочкой из кальция.
Что до провоцирующих факторов, то к появлению зоба могут привести следующие причины:
- Проживание на территориях с неблагоприятной экологической обстановкой.
- Недостаток йода в рационе.
- Постоянные стрессы, хроническое переутомление.
- Перенесенные ЧМТ.
- Гормональные сбои.
- Наличие наследственного фактора.
Операция при рецидиве зоба
Рецидив болезни возникает при частичном удалении щитовидной железы. Преимущественно он локализуется на оперированной стороне и связан с недостаточно радикальным первым хирургическим вмешательством. К повторному развитию зоба приводят и генетические факторы, хронические воспалительные процессы и аутоиммунные заболевания, погрешности применения медикаментов, курение.
Сложность повторной операции состоит в том, что риск повреждений нервов и паращитовидных желез возрастает почти в 7 раз. При токсическом зобе удаляют всю оставшуюся ткань, а при нетоксическом оставляют примерно 1,5 г в зоне возвратного нерва или околощитовидной железы.
Каковы признаки зоба щитовидки
Помимо визуального увеличения железы, существуют и другие характерные симптомы, сопровождающие узловой зоб щитовидной железы. Они разделяются на две группы: одни признаки появляются при пониженной выработке гормонов, другие — при чрезмерной. В первом случае (то есть при дефиците гормонов) при узловом зобе симптомы будут такими:
- Появление отеков, в особенности на лице.
- Пониженное давление.
- Сниженная температура тела.
- Подавленное настроение, депрессия, плаксивость.
- Понижение либидо.
- Сбои цикла у женщин.
- Сухость кожи, ломкость волос.
- Повышение массы тела без видимых причин.
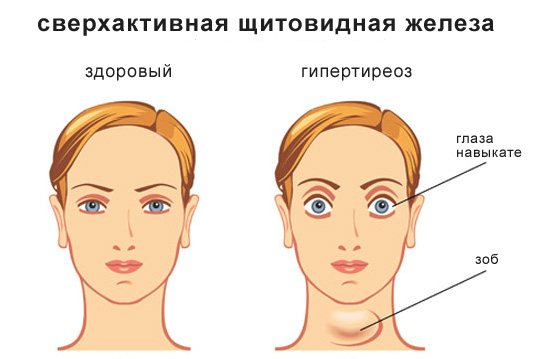
Если же железа вырабатывает гормоны в избыточном количестве, то у узлового зоба щитовидной железы симптомы будут такими:
- Усиленное потоотделение.
- Беспричинная лихорадка.
- Тремор.
- Экзофтальм (пучеглазость).
- Повышенное давление, учащенный пульс.
- Снижение массы тела при усиленном аппетите.
- Нервозность, раздражительность.
Также советуем просмотреть: Лечение зоба щитовидной железы народными средствами
Если же уровень гормонов остается в норме, то о зобе может свидетельствовать дискомфорт при глотании, ощущение «комка в горле», беспричинный кашель, одышка.
Тест на определение уровня йода в организме
Можно выделить три наиболее точных и легко осуществимых теста на определение соотношения йода в организме:
Тест 1. Первый из них заключается в следующем: нужно взять стандартный (3 или 5%-процентный йод). С его помощью необходимо нарисовать сетку на собственном теле – желательно в вечернее время, когда физическая активность будет закончена. Особенное внимание следует уделить нижней части живота, а также бедер. После абсолютного высыхания йода нужно лечь спать. Так, если в утреннее время оказалось, что сетка «ушла», как минимум, наполовину, то очевидно недостаточное содержание йода в организме. Если же оттенок сетки продержался больше 12 и тем более 24 часов, то это говорит о том, что имеется некоторый излишек йода, с которым также следует бороться.
Тест 2. Второй тест заключается в следующем – необходимо обмакнуть ватную палочку в раствор йода спиртового типа. После этого нанести йод содержащую сетку на любую область тела, помимо самой эндокринной железы. На следующие сутки необходимо внимательно рассмотреть данное место. Если никаких следов йода не осталось, значит, он необходим организму, если же, наоборот, рисунок остался, то дефицита нет.
Тест 3. И, наконец, третье, намного более точное тестирование. Для его осуществления необходимо перед тем как лечь спать, нанести на кожу в районе предплечья три полоски с йодным раствором. Делать это необходимо последовательно: сначала тонкая линия, после этого чуть более толстая и затем наиболее толстую. Если в утреннее время обнаружилось, что исчезла первая линия, это означает, что с соотношением йода все в норме.
Обратите внимание: Признаки воспаления вилочковой железы
Если не видно первых двух, значит, следует обратить пристальное внимание на состояние здоровья. В том же случае, если не осталось ни одной полоски, возможно говорить об очевидном недостатке йода. Каковы методы лечения зоба эндокринной железы?
Как диагностируется заболевание
Помимо визуального осмотра для диагностики узлового зоба применяют различные диагностические процедуры. Как правило, назначаются такие исследования:
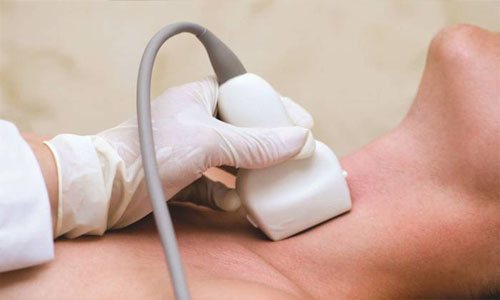
- УЗИ. Данное исследование позволяет получить информацию о размерах железы, наличии или отсутствии узлов, состоянии кровотока и т.д. Притом что данное исследование — простое и абсолютно безболезненное.
- Анализ крови на гормоны. Позволяет определить, с какого рода зобом приходится иметь дело, а также, насколько сильно разбалансирован гормональный фон.
- Биохимический анализ. В ходе исследований выясняется уровень холестерина, сахара, некоторых видов белков.
- Радиоизотопное сканирование. С помощью этой диагностической процедуры уточняется количество и размер узлов при узловом зобе.
- Биопсия. Частичка ткани изымается из узла и исследуется.
Как видно, применяется комплексная диагностика. Это позволяет назначить максимально подходящий для конкретной ситуации тип лечения.
Представления об узлах и механизмы их развития
Узел — округлой формы уплотнение разных размеров и консистенции.
ЩЖ – орган в области шеи по виду напоминающий бабочку. Состоит из множества пузырьков (по- научному фолликулов) с вязким веществом внутри — коллоидом.
Периодически в железе происходят физиологические изменения, одни участки ткани интенсивно развиваются, функционируют, иные – наоборот становятся непригодными, уменьшаются в размерах или замещаются своеобразной соединительной тканью. С узлов разного диаметра формируется узловой коллоидный зоб, лечение которого относительно несложное, а диагностика базируется на визуализации коллоида внутри образования.
Обычно узлы находятся в зобно измененной железистой ткани. Но появление внутри узлов кальцификатов иногда наводит на мысль о малигнизации.
Медицинский справочник. Малигнизация — перерождение доброкачественного новообразования (кисты, аденомы, язвы) в злокачественное.
Узел по своей сути понятие растяжимое, потому что может быть представлено такими патологоанатомическими структурами:
- киста ложная или истинная;
- коллоидный узел;
- аденома;
- кальцификат- конгломерат кальциевых солей;
- доброкачественное разрастание (гиперплазия) железистой ткани;
- рак и его метастазы.
Это интересно! В практике врача-эндокринолога встречаются редкостные формы узлов ЩЖ, что образуются на фоне туберкулеза, сифилиса и даже грибкового заболевания.
Морфологические виды узлов:
- солитарный (единичный);
- многоузловой;
- конгломератный – узлы спаяны между собой.
Это интересно! На фоне многоузлового зоба в узлах или вокруг них в 17-22% случаев развивается аденокарцинома.
Узловой зоб распределяется на 2 клинических варианта:
- нетоксический — гормонально нейтральный;
- токсический – появление очагов самостоятельной продукции гормонов.
Последний вариант по-иному называют функциональной автономией. За счет повышенного влияния ТТГ во время йодной недостаточности тиреоидные клетки неправильно приспосабливаются к чрезмерной стимуляции, увеличиваются, размножаются, начинают самостоятельно поглощать йод и, соответственно, продуцировать тиреоидные гормоны.
В начальную, компенсационную, стадию системные проявления отсутствуют, а в стадию декомпенсации появляются признаки гипертиреоза.
Методы лечения
При узловом зобе щитовидной железы лечение напрямую зависит от того, чем было вызвано такое состояние. Однако в общем и целом можно разделить лечение на медикаментозное, оперативное и лечение радиоактивным йодом.
Лечение медикаментами
Чаще всего при данном недуге применяется именно лекарственное лечение. Оно включает в себя прием комплекса препаратов, направленных на регуляцию уровня гормонов щитовидки. Так, при усиленной выработке гормонов применяют антитироидные средства, а при недостаточной — синтетические аналоги гормонов Т3 и Т4. Также показаны йодосодержащие препараты.
Лечение йодом 131
Лечение радиоактивным йодом считается весьма эффективным методом: он позволяет точечно воздействовать на зоб, уничтожая клетки в радиусе 2 мм от точки нанесения. Многие считают, что такое лечение грозит осложнениями, но это неоправданные опасения. Уровень облучения очень невелик, потому каких-либо серьезных последствий такая терапия не вызовет.
Также советуем просмотреть: Кодировка узлового зоба по МКБ 10
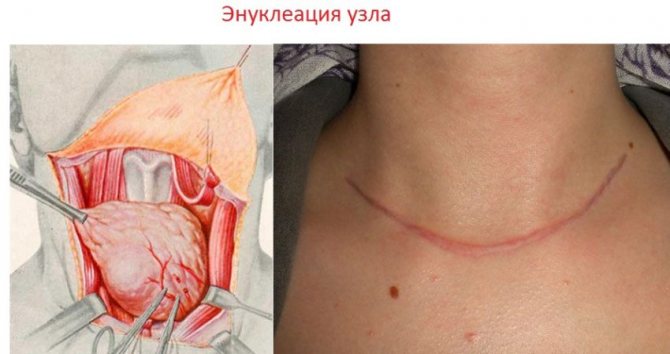
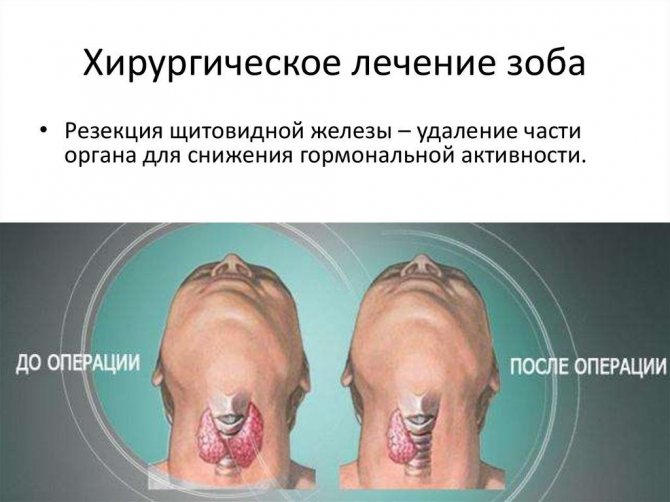
Хирургическое удаление
Операция показана в тех случаях, когда одними медикаментами уже не справиться. В этих случаях часть железы убирается хирургическим путем. Показаниями к такому вмешательству являются:
- Наличие злокачественной опухоли.
- Большой размер узлов, из-за чего происходит сдавливание трахеи и пищевода.
- Аденома щитовидки.
- Кисты размером в два или более сантиметров.
- Отсутствие эффекта от медикаментов в течение полугода.
Узловой нетоксический зоб
Узловой нетоксический зоб — это заболевание щитовидной железы, при котором доминируют очаговые нарушения ее строения, возникающие чаще всего в результате гиперплазии, но также и дегенеративных или фиброзных изменений, без нарушений функции щитовидной железы; развивается в результате совместного действия дефицита йода (изначально как простой зоб), наследственной предрасположенности, влияния зобогенных веществ, экспозиции на ионизирующее излучение, ранее перенесенного тиреоидита и др. Зоб — это увеличенная щитовидная железа (в УЗИ >18 мл у женщин и >25 мл у мужчин). Простой зоб (эндемический, спорадический) — это увеличение щитовидной железы без нарушения её эхоструктуры, развивающееся чаще всего в результате дефицита йода уже в детском и юношеском возрасте; является фактором риска узлового зоба у взрослых. Загрудинный зоб — это увеличение щитовидной железы, 1/3 объёма которой расположено ниже верхнего края рукоятки грудины; может оставаться недиагностированным в течение длительного времени, до момента появления симптомов сдавливания. Нетоксический зоб — это зоб у больного в состоянии эутиреоза. Термин «узел» обозначает образование, определяемое при пальпации, поэтому в отношении образований, описываемых при УЗ исследовании, лучше всего применять термин «очаговое образование» либо «очаг», но не «узел». Эутиреоз — нормальная функция щитовидной железы при субъективном и объективном исследовании, подтверждённая нормальными результатами гормональных исследований.
КЛИНИЧЕСКАЯ КАРТИНА И ЕСТЕСТВЕННОЕ ТЕЧЕНИЕ наверх
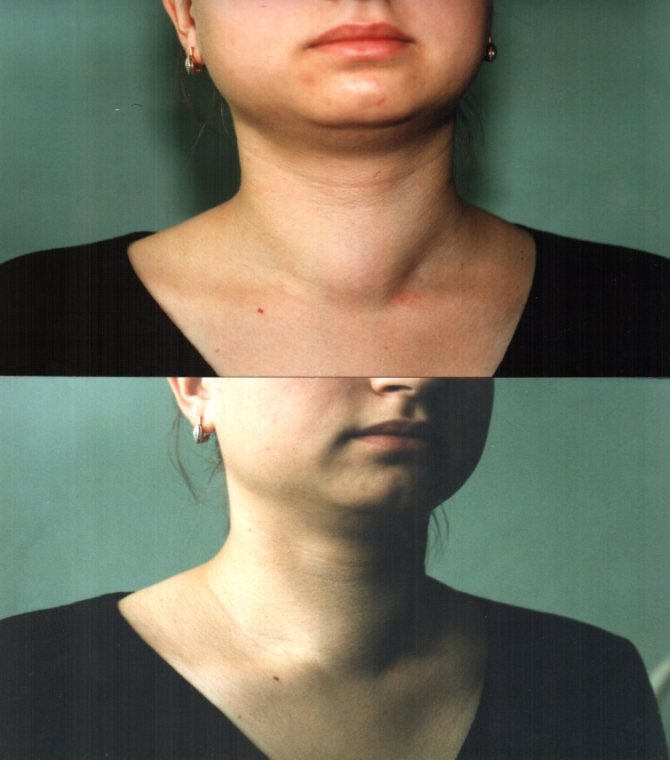
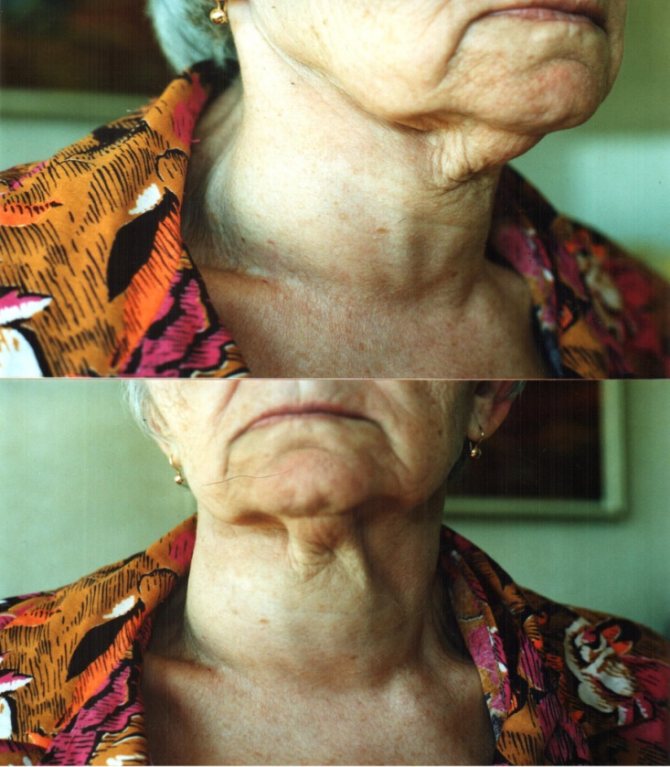
Узловой нетоксический зоб развивается медленно и часто в течение многих лет остаётся незамеченным; ему не сопутствуют симптомы нарушений функции щитовидной железы. Увеличенная и узловатая щитовидная железа может обратить внимание в связи с увеличением окружности и видимой асимметрией шеи. Редко первыми предъявляемыми симптомами являются одышка, кашель или нарушения глотания, вызванные сдавлением соседних тканей большим зобом или загрудинным зобом.
ДИАГНОСТИКА наверх
Дополнительные методы исследования
1. Лабораторные методы исследования: ТТГ в сыворотке крови — нормальный результат обычно исключает нарушения функции щитовидной железы, без необходимости определения свободных гормонов щитовидной железы.
2. Визуализирующие методы исследования: УЗИ щитовидной железы — служит для оценки и мониторинга величины щитовидной железы и очаговых образований — их локализации, величины (3 размера), эхогенности (узлы диффузные: нормо-, гипер- и гипогенные; анэхогенные кисты), внутренней структуры (гомо- или гетерогенные); границ (чёткие и гладкие или размытые, нерегулярные), кальцификатов (микро- или макрокальцификаты), васкуляризации всей пульпы и очаговых изменений (исследование цветным допплером или допплером энергии), а также твёрдости (эластичности) очаговых изменений при эластографии (исследовании, использующем ультразвук для измерения степени деформации очаговых изменений щитовидной железы). Ткани, изменённые опухолью, имеют обычно меньшую эластичность по отношению к окружающим тканям (это относится к папиллярному, медуллярному и анапластическому раку), в то же время изменения с большим коэффициентом эластичности чаще всего имеют доброкачественный характер (за исключением фолликулярного рака), что делает это исследование полезным при выборе очагов для ТАБ, а в случае смешанного характера одиночного изменения — к определению места забора материала при проведении ТАБ. На основании картины УЗИ, даже с эластографией, невозможно однозначно утверждать о повышенном риске злокачественности → см. ниже. Следует проверить доступность при пальпации очаговых изменений эхоструктуры, обнаруженных в УЗИ. Сцинтиграфия щитовидной железы — показана при подозрении на загрудинный зоб, а также при низком уровне TТГ в сыворотке крови (особенно при повышающемся уровне FT4) для дифференциации с токсическим узловым зобом (определение автономной активности узелка свидетельствует о минимальном риске злокачественности). Кроме этого исследование имеет ограниченное применение в диагностике нетоксического зоба и обычно не должно проводиться с этой целью.
3. Тонкоигольная аспирационная биопсия (ТАБ) узла щитовидной железы — цитологическое исследование и показания к ТАБ: для дифференциации доброкачественных и злокачественных образований или образований с повышенным риском малигнизации (критерии выбора узла для проведения ТАБ →см. ниже); важно для принятия решения об оперативном лечении →разд. 9.4 или о дальнейшем наблюдении. Цитолог должен совместить результат цитологического исследования щитовидной железы с одной из 6 категорий диагноза →табл. 9.4-1. ТАБ позволяет однозначно диагностировать папиллярный рак, однако с помощью данного метода невозможно выполнить достоверную диагностику фолликулярного рака — ТАБ не позволяет однозначно провести дифференциацию между доброкачественным узлом (гиперпластическим узлом, тиреоидитом или фолликулярной аденомой, являющейся доброкачественной опухолью) и фолликулярным раком щитовидной железы; решающее значение имеет послеоперационное гистологическое исследование. Поэтому вместо диагноза «фолликулярная опухоль» введено диагноз «подозрение на фолликулярную опухоль» и, соответственно, оксифильный вариант. Оксифильность связана с большим количеством митохондрий в клетках щитовидной железы, и может касаться как папиллярного, так и фолликулярного рака. Само обнаружение признаков онкоцитарной (оксифильной) метаплазии не равнозначно с заключением «подозрение на оксифильную опухоль», разве что в препарате преобладают онкоциты (>75 % клеток); оксифильная метаплазия часто наблюдается при хронических тиреоидитах и узловом зобе. Диагностика гиперпластического узла, в то же время, равнозначна диагнозу узлового зоба.
Показания к ТАБ:
1) определяются клинические и/или УЗ-критерии риска малигнизации, вне зависимости от размеров очагового образования (как правило, ≥5 мм во всех измерениях);
2) если УЗ-признаки риска малигнизации определяются в образовании с размерами <10 мм, но клинический риск невысокий — можно проводить УЗ-мониторинг каждые 3–6 мес., и направлять на ТАБ только тогда, когда диаметр образования достигнет ≥1 см, либо если возникнут другие факторы риска → см. ниже;</p>
3) при узловом зобе показано выполнить ТАБ очаговых образований, имеющих наибольший размер ≥1 см; если нет других образований с более высоким риском малигнизации, который определяют по УЗ-критериям → см. ниже;
4) ТАБ показана независимо от размеров очагового образования во всех подтвержденных случаях наличия отдаленных метастазов рака щитовидной железы, либо метастазов в лимфатические узлы; при повышении концентрации кальцитонина в сыворотке крови, либо при носительстве герминальной мутации RET, предрасполагающей к возникновению медуллярного рака щитовидной железы;
5) выполнения ТАБ требует каждый «горячий» очаг в щитовидной железе, выявленный при ПЭТ с фтордезоксиглюкозой (исследование, как правило, выполняется по другому поводу), если при УЗИ подтверждается наличие очагового образования; в таком очаге риск рака щитовидной железы повышен.
Учитывая высокий риск малигнизации, в следующих случаях можно отказаться от ТАБ:
1) сопутствующее увеличение шейных лимфатических узлов;
2) метастазы в лимфатические узлы, либо отдаленные метастазы из неизвестного очага;
3) увеличение размеров очагового образования: при УЗИ-контроле значимым считается прирост на протяжении года ≥20 % в каждом измерении (этот критерий не касается образований <1 см и не свидетельствует о злокачественном росте); клинически заметное быстрое увеличение размеров узла требует срочной консультации онколога с целью исключения анапластического рака щитовидной железы;</p>
4) узел твердый, сросшийся с окружающими тканями при объективном обследовании;
5) величина узла >4 см;
6) хриплость голоса, возникающая из-за поражения возвратного гортанного нерва;
7) воздействие ионизирующего излучения на область шеи в анамнезе;

9) возраст <20 лет и>60 лет (при появлении новых узлов).
Ультразвуковые критерии риска малигнизации узла либо очагового образования щитовидной железы, выявленного при УЗИ:
1) признаки наличия метастазов в шейные лимфатические узлы;
2) признаки инфильтрации капсулы щитовидной железы или окружающих органов шеи;
3) наличие микрокальцификатов в очаговом образовании (<1–2 мм без акустической тени);</p>
4) солидный характер и гипоэхогенность очага;
5) форма очагового образования (высота больше ширины);
6) нечеткие границы образования (стертые, изрезанные);
7) признаки усиленного (беспорядочного) кровоснабжения образования.
Такие очаговые образования требуют выполнения ТАБ независимо от их размеров (за исключением очагов <10 мм, без признаков повышенного клинического риска).</p>
Когда с учетом малого риска малигнизации можно отказаться от ТАБ:
1) очаговое образование щитовидной железы ≤5 мм во всех измерениях (ТАБ не показана из-за малого клинического риска);
2) простая киста согласно УЗ-критериев;
3) образования, на ≥50 % объема губчатой структуры (по данным УЗИ);
4) очаговое образование с автономной активностью согласно результатам сцинтиграфии щитовидной железы с 131I (горячий узел).
Подготовка к ТАБ пациента, принимающего антикоагулянты: перед запланированной ТАБ следует отменить антикоагулянты:
1) низкомолекулярные гепарины — за 8 ч;
2) дабигатран — за ≥24 ч;
3) ривароксабан — за ≥24 ч.
Применение аценокумарола или варфарина не является безусловным противопоказанием к ТАБ, в особенности если используются иглы диаметром 0,4 мм при значении МНО в пределах 2,5–3; выполнение биопсии щитовидной железы допускается у пациента, принимающего клопидогрель, если невозможно отменить препарат, а показания к выполнению биопсии — абсолютны; нет необходимости в отмене ацетилсалициловой кислоты, если она принимается в дозе ≤0,3 г/сут.
Критерии диагностики нетоксического узлового зоба
1) ≥1 узел в щитовидной железе, пальпирующийся при объективном исследовании, который можно обнаружить при УЗИ (независимо от объёма всей щитовидной железы) или щитовидная железа увеличена >20 мл у женщин и >25 мл у мужчин при УЗИ, с очаговыми нарушениями эхоструктуры диаметром >1 см;
2) нормальный уровень TТГ в сыворотке крови;
3) исключение злокачественной опухоли при проведении ТАБ
Контрольные исследования для исключения рака щитовидной железы
Следует оценить целесообразность проведения ТАБ в каждом случае узлового зоба. Критерии выбора очагов для ТАБ →см. выше. При множественных очаговых изменениях → необходимо исключить рак в 3–4 очагах с наивысшим риском.
| Категория диагноза | Риск рака щитовидной железы | Наиболее частые гистопатологические диагнозы | Показания к последующей ТАБ | Наиболее часто рекомендуемое лечение |
| I — недиагностическая биопсия | 5–10 %a | может соответствовать каждому диагнозу | необходима последующая ТАБ, обычно через 3–12 мес., в зависимости от риска; при клиническом подозрении на недифференцируемый рак необходимо немедленно продолжать диагностику | – показания к оперативному лечению зависят от клинического риска малигнизации
– неясные результаты диагностической биопсии часто встречаются при кистах и воспалении щитовидной железы |
| II — доброкачественное изменение | <1%a</td> | узловой зоб, в том числе гиперпластические и коллоидные узлы; тиреоидит | да, если с самого начала обнаружены при УЗИ признаки риска малигнизации, если увеличение узла клинически существенно или появляются новые признаки риска при УЗИ) | консервативное |
| III — неопределенное фолликулярное изменение | 2,4–5,2 %б
5–15 %a |
категория используется только тогда, если нет возможности цитологической детализации диагноза | да (через 3–12 мес., в зависимости от риска) | такой диагноз per se является основанием для рассмотрения вопроса о необходимости оперативного лечения в случае существенных признаков риска на картине УЗИ |
| IV — подозрение на фолликулярную опухольв | 8,2–19 %б
5–25 %а |
может соответствовать как неопухолевому поражению, так и доброкачественной опухоли, которые невозможно отличить на цитологии от злокачественной опухоли | нет, но если планируется оперативное лечение, то необходимо подтверждение диагноза другим цитологом | при узлах <1–2 см допускается консервативная стратегия; при узлах >3–4 см вообще необходимо оперативное лечение, если на сцинтиграфии не выявлено автономной активности |
| V — подозрение на малигнизацию | 60–75 %a,б | подозрение на рак щитовидной железы | нет, но необходимо подтверждение диагноза другим цитологом | оперативное лечение |
| VI — злокачественная опухоль | ≥95 %a,б | папиллярный рак; медуллярный рак щитовидной железы; анапластический рак щитовидной железы; иное злокачественное новообразование | нет, но необходимо подтверждение диагноза другим цитологом | оперативное лечение |
| а на основании польских данных: Diagnostyka i leczenie raka tarczycy — rekomendacje polskie. Endokr. Pol., 2016; 67: 74–145; б данные NCI в соответствии с: Baloch и соавт. The National Cancer Institute Thyroid fine needle aspiration state of the science conference: a summation. CytoJournal, 2008; 5: 6; в Диагноз «подозрение на фолликулярную опухоль» включает в себя также «подозрение на оксифильную опухоль», которое отягощено на 15–20 % большим риском малигнизации и чаще является однозначным показанием для оперативного лечения. на основании: Cibas E.S. и соавт.: The Bethesda System for reporting thyroid cytopathology. Thyroid, 2009; 19: 1159–1165 |
2. При первом результате ТАБ, указывающим на «неклассифицированное фолликулярное изменение», необходимо повторить ТАБ через 3–12 мес., в зависимости от клинического подозрения на злокачественность.
3. Перед плановым оперативным лечением при подозрении на фолликулярную опухоль, в том числе и оксифильную, диагноз должен подтвердить другой цитолог. Больные, не подвергшиеся операции, нуждаются в тщательном наблюдении.
ЛЕЧЕНИЕ наверх
| Метод лечения | Недостатки | Преимущества |
| операция (подозрение на малигнизацию, сдавление трахеи) | хирургические осложнения; необходимость госпитализации | устранение узла; полное исчезновение симптомов; гистологический диагноз |
| супрессивная терапия тироксином | обычно редко применяется, поскольку оказывается неэффективной у большинства пациентов; долго длится; повторное увеличение после отмены L-T4; риск ятрогенного гипертиреоза | возможно замедление роста узла или возможна профилактика возникновения новых узлов, преимущественно у лиц <30 лет</td> |
| радиойод (возраст >40–60 лет, зоб >60 мл, противопоказания к операции) | медленное уменьшение зоба; гипотиреоз (10 % в течение 5 лет); тиреоидит после облучения (1–2 %); необходимость контрацепции | небольшие побочные симптомы; уменьшение объема узла на 40 % в течение 2 лет |
| чрескожные инъекции этанола (субтоксичные узлы, простые кисты) | усложняет более позднюю цитологическую оценку; необходимость повторных инъекций; неэффективность при больших узлах; болезненная манипуляция; транзиторная дисфония (1–2 %) | не вызывает гипотиреоза |
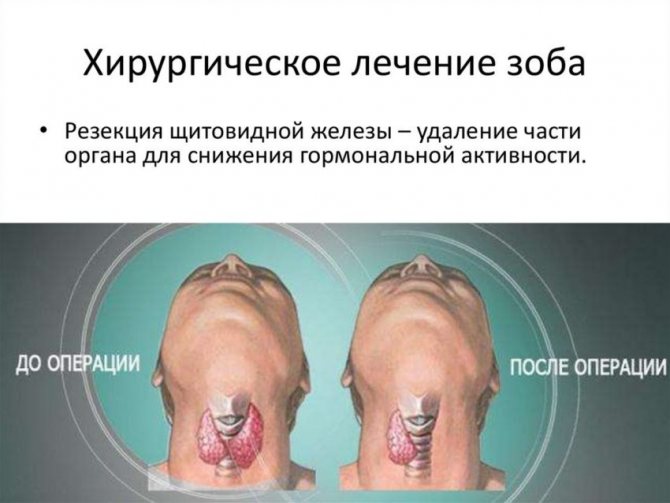
Хирургическое лечение
Показания:
1) цитологическое заключение «злокачественная опухоль» или «подозрение на злокачественность» (→табл. 9.4-1), означающее подозрение на рак щитовидной железы →разд. 9.5 или неполное его исключение (абсолютное показание); «подозрение на оксифильную опухоль» связано с 15–25 %-ным риском рака и является существенным показанием к оперативному лечению, обязательно следует оценить целесообразность его проведения при наличии узлов >1 см «подозрение на фолликулярную опухоль» является относительным показанием к оперативному лечению (решение принимается индивидуально, в зависимости от величины узла и наличия признаков рака; проведение операции обязательно при наличии узлов >4 см);
2) большой зоб (обычно >60 мл), сдавливающий дыхательные пути;
3) загрудинный зоб (независимо от сдавления дыхательных путей).
Объём операции: подозрение на рак щитовидной железы — тотальная тиреоидэктомия →разд. 9.5; в остальных случаях — субтотальная тиреоидэктомия или удаление доли с узелком с повышенным риском злокачественности и перешейка, а также субтотальное удаление другой доли при очаговых изменениях в УЗИ (показано при подозрении на фолликулярную опухоль, в т. ч. оксифильную). При интраоперационном исследовании невозможно сделать окончательное заключение о наличии фолликулярного рака щитовидной железы или же доброкачественной опухоли — решающим является постоперационное гистологическое исследование. Осложнения →разд. 9.2.
Безоперационная тактика
Необходимо оценить целесообразность применения при отсутствии подозрения на рак щитовидной железы при проведении ТАБ и клинического исследования.
1. Наблюдение: на первом этапе (1 или 2 года) необходимо обследовать больного через каждые 6 мес и проводить УЗИ через 6–12 мес. (в зависимости от риска), при наличии показаний (→см. выше) следует повторить ТАБ через 3–12 мес. Отрицательного результата достоверной ТАБ достаточно для исключения злокачественной опухоли. При отсутствии подозрения на злокачественность и увеличения очагового образования дальнейшие контрольные обследования можно проводить реже, но не разрешено их прекращать. У больных с цитологическим заключением: «неклассифицированное фолликулярное изменение» или «подозрение на фолликулярную опухоль» риск злокачественности невысок, если при сцинтиграфии выявлено автономная активность узла (необходимо контролировать TТГ). Можно порекомендовать также наблюдение за узелками малых размеров (<1–2 см) и без клинических и ультразвуковых признаков повышенного риска.</p>
2. Лечение L-T4: рутинное применение L-T4 обычно не рекомендовано у пациентов с многоузловым нетоксическим зобом, у которых поддержка концентрации ТТГ на уровне, приближенном к нижней границе нормы, связано с повышенным риском остеопороза у женщин в постменопаузальном периоде, а также повышает риск возникновения мерцательной аритмии, в особенности у пациентов >60 лет; вопрос лечения L-T4 рассматривают только у молодых лиц, особенно при незначительном увеличении щитовидной железы и узлах диаметром <3–4 см. Необходимо стремиться к удерживанию уровня TТГ в границах 0,1–0,4 мМЕ/л; лечение следует прекратить при отсутствии уменьшения узла или объёма зоба в течение 6–12 мес.</p>
3. Чрескожное введение этанола в узел: вызывает некроз узла, и при наличии единичных узлов может привести к значительному уменьшению их объёма. Высокая эффективность при наличии кист, а также кистозно-солидных образований. После удачного выполнения вмешательства при данном виде образований частота рецидивов низка, но может понадобиться повторить манипуляцию несколько раз. Требует необычайно тщательного исключения рака, опытности и оправдано только при наличии единичных узлов, в т. ч. при наличии претоксических узлов (автономных по результатам сцинтиграфии, ещё без повышения FT4), но не при наличии токсических узлов, с клинически манифестирующим гипертиреозом, при каких наблюдается высокая частота рецидивов в длительной перспективе.
4. Лечение 131I: показания: возраст >40–60 лет, большой зоб объёмом >60 мл, наличие противопоказаний к операции, после тщательного исключения рака щитовидной железы и риска существенного сужения дыхательных путей (следует оценить целесообразность профилактического применения ГКС). Обычно добиваются уменьшения объёма зоба на ≈40 %, однако ≈20 % пациентов не реагируют на лечение.
5. Лазерная или радиоволновая абляция
Редко применяемая методика, способная оказаться альтернативой операции у пациентов с медленно растущими доброкачественными узлами щитовидной железы, вызывающими локальные симптомы, или из косметических соображений. Перед применением методики необходимо исключить рак щитовидной железы.
ПРОГНОЗ наверх
При правильном планировании и проведении ТАБ риск не распознавания злокачественного узла при узловом зобе составляет ≤5–10 %. Незлокачественный узел также может увеличиваться и вызывать симптомы сдавления; существует также определённый риск постепенного развития гиперфункции щитовидной железы →разд. 9.2, рис. 9.2-4.
Рисунок 9.2-4.
Динамика развития автономного узла щитовидной железы