Остеоартроз тазобедренного сустава: причины болезни, симптомы, лечение
Под остеоартрозом (ОА) тазобедренных суставов понимают серьезные дегенеративно-дистрофические изменения, происходящие в хрящевых тканях сочленовных поверхностей ТБС. Остеоартроз с данной локализацией считается одним из распространенных суставных заболеваний. Патология, беспощадно разрушающая ТБС, занимает 2 место по встречаемости после гонартрозов коленных сочленений. По рискам быстрой инвалидизации в общей структуре заболеваний суставов ОА стоит на 1 месте. Другое специфическое название болезни, которое относится конкретно к поражению в данной области костно-мышечного аппарата, – коксартроз.
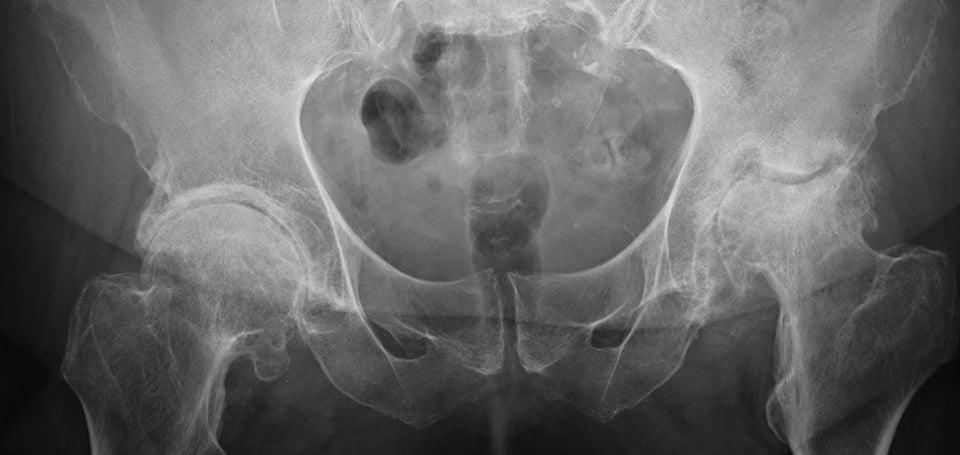
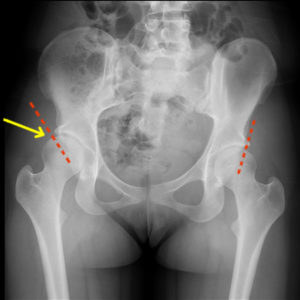
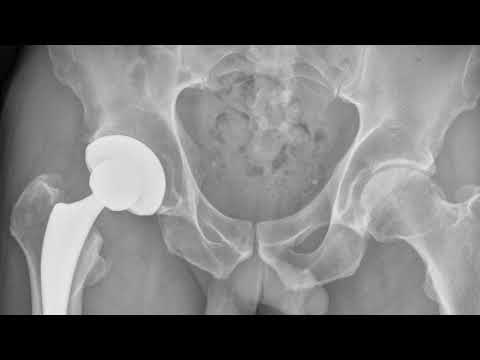
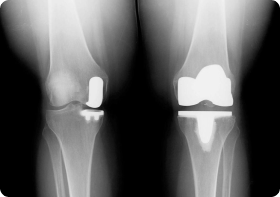
Так выглядит запущенный диагноз на рентгене.
Примерно у 80% людей пожилого возраста (от 60 лет и старше) рентгенологически определяется в той или иной степени тазобедренный ОА, причем четверть из них испытывает интенсивный болевой синдром и сильные двигательные ограничения. Почти в 2,5 раза чаще остеоартроз ТБ-суставов диагностируется у женщин. Согласно статистике, резкое увеличение роста заболеваемости отмечается у населения старше 45 лет. По данным авторитетных медицинских источников, среди установленных причин развития дегенеративной болезни тазобедренных суставов лидируют врожденные дисплазии. То есть, имеющиеся уже с рождения нарушения анатомических форм концов костей, образующих сустав.

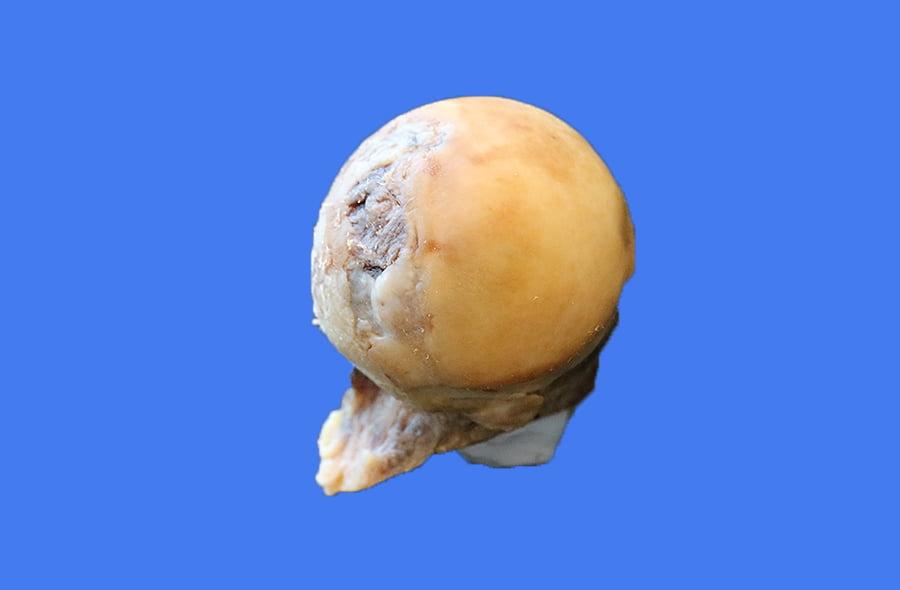
Слева здоровая поверхность головки бедренной кости, справа пораженная болезнью.
Патология, которой будет посвящен весь материал статьи, – тяжелый вариант медицинской проблемы со сложным ортопедическим исходом. Несоизмеримо большое количество пациентов, имея такой диагноз, сталкиваются со стойкой нетрудоспособностью в сопровождении с мучительной хронической болью. Люди очень часто становятся зависимыми от посторонней помощи, теряют способности к нормальному передвижению, не могут ходить на работу и выполнять привычные дела по дому.
Самое неприятное, далеко не всегда консервативное лечение приносит облегчение, зачастую приходится идти на крайнюю меру – избавлять пациента от страданий хирургическим путем. Благо, что в современный век ортопедии хирурги владеют уникальными инновациями, дающими большие перспективы на обретение полноценной работоспособности проблемной ноги, о чем раньше можно было только мечтать. Обо всех тонкостях остеоартроза, включая и лечение, будем знакомить по порядку.
Причины появления остеоартроза ТБС
Тазобедренный сустав – это крупное синовиальное сочленение шарнирного вида, которое называют самым мощным, поскольку на него приходится больший спектр нагрузок. Его образуют шарообразная головка бедренной кости и чашеобразная впадина тазовой кости (вертлужная впадина), поверхности которых покрыты гладким гиалиновым хрящом. Вместе они представляют шарнир, где осуществляется их опорно-двигательное контактное взаимодействие между собой.
Ежедневно этот уникальный механизм выполняет главнейшие функции, заключающиеся в поддержании веса и положения тела в вертикальном состоянии (стоя, сидя), в обеспечении двигательной активности при передвижении (ходьба, бег, прыжки, пр.), в перемещении частей тела относительно друг друга.
Силы, проходящие через тазобедренный суставной аппарат, довольно значительные. Например, при обычном положении «стоя на двух нижних конечностях» сустав испытывает нагрузку в 1/3 веса человека, в момент стояния на одной конечности – в 2,5 раза выше от массы тела, при ходьбе и беге – нагрузка в 2-6 раз превышает исходный вес человека. Специалисты определенно факт существенных нагрузок относят к одному из объяснений высокой предрасположенности сустава к дестабилизации и износу, следовательно, и развитию остеоартроза. Однако говорить, что виной заболевания является естественная функциональная физиология сочленения, в корне неверно, без отягощающего фактора патологический процесс невозможен.
И еще немаловажный момент: чтобы ТБС хорошо функционировал, он должен обладать достаточным объемом движений при очень хорошей стабильности. А это, в свою очередь, возможно при условии крепких связочно-мышечных групп, контролирующих движения и опорные функции в суставе, а также прочной суставной капсулы, защищающей и удерживающей костное соединение. Огромную роль играет и глубина вхождения шаровидного элемента бедра в вертлужное ложе таза. Несостоятельность обозначенных структур и/или неправильность анатомических параметров однозначно могут привести к дегенерации суставных поверхностей.
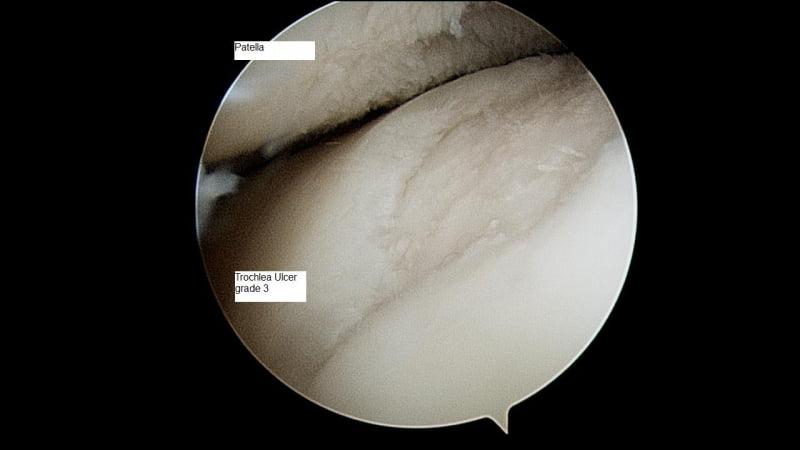
Так выглядит полость сустава через артроскоп.
Все вышесказанное – общая вступительная информация, ее тоже важно знать и понимать. Безусловно, мы не оставим читателей без ответа на животрепещущий вопрос: какие конкретно причины вызывают такой сложный диагноз? Специалисты называют следующие первопричинные факторы, приводящие чаще всего к остеоартрозу тазобедренных суставов:
- генетические дефекты развития ТБС, характеризующиеся врожденными нарушениями развития и роста костных, хрящевых, связочных, мышечных структур сочленения (дисплазии);
- пожилой возраст, так как на фоне возрастных изменений снижается гидратация хряща, упругость мышц, кровообращение в суставах и т. д.;
- системные патологии, где остеоартроз является одним из последствий (подагра, ревматизм, коллагеноз, сахарный диабет, сложные виды аллергии, пр.);
- различные хондропатии, приводящие к видоизменению относящихся к суставу костных структур;
- хронические артриты (длительно протекающие воспалительные явления в сочленении вследствие инфекции, аутоиммунных и метаболических нарушений);
- аваскулярный остеонекроз головки бедренной кости (омертвение костной ткани) как следствие локального нарушения кровообращения травматического или нетравматического генеза;
- гормональный дисбаланс, особенно у женщин при наступившем климаксе, когда уровень эстрогена, защищающего суставы, резко снижается;
- ожирение любой стадии (лишний вес является злейшим врагом, поскольку в разы увеличивает нагрузку на ТБ отдел и в целом на конечности);
- перенесенные травмы с локализацией таз-бедро (переломы, вывихи, ушибы и др.), а также хирургические манипуляции на тазобедренном отделе в анамнезе;
- ортопедические нарушения, в частности вальгусные и варусные деформации конечностей, плоскостопие, искривления позвоночника;
- малоподвижный образ жизни, который вызывает дефицит мышечной массы, дряблость связок, плохое кровоснабжение и ограниченное поступление питательных веществ в ТБС, что и способствует зарождению, прогрессии остеоартроза;
- постоянная перегрузка тазобедренного отдела и нижних конечностей на почве усиленных спортивных тренировок, выполнения работы стоя с подъемом тяжестей, долгие однообразные позы (особенно в статических положениях «стоя» на одном месте, «сидя»), вынужденная по роду деятельности долгая ходьба.
Нельзя не оставить без внимания тот факт, что злоупотребление курением и алкоголем тоже неблагополучным образом сказывается на состоянии сустава. Токсические продукты никотина и спирта ведут к критическому нарушению циркуляции крови вокруг опорно-двигательного органа, к истощению и необратимой гибели костно-хрящевых тканей.
Симптомы и диагностика заболевания
У больного с тазобедренным остеоартрозом уменьшается амплитуда движений по трем анатомо-физиологическим направлениям сустава: ротация внутрь/наружу, сгибание/разгибание, приведение/отведение. Однако самым главным ранним симптомом, позволяющим заподозрить заболевание, является болевой синдром в области паха. Боль также может распространяться по ноге вниз, отдавать в ягодицу, переднюю или боковую поверхность бедра. Иногда, что зачастую препятствует своевременной диагностике и лечению ТБ-сустава, болезненные явления долгое время локализируются только лишь в области колена. Интенсивность и длительность боли зависит от стадии и физической активности.
Болевые очаги отмечены красным.
Для первых проявлений остеоартроза ТБС еще одним важным отличительным признаком является скованность в суставе после продолжительного покоя, например, с утренней активизацией после ночного сна. Пациенты на начальном этапе замечают, что после того как расходятся, тугоподвижность и болезненность самостоятельно проходят. Позже, с прогрессированием заболевания, болевой синдром становится ярче и упорнее, начинают возникать ощутимые ограничения объема движений, подвижности, устойчивости:
- трудности с отведением ноги в боковом направлении;
- проблемы с подтягиванием конечности к груди наклонами, особенно ощущается, когда нужно надеть обувь, носки, чулки и т. п.;
- сложности с принятием положения «сидя на стуле верхом»;
- ограниченный диапазон широкого раздвижения ног в стороны;
- проблематичное поднятие/спуск по ступенькам;
- внезапное заклинивание сустава с резкой болью;
- усиление боли в ходе и после физических нагрузок, в тяжелых случаях боль не покидает в течение всего дня, даже в состоянии покоя;
- шаткость и неуверенность походки;
- на последних стадиях развивается мышечная атрофия, укорочение больной конечности и хромота, перекос таза, при двустороннем поражении – ненормальное переваливание туловища с боку на бок при передвижении («утиная походка»).
Вместе с болезненностью и ограниченной подвижностью в районе тазобедренного сустава нередко появляются отеки, покраснение, гипертермия кожных покровов. Одним из симптомов, больше свойственного для поздней стадии, может выступать и появление крепитации (скрежета, частых щелчков в суставе) в момент движения.
Остеоартроз способен поразить один из тазобедренных суставов или одновременно и правое, и левое сочленение. На практике примерно одинаковой выраженности двусторонние поражения встречаются нечасто, в основном на фоне патологии ревматоидной этиологии.

Фото головки бедренной кости после ее удаления во время операции.
Но бывают случаи, когда в отсутствие ревматоидной клиники у пациента изначально заболевает один сустав, а через год или позже начинает беспокоить второй. Как правило, такие повреждения обусловлены запущенным артрозом на первоначально заболевшем суставе, что вызвало необходимость щадить больную конечность, перенося колоссальные нагрузки и вес тела на ТБС противоположной ноги. От усиленной эксплуатации, несоизмеримой с физиологическими резервами некогда непроблемного сегмента, и его структуры подвергаются дегенеративно-дистрофическим метаболиям.
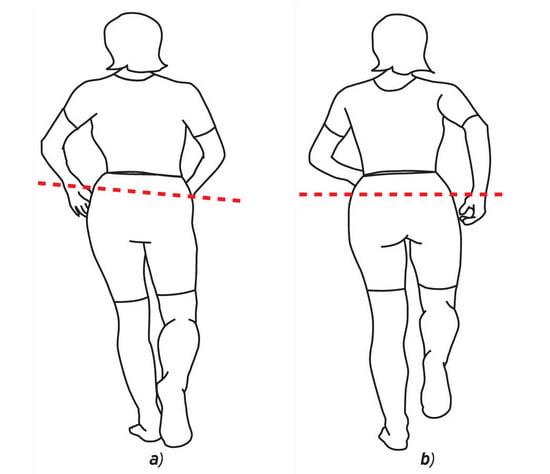
Изменение оси таза.
Первичную диагностику ОА проводят посредством рентгенографии (обычной или КТ-способом). С ее помощью определяются основополагающие критерии, которые свидетельствуют о наличии морфологических изменений в суставных хрящах ТБС дегенеративного вида:
- сужение суставной щели;
- субхондральный остеосклероз;
- костные наросты (остеофиты);
- нарушенное взаимоположение и искаженные формы головки, шейки бедра, вертлужной впадины.
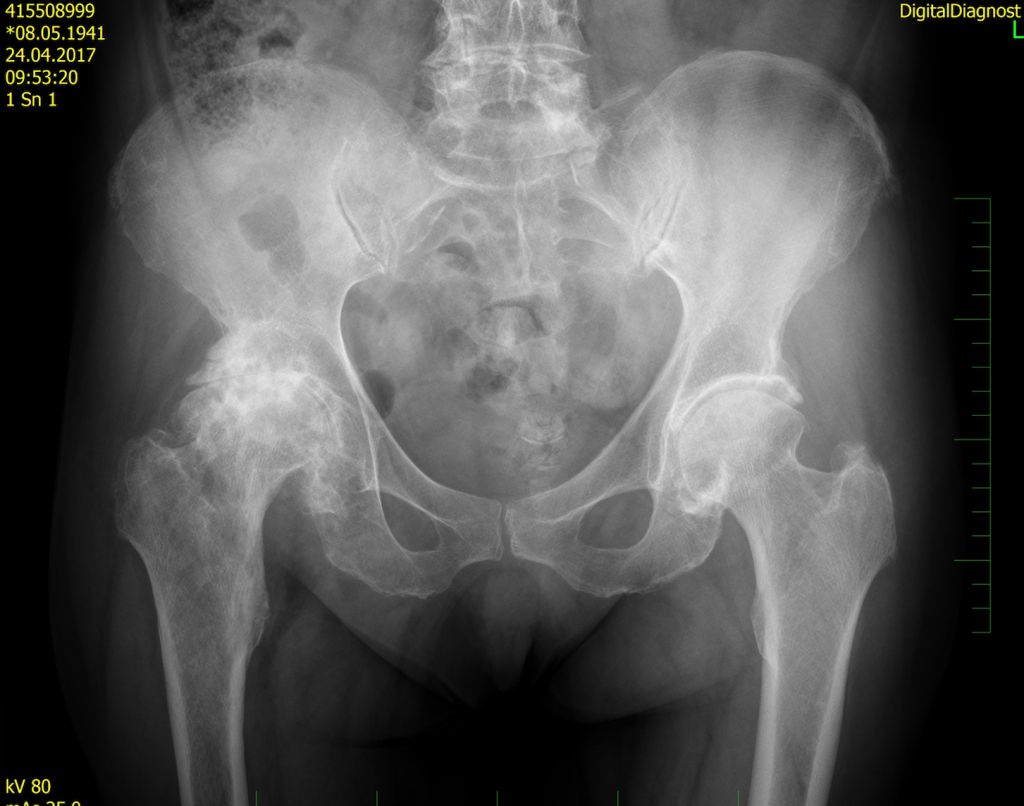
Деформация правого ТБС.
Сам хрящ, выстилающий поверхность бедренной головки и вертлужной впадины, рентген не визуализирует. Другие мягкие ткани (связки, мышцы, капсулу, нервно-сосудистые образования и т. д.) увидеть на рентгеновском снимке тоже не представляется возможным. Поэтому для получения более развернутой информации о клинической картине после получения неудовлетворительных результатов рентгена специалисты направляют пациента на МРТ. Магниторезонансная томография позволяет в максимально полном объеме получить информацию о состоянии:
- гиалинового слоя (хрящевого покрытия) суставных поверхностей (локализацию, масштабы, степень деструкции тканей хряща, характер истончений и разволокнений);
- периферического отдела эпифиза суставных костей, находящегося под гиалиновым слоем (остеофиты, очаги склерозирования и кистозных образований субхондральной костной пластинки);
- костного мозга (отеки внутрикостного мозгового вещества);
- фиброзной и синовиальной мембран суставной капсулы (различные повреждения и воспалительные участки, избыток/недостаток синовиальной жидкости);
- связок, мышечных пучков, сухожилий, кровеносных сосудов, нервных структур.
При любом визуализационном обследовании (КТ, рентгене, МРТ) всегда выполняется сканирование не одного, а сразу двух однородных суставов. Кроме перечисленных методов диагностики, обязательным является проведение специальных физических тестов на проверку качества двигательных возможностей тазобедренного сустава. Иногда назначается ультразвуковое исследование (артросонография).
Согласно статистике, в ходе диагностики чаще (у 60% пациентов) обнаруживается поражение самого уязвимого и самого нагруженного участка ТБС – его верхнего полюса с определением верхнелатеральной дислокации головки бедра. В 25% случаев констатируют повреждения в медиальном полюсе со смещенной бедренной головкой медиально и ненормально глубоким ее вхождением в вертлужную впадину из-за протрузии последней. Концентрическая форма остеоартроза тазобедренного сочленения, при котором поражен весь суставной аппарат, обнаруживается реже, всего в 15% случаев.
Стадии остеоартроза тазобедренного сустава
Заболевание классифицируют на 3 стадии, в зависимости от рентгенологической и магниторезонансной картины. Рассмотрим, какие признаки свойственны каждой из стадий.
- Застать 1 стадию на практике удается крайне редко, поскольку пациенты обычно не обращаются в медучреждение для обследования в начальный период, не считая периодически возникающий неяркий дискомфорт в суставе за серьезную патологию. Но на рентгенологическом исследовании зафиксировать ранний патогенез – достижимая задача. Клиническая картина на рентгене выглядит следующим образом: незначительное сужение суставной щели, небольшие кальцификаты (точечно) по внешнему и внутреннему краю вертлужной впадины, заострение в районе ямки шаровидного компонента бедра. Серьезных деформаций суставных поверхностей не обнаруживается, состояние гиалинового хряща удовлетворительное.
- На 2 стадии остеоартроза тазобедренного сустава определяется прогрессирующее сокращение уровня суставной щели (просвет уменьшается на 45% от нормы). Вторая стадия также характеризуется подвывихом бедренной головки, средне выраженным субхондральным склерозом. Дополнительно диагностируются выраженный остеофитоз с крупными костными разрастаниями по краевой линии вертлужной впадины и по периферии бедренной головки, существенные бугристости и шероховатости хрящевой ткани, протрузии тазового ложа, оголение и средней тяжести деформации суставных поверхностей. В ряде случаев выявляют костные кисты, свободные в суставе хондромные тела.
- Для 3 стадии характерным признаком является критически малый просвет суставной щели или вовсе полное закрытие промежутка между суставными поверхностями. Эта стадия относится к крайне тяжелой, инвалидизирует человека, в связи с чем безоговорочно требуется хирургическое лечение. По результатам рентгенографии и других ведущих способов диагностики обнаруживаются генерализированный некроз головки, максимальное исчезновение с поверхностей сустава хрящевой ткани, гигантские остеофиты разных форм и размеров, далеко зашедший склероз и кистозные перестройки костной ткани. Очередные признаки – в критическом состоянии вертлюжная впадина с аномально большим углублением, что спровоцировано сильным остеофитозом; подвывих/вывих бедра, уменьшение размеров и деформация бедренной головки с потерей округлой формы.

Динамика болезни крупных суставов нижних конечностей.
Многие интересуются, чем отличается понятие «деформирующий остеоартроз» от понятия «остеоартроз»? Отвечаем: ничем, оба медицинских диагноза относятся к одной и той же патологии, исходом которой является деформация сустава и околосуставных структур. То есть, слово «деформирующий» просто подчеркивает типичные для патологии деформирующие свойства.
Лечение болезни: консервативные и хирургические методы
Сегодня ни один консервативный метод, к глубокому сожалению, не способен ни полностью остановить, ни обратить вспять патологический процесс данного заболевания. Консервативно реально только притормозить скорость прогрессирования дегенеративно-дистрофического патогенеза. Медикаментозные и физиотерапевтические способы, которые применяются при неинвазивном подходе, рассчитаны на симптоматическое лечение и профилактику ускоренного темпа тканевой деструкции тазобедренных суставов. На последних стадиях лечить консервативно патологически измененный сустав бесполезно.
Лечение медикаментами
В борьбе с болью и воспалением в ТБС применяются препараты из группы НПВС. Самого лучшего средства, одинаково подходящего для всех, не существует, поэтому препарат подбирается индивидуально. В некоторых случаях врачи назначают анальгетики. А вот при невыносимой хронической боли может быть прописан определенный препарат из класса кортикостероидов, возможно, внутрисуставное введение анестетика или того же кортикостероида. Однако важно сказать: когда дело доходит до применения кортикостероидов и внутрисуставных инъекций, это первый сигнал того, что пациенту уже нужна в срочном порядке операция.
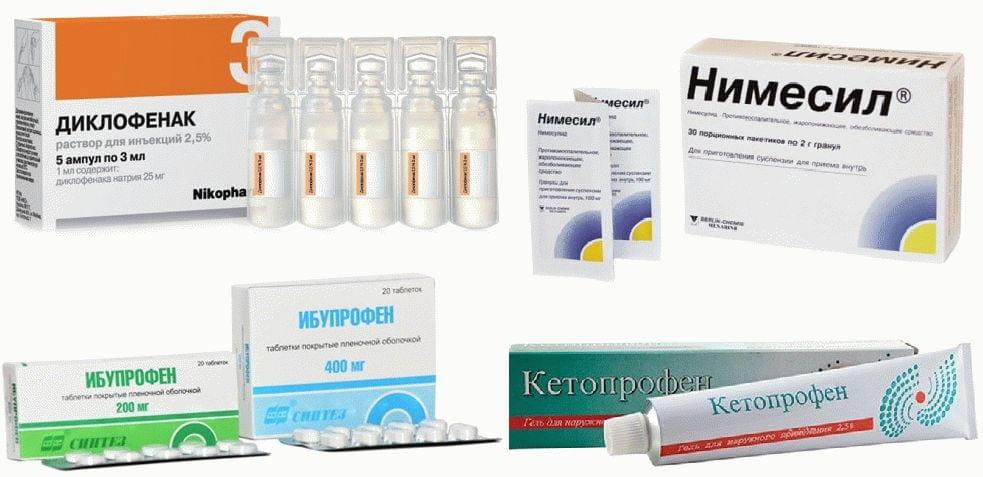
При артралгиях (суставных болях) в медицинской практике широко применяются Парацетамол, Диклофенак, Ибупрофен, Кетопрофен и их аналоги в форме таблеток и мазей. Нейтрализация болевого синдрома позволит дополнительно несколько повысить активность человека.
Есть также специальные лекарства, которые обладают хондропротекторным действием, они позволяют улучшить питание в сохраненных хрящах и защитить их, насколько это возможно, от быстрого разрушения. Более того, помогают улучить скольжение суставных поверхностей относительно друг друга. Однако хондропротекторы неэффективны при дегенеративно-дистрофических изменениях, достигших 3 стадии, в ряде случаев и на 2 стадии клиническая ценность таких препаратов низкая. Поэтому их прием может быть оправданным либо на 1 стадии, либо в качестве профилактики появления артроза, если пациент находится в группе риска. К известным медикаментам с хондропротекторными свойствами относят Структум, препараты Дона, Терафлекс, Эльбона, Афлутоп.
К вниманию пациентов! Хонропротекторы не восстанавливают поврежденные участки хряща, а только питают жизнеспособные ткани и увеличивают смазку в суставе. И даже на такой эффект сильно обнадеживаться не стоит.
Терапия физиопроцедурами
Физиотерапевтические процедуры нацелены на усиление кровообращения в околосуставных тканях, активизацию метаболизма и доставки ценных веществ к суставным тканям, улучшение лимфооттока, профилактику мышечной атрофии. Наряду с действием физикальных методов иногда удается достичь стойкого устранения болевого синдрома и воспаления, повышение работоспособности конечности. Среди распространенных средств физиотерапии, обладающих самым хорошим потенциалом эффективности, выделяют:
- электромиостимуляцию;
- лазеролечение;
- магнитотерапию;
- ультразвуковое лечение;
- грязе- и парафинолечение;
- лечебно-минеральные ванны.
В запущенных стадиях физиотерапевтические сеансы, в том числе и массажные техники, могут возыметь обратный эффект, поэтому к ним следует обращаться с осторожностью. Доктора ортопедического профиля акцентируют, что наивысшую пользу физиотерапия имеет на 1 стадии, в начале/середине 2 стадии. При наличии конечной формы 2 стадии, любого этапа 3 ст. физиотерапия продуктивные результаты будет давать после оперативного вмешательства.
Лечение гимнастикой
Выполнение комплекса лечебной гимнастики, индивидуально разработанного грамотным специалистом под конкретного пациента, поспособствует увеличению объема движений в проблемной зоне, улучшению функций ТБ отдела, коррекции мышечного баланса. Специальная физкультура в адекватном режиме позволит грамотно разгрузить больную область скелетно-мышечной системы, снизить выраженность, длительность и частоту болевого синдрома, поднять жизненный тонус и в общем улучшить самочувствие.

Курсы ЛФК должны проводиться в реабилитационном тренажерном зале под наблюдением медицинского персонала по части восстановления пациентов с опорно-двигательными нарушениями. Во всяком случае до того момента, пока человек в совершенстве не овладеет техниками восстановительных упражнений, рекомендованных врачом. Пациентам рекомендуется по большей мере определенный спектр аэробных тренировок на тренажерах и без, но с исключением силовых нагрузок на пораженные сочленения. Нагрузки подбираются строго с учетом основного диагноза, сопутствующих заболеваний, веса и возраста пациента, его физических возможностей.
Неоценимую пользу оказывают занятия, организованные в бассейне – лечебная аквагимнастика, плавание. Приветствуются размеренные пешие прогулки, занятия на велотренажере в щадящем режиме.
Операция при остеоартрозе ТБС
Единственным методом, способным избавить от мучительной боли и скованности на почве остеоартроза, в настоящий момент признано эндопротезирование. Протезирование тазобедренного соединения дает высокие шансы на полноценное восстановление функций пораженной нижней конечности и возобновление качества жизни до нормального уровня. Суть операции состоит в частичном или тотальном удалении больного сочленения с последующей установкой на место удаленных биологических структур их искусственных копий правильных форм.
Вживляемая конструкция называется эндопротезом. Функциональные эндопротезы бывают различных видов – тотальные, поверхностные, частичные, с цементной и бесцементной фиксацией, металлические (из титана, кобальтохромовых сплавов и др.) и керамические. Размерный ряд, компоновка узлов трения тоже характеризуются разнообразием. В общем, специалисту будет несложно подобрать пациенту самую удачную модель искусственного сустава в соответствии с его клинической картиной, анатомическими особенностями и прочими индивидуальными критериями.

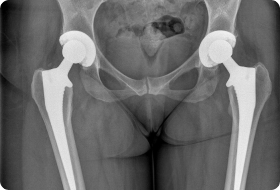
Линейка эндопротезов.
Огласим, когда назначается хирургическое лечение при ОА тазобедренных суставов. Протезирование однозначно показано, если:
- рентгенологическая картина показывает грубую инконгруэнтность суставных поверхностей, значительное или полное сужение межсуставной щели, асептический некроз (3 стадия коксартроза);
- определены артрозные поражения ревматоидной природы (операцию рекомендуют проходить уже на 2 ст.);
- у пациента произошел перелом шейки бедра;
- присутствуют серьезные нарушения подвижности и интенсивные боли, не поддающиеся безоперационной коррекции (независимо от стадии остеоартроза).
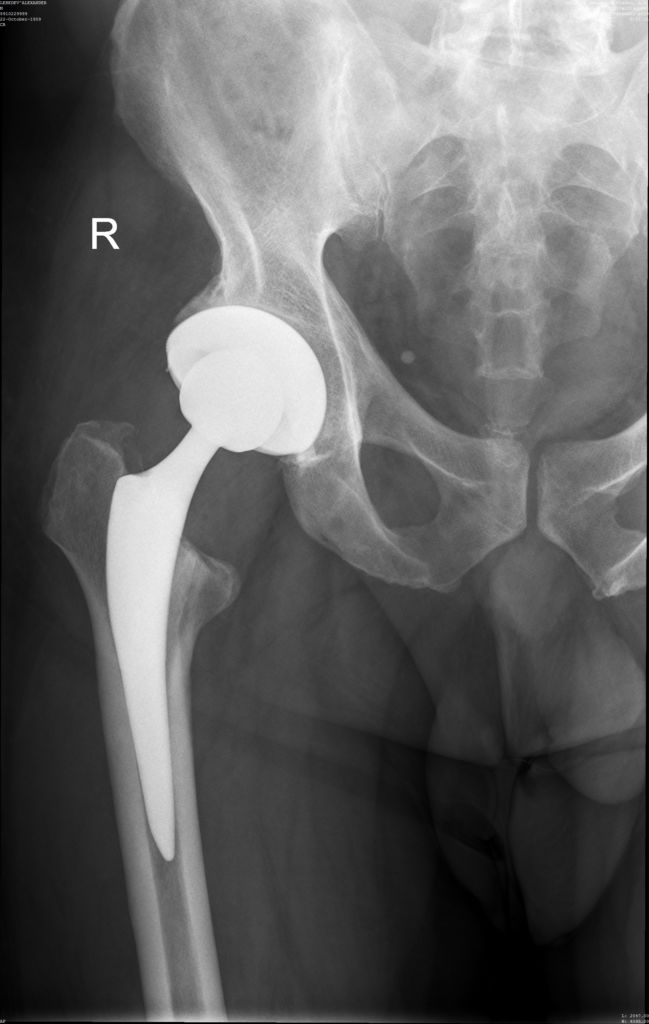
Рентген после операции.
Не обязательно всегда делают полную замену ТБС, иногда диагноз больного позволяет заменить только лишь один компонент сустава, чаще бедренную головку на искусственный аналог. Полносборная же модель суставного протеза состоит из:
- искусственной головки с ножкой, при этом ножку погружают в подготовленную полость бедренной кости;
- вертлужной чашки, устанавливаемой в предварительно зачищенное тазовое дно;
- полиэтиленового амортизационного вкладыша, который фиксируют между искусственно созданными поверхностями нового сустава.
Имплантация эндопротеза ТБС реализуется по уникальным малоинвазивным технологиям, не сопровождающимся обильными кровопотерями и агрессивной травматизацией мягких тканей, что облегчает течение послеоперационного периода. Риски осложнений у данного метода минимальные – от 1% до 5%. Эксплуатация современных протезных изделий в среднем составляет 10-15 лет. А при правильном жизненном подходе ревизионная операция может не потребоваться до 20-30 лет.
ТБ-импланты хорошо приживаются, их производят из качественных высокотехнологичных материалов с колоссальным запасом прочности. Внутри организма при правильно выполненной имплантации они функционируют точно так же, как биологически родные суставы, поэтому пациент совершенно не будет испытывать чувства присутствия инородного предмета в своем теле.

Телефон: +7 (495) 085-60-82
(Москва и МО). Оператор подберет Вам клинику и врача.
Гавхар Вахидова, 69 лет, Узбекистан. Операция эндопротезирования тазобедренного сустава в июне 2017 года.
Гилаш Анна, 59 лет, Россия. Эндопротезирование правого коленного сустава, август 2019 года. Левый сустав был заменен в августе 2016 года.
Гридасова Алла. Второй визит в клинику для замены второго тазобедренного сустава.
Пушкина Тамара, 77 лет. Эндопротезирование тазобедренного сустава, октябрь 2019 года.
Собин Николай, 65 лет. Эндопротезирование коленного сустава и реабилитация после операции. Август 2019 года.
Фомина Алла, 65 лет. Эндопротезирование второго тазобедренного сустава (первый в 2015 году) и реабилитация.
Владимир Болтенко, 55 лет. Ревизионное эндопротезирование тазобедренного сустава и реабилитация.
Ярошевич Елена, Москва, Россия. Малоинвазивная замена тазобедренного сустава и реабилитация.
Пуксант Светлана, 46 лет, Санкт-Петербург, Россия. Миниинвазивная замена тазобедренного сустава.