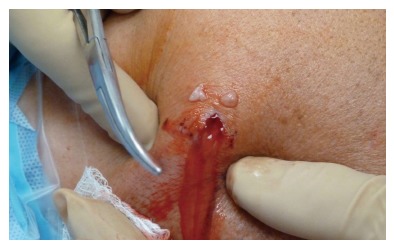
Повторная операция по удалению межпозвоночной грыжи при рецидиве
Внедрение основных принципов современной хирургии — атравматичности и малоинвазивности — позволило выполнять больше вмешательств, в том числе и при грыжах межпозвонковых дисков. Значительное увеличение числа операций статистически ведет и к увеличению количества повторных операций по удалению межпозвоночной грыжи. По каким причинам проводятся эти повторные вмешательства, каковы показания к их проведению, и какими они бывают?
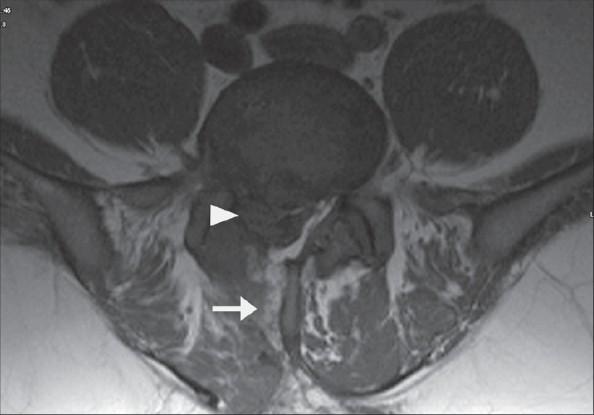
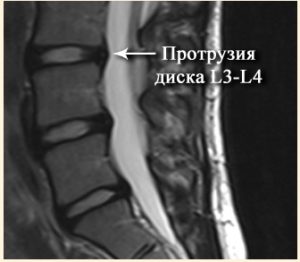
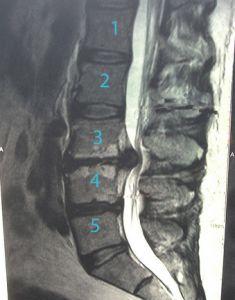
МРТ. Верхняя стрелка показывает рецидив выпячивания, нижняя показывает след-канал от предыдущего вмешательства.
Причины рецидива грыжи
Грыжа межпозвонкового диска – это патологическое выпячивание хряща наружу, за пределы разорвавшегося наружного фиброзного кольца. Возникает компрессия и отек окружающих тканей, формирование устойчивого болевого синдрома и очаговой неврологической симптоматики. Хрящ, будучи однажды фрагментированным или удаленным, вследствие особенностей диффузного кровообращения, не способен восстановить свою целостность ни при каких условиях. Поэтому в том случае, когда говорится о «рецидиве грыжи», нужно понимать это не буквально. В данном случае речь идет о формировании так называемого FBSS (Failure Back Surgery Sindrome), или «синдрома неудачно оперированного позвоночника». Чаще всего — это возникновение устойчивого болевого синдрома на фоне отсутствия объективных причин для его появления.
По данным журнала «Хирургия позвоночника» (4/2004, с.65-67) формирование этого патологического симптомокомплекса встречается в 10-30% всех случаев оперативных вмешательств. Такой широкий разброс значений обусловлен общими данными. После первичной дискэктомии частота ревизионных операций колеблется от 5 до 18%. Такой высокий показатель, как 30%, характерен для чрескожных манипуляций, при которых требуется более высокая квалификация специалиста и владение особой техникой. Наиболее частыми причинами появления FBSS являются:
- фрагментарное, или неполное удаление грыжи. В результате оставшийся фрагмент продолжает компремировать окружающие ткани (27%)*;
- малоинвазивная, и особенно чрескожная операция может быть выполнена на другом уровне, вне пораженного сегмента (2%);
- повторное выпячивание грыжи межпозвонкового диска, причём на том же уровне (при этом речь идет о выпячивании оставшейся части диска, но в другом направлении). Чаще всего это состояние формируется в течение трех месяцев после первичного оперативного вмешательства (30%);
- образование грыжи рядом, в соседнем сегменте, с сохранением прежней клиники такого же болевого синдрома (4%);
- развитие массивных задних остеофитов (4%);
- развитие нестабильности двигательного сегмента (9%);
- возникновение воспаления (2%). В данном случае речь идёт о спондилите или спондилодисците;
- развитие постламинэктомического синдрома (если вскрывались позвоночные дуги с доступом к центральному каналу, то есть проводилась ламинэктомия). На многих сайтах Рунета стоит знак равенства между этим синдромом и FBSS, но это неверно. Постламинэктомический синдром гораздо чаще связан с нестабильностью, так как вскрытие нескольких дужек нарушает опорную функцию позвоночного столба (12%);
- развитие эпидурального фиброза и возникновение спаечного процесса, либо местное поражение оболочек спинного мозга;
- несостоятельность внедренных металлоконструкций (10%);
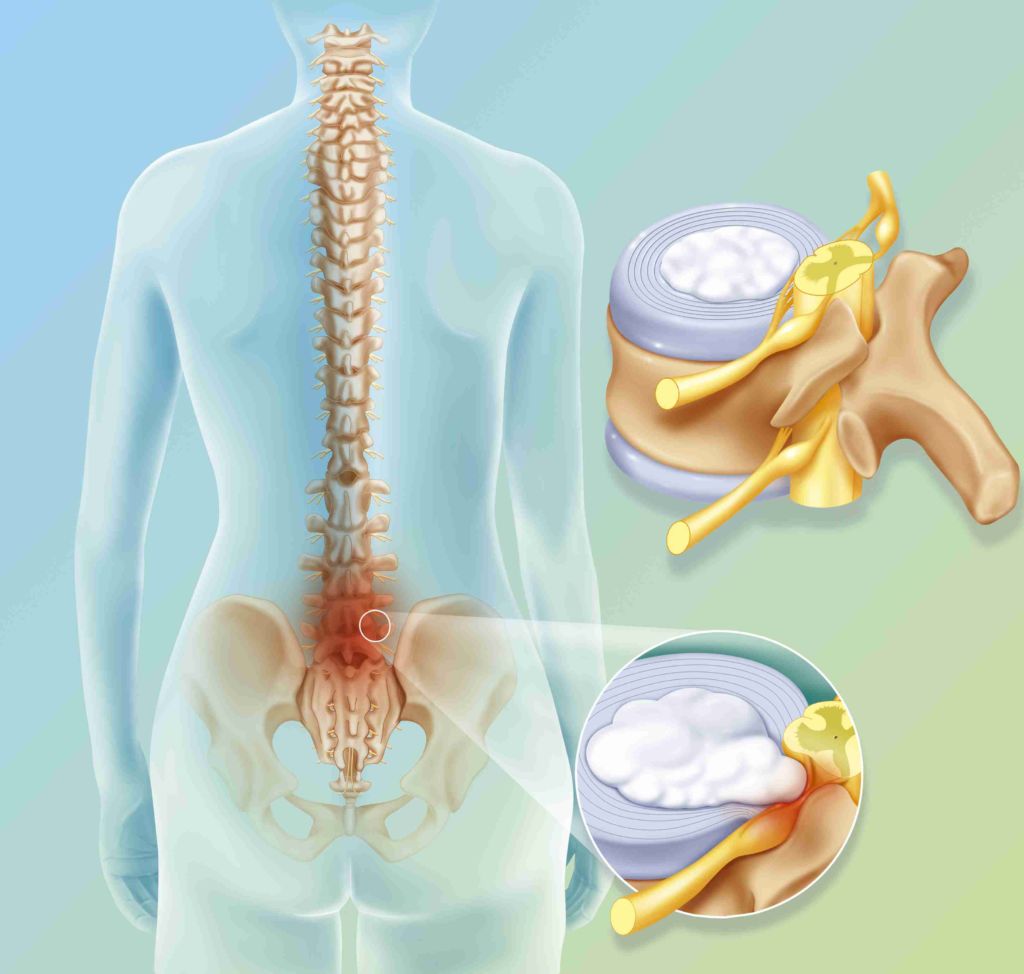
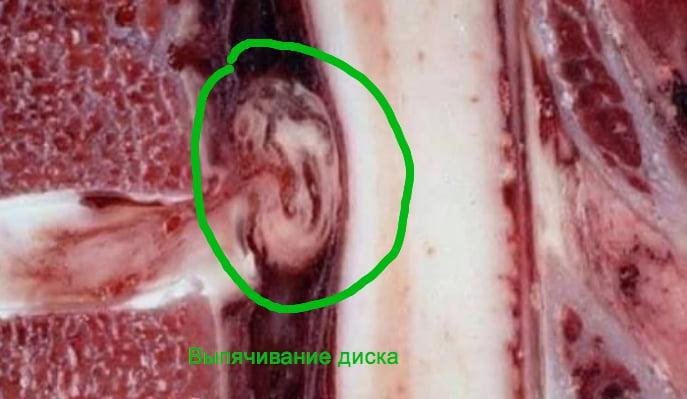
Схематичное изображение грыжи.
Причиной является и сформировавшийся вторичный стеноз центрального канала, но поскольку все причины могут к нему приводить, то отдельно он не выделен.
Наконец, особняком стоит первичная и вторичная психогенная боль. Своевременно не диагностированная, она может приводить к ненужным ревизионным операциям. В данном случае болевой синдром будет проявлением стойкого соматоформного болевого расстройства, и являться эквивалентом депрессии.
Показания к повторному оперативному вмешательству
Основной симптомокомплекс, который беспокоит пациента, и приводит повторно к хирургам — это хронический, рецидивирующий болевой синдром, он не купируется в течение двух месяцев назначением нестероидных противовоспалительных препаратов (НПВС). Втрая причина — прогрессирование неврологического дефицита. В данном случае речь идёт:
- о развитии периферических парезов, угнетении сухожильных рефлексов, развитии гипотрофии мышц конечностей и снижении силы;
- когда затронуты чувствительные структуры, будет прогрессировать главным образом онемение в конечностях и парестезии.
Конечно, существуют и частные ситуации. Например, при развитии спаечного процесса в области конского хвоста пациента будут беспокоить:
- резкие, стреляющие боли в ногах;
- онемение кожи промежности;
- императивные позывы к мочеиспусканию или недержание мочи;
- у мужчин возможна стойкая эректильная дисфункция.
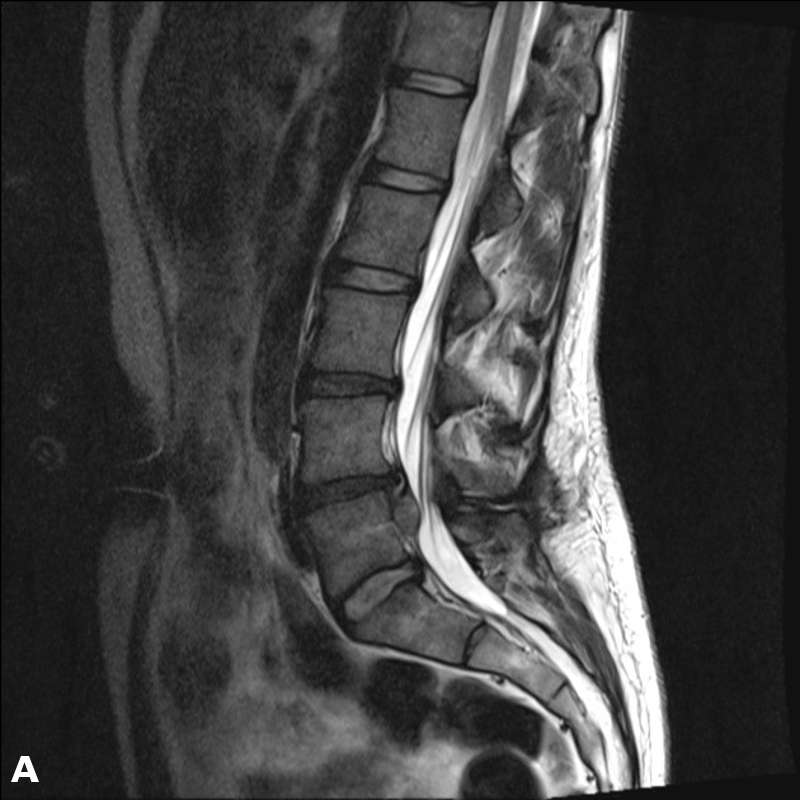
Выраженное перекрытие спиномозгового канала. Секвестр.
Поэтому практически все причины формирования FBSS являются показанием к повторному оперативному вмешательству, за несколькими исключениями:
- психогенная боль;
- спондилит и спондилодисцит.
В большинстве случаев удается справиться с воспалением консервативными способами. Но если возникает значительная деструкция тел позвонков, ухудшение качества жизни и развитие сильного болевого синдрома с риском инвалидизации пациента, требуется неотложная операция. Однако её необходимо проводить в фазу ремиссии и обязательно под прикрытием антибактериальной терапии.
В данной статье не будут разбираться такие узкоспециальные методики повторных вмешательств, как транспедикулярная винтовая фиксация, резекция тел позвонков, а также спондилодез с формированием устойчивого костного блока из соседних позвонков. Рассмотрим малоинвазивные методы, используемые в случае повторных операций по удалению межпозвоночной грыжи.
Виды повторных операций
После установления показаний к повторному оперативному вмешательству и исключения психогенной боли необходимо выбрать оперативный доступ с учётом причин предыдущего неудачного лечения. Как показывает клиническая практика, опытный хирург всегда будет подразумевать риск повторного оперативного вмешательства. Из этого следует, что первая операция, которую многие врачи считают единственной, должна планироваться с расчётом возможного проведения повторной. К примеру, не стоит думать, что если на уровне ниже второго поясничного позвонка спинной мозг отсутствует, то это служит оправданием к удалению любых грыжевых выпячиваний только задним доступом. Ведь именно при таком варианте наиболее часто возникает разрастание фиброзной ткани.

Хирургический шрам после вмешательства задним доступом.
Именно поэтому при выборе лечебно-профилактического учреждения необходимо ориентироваться не только на его известность, но, в первую очередь, на богатый опыт оперативного лечения грыж межпозвонковых дисков вообще с минимальной статистикой развития FBSS. Одним из вариантов является лечение осложненного остеохондроза и грыж межпозвонковых дисков в Чехии.
Микродискэктомия
Микродискэктомия, (или удаление диска из мини-доступа) — это самый распространенный способ оперативного вмешательства с использованием операционного микроскопа. При этом диск не удаляется вместе с грыжей, а ликвидируется только его часть, непосредственно сдавливающая нервные структуры, и вызывающая боль. Сам доступ производится через небольшой разрез, измеряемый в миллиметрах. Однако если сперва также была выполнена неудачная микродискэктомия, то во втором и в последующих случаях при выполнении такого же вмешательства риск рецидива, соответственно, будет выше.
Эндоскопическое удаление (чрескожная микродискэктомия)
Полное название этого метода — Percutaneous Endoscopic Lumbar Discectomy (PELD). Главное его отличие от микродискэктомии в том, что хирурги не используют ретракторы, и ранорасширители. Просто в рану вводится эндоскоп, и поэтому не травмируется кожа, подкожная клетчатка и мышцы. Если речь идет о поясничном отделе позвоночника, то лучше всего подойти сбоку, так называемым трансфораминальным доступом. Тогда эндоскоп вводится через естественное межпозвонковое отверстие. Но в том случае, если у пациента существуют выраженные остеофиты, или деструкция, тогда боковой доступ невозможен. В таком случае используют интерламинарный вариант ведения эндоскопа. Через эндоскоп и проводится удаление пораженной части диска.
В отличие от классической микродискэктомии, при эндоскопическом удалении не рассекаются мышцы, остаётся целой желтая связка, и не резецируются, пусть и частично, фасеточные суставы. Всё это позволяет пациенту уже через 2-3 часа сидеть, и риска нестабильности практически не существует. После выполнения микродискэктомии же пациенту можно сидеть только через месяц, а до этого – только ходить и стоять.
Лазерная нуклеопластика
В том случае, если у пациента дефект диска небольших размеров, то вполне возможно удалить пульпозное ядро, то самое, которое и приводит к избыточному давлению и разрыву фиброзного кольца. При этом виде оперативного вмешательства не нужны никакие швы, а только лишь рентгеновский контроль. Под этим контролем в диск вводится игла, а затем подается лазерное излучение. Оно испаряет хрящевую ткань, а затем закупоривает канал по мере удаления обратно этого лазерного светодиода.
Если за один проход не удаётся полностью ликвидировать студенистое ядро, то тогда процедура осуществляется в несколько подходов. Результатом этой процедуры является декомпрессия, то есть внутри диска значительно уменьшается давление, уменьшается его объем, а фиброзное кольцо становится на место. Конечно, это методика эффективна только в том случае, если фиброзное кольцо целое, и нет его разрыва. Поэтому наиболее эффективный лазерный, а также другие варианты нуклеопластики применяются при лечении протрузий, которые также могут вызывать выраженный болевой синдром.
Эндопротезирование межпозвоночного диска
В настоящее время самым эффективным способом радикального лечения грыж межпозвоночных дисков является эндопротезирование диска. У него существует целый ряд преимуществ перед остальными видами оперативного лечения, и тем более перед спондилодезом. Применение эндопротеза улучшает подвижность, предупреждает развитие нестабильности, позволяет быстро восстановиться после оперативного вмешательства и значительно повышает качество жизни.

Искусственный диск.
Имплантат, заменяющий естественный диск, служит очень долго, и обладает, пожалуй, даже лучшими биомеханическими свойствами, чем естественные диски. Ведь в них даже на фоне полного здоровья протекают процессы дегенерации и обезвоживания, связанные с общим старением организма.

Виды межпозвоночных имплантов.
Несмотря на то, что эндопротезирование является самым современным методом, при возможной оценке ее проведения нужно учитывать противопоказания. К сожалению, довольно часто предшествующее оперативное вмешательство как раз и относится к этим противопоказаниям. Нельзя делать протезирование в том случае, если:
- проводилась ламинэктомия или гемиламинэктомия с удалением половины дужки;
- если удалялись фасеточные суставы, или был выполнен спондилодез;
- не делается протезирование при значительной нестабильности в необходимом сегменте, когда смещение составляет более 3 мм в передне-заднем направлении.
МРТ после вмешательств.
Существуют и другие противопоказания, которые описаны в специальной литературе.
Таким образом, при выборе способа первичного оперативного вмешательства необходимо всегда помнить о риске развития синдрома FBSS. Следует таким образом проводить оперативное лечение, чтобы при необходимости повторного вмешательства у хирурга оставалось как можно больше возможностей для радикального лечения.

Телефон: +7 (495) 085-60-82
(Москва и МО). Оператор подберет Вам клинику и врача.
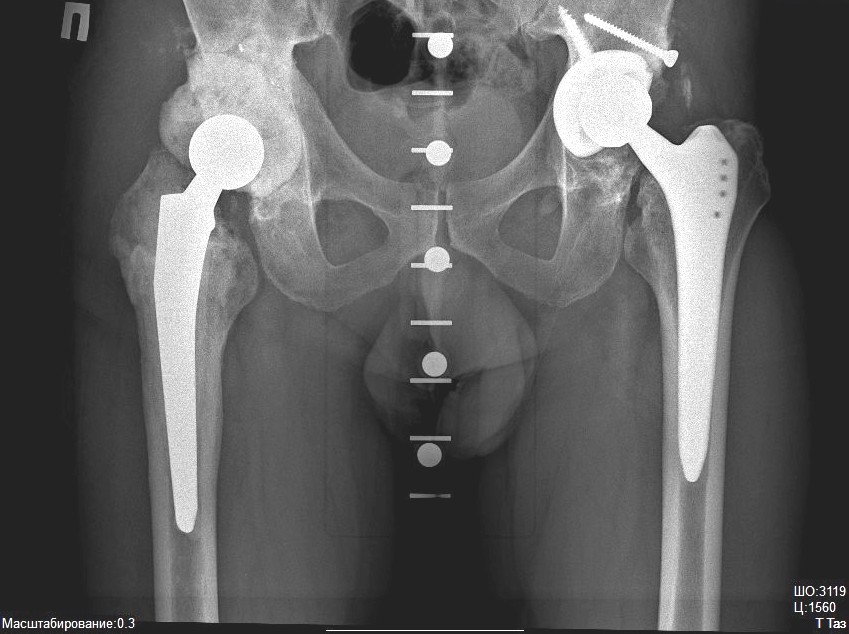
Гавхар Вахидова, 69 лет, Узбекистан. Операция эндопротезирования тазобедренного сустава в июне 2017 года.
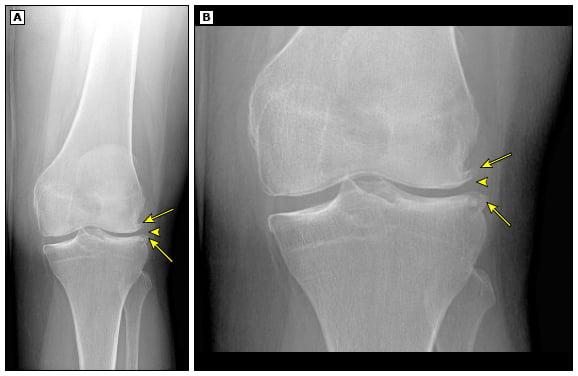
Гилаш Анна, 59 лет, Россия. Эндопротезирование правого коленного сустава, август 2019 года. Левый сустав был заменен в августе 2016 года.
Гридасова Алла. Второй визит в клинику для замены второго тазобедренного сустава.
Пушкина Тамара, 77 лет. Эндопротезирование тазобедренного сустава, октябрь 2019 года.
Собин Николай, 65 лет. Эндопротезирование коленного сустава и реабилитация после операции. Август 2019 года.
Фомина Алла, 65 лет. Эндопротезирование второго тазобедренного сустава (первый в 2015 году) и реабилитация.
Владимир Болтенко, 55 лет. Ревизионное эндопротезирование тазобедренного сустава и реабилитация.
Ярошевич Елена, Москва, Россия. Малоинвазивная замена тазобедренного сустава и реабилитация.
Пуксант Светлана, 46 лет, Санкт-Петербург, Россия. Миниинвазивная замена тазобедренного сустава.