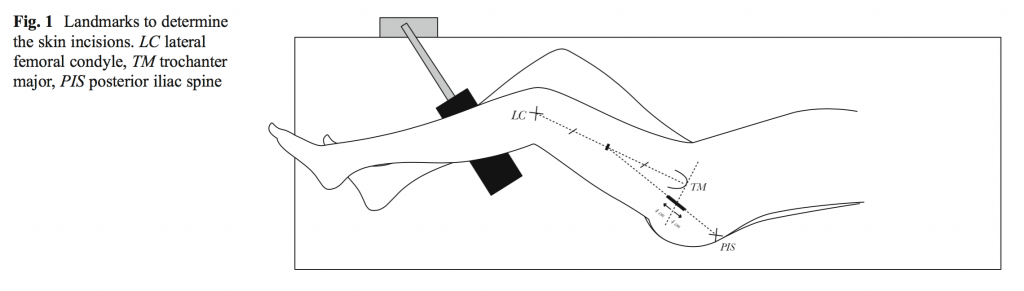
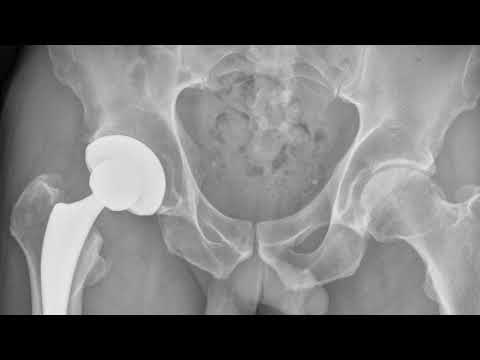
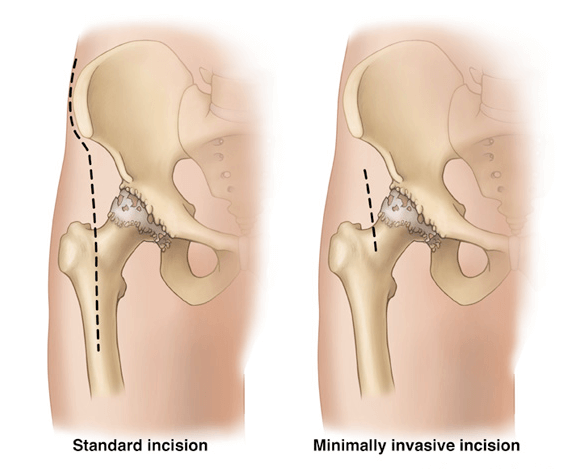
Передне-боковой и задний доступ при эндопротезировании ТБС
International Orthopaedic (SICOT) (2007) 31:597-603
Prospective and comparative study of the anterolateral mini-invasive approach versus minimally invasive posteior approach for primary total hip replacement.
J.M. Lafosse, P. Chiron, F. Molinier, H. Bensafi, J. Puget
С тех пор, как малоинвазивный метод полного эндопротезирования тазобедренного сустава был внедрен в практику, интерес к нему со стороны и врачей, и пациентов с годами не ослабевает. Мы предлагаем результаты сравнительного анализа переднебокового (ALMI, 35 случаев первичного протезирования) и заднего (MIP, 43 случая) доступов при малоинвазивном методе протезирования тазобедренного сустава. Пациенты в группах — мужчины и женщины — не различались по возрасту и индексу массы тела, критериям классификации Charnley, диагнозу и предоперационным показателям.
Предоперационные критерии Харриса были значительно ниже у пациентов в группе ALMI, в то время как операция в этой группе была продолжительнее и кровопотери больше. Осложнения при операции также случались чаще при переднебоковом доступе. Так, например, были отмечены четыре трещины большого вертела, одна трещина калькара, три неудачно выбранных направления установки импланта по сравнению с одним случаем перелома бедренной кости при заднем доступе. Остальные постоперационные показатели (размещение протеза, послеоперационное обезболивание, продолжительность пребывания в клинике, условия выписки больных) были сравнимы, как и результаты на раннем этапе наблюдения. В течение 6 месяцев не было отмечено ни одного случая осложнения. При переднебоковом варианте доступ осуществляется через внутримышечное пространство между широкой фасцией и средне-ягодичной мышцей. Такой метод оставляет неповрежденной отводящую мышцу (абдуктор), заднюю капсулу и короткие внешние ротаторы. Ранние послеоперационные результаты оценивались как отличные. За счет того, что при малоинвазивном доступе мышцы не повреждаются, значительно сокращается период реабилитации и уменьшается вероятность осложнений.
Резюме
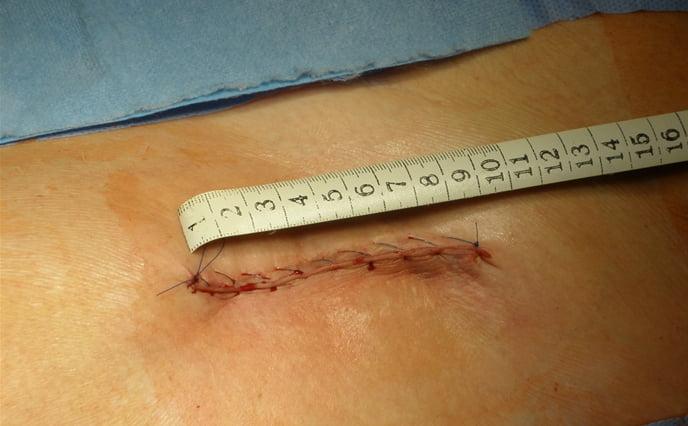 Для ряда специалистов вопрос о преимуществах малоинвазивного доступа при полном эндопротезировании тазобедренного сустава остается открытым. К настоящему времени разработаны несколько вариантов: задний малоинвазивный доступ [12], передний малоинвазивный доступ [14, 23], переднебоковой [3, 5, 13] и метод двух разрезов [4]. Первые результаты применения малоинвазивного доступа были весьма оптимистичны, однако этот метод применяли на пациентах без особых сопутствующих патологий, без избыточного веса и без особенностей строения тела. Не во всех случаях подтверждались преимущества малоинвазивного метода с применением заднего или прямого бокового доступа в сравнении с традиционным подходом. Некоторые авторы отмечали, что единственным преимуществом малоинвазивного метода при явных технических сложностях операции является маленький шрам. В некоторых публикациях даже сообщалось об осложнениях после операции.
Для ряда специалистов вопрос о преимуществах малоинвазивного доступа при полном эндопротезировании тазобедренного сустава остается открытым. К настоящему времени разработаны несколько вариантов: задний малоинвазивный доступ [12], передний малоинвазивный доступ [14, 23], переднебоковой [3, 5, 13] и метод двух разрезов [4]. Первые результаты применения малоинвазивного доступа были весьма оптимистичны, однако этот метод применяли на пациентах без особых сопутствующих патологий, без избыточного веса и без особенностей строения тела. Не во всех случаях подтверждались преимущества малоинвазивного метода с применением заднего или прямого бокового доступа в сравнении с традиционным подходом. Некоторые авторы отмечали, что единственным преимуществом малоинвазивного метода при явных технических сложностях операции является маленький шрам. В некоторых публикациях даже сообщалось об осложнениях после операции.
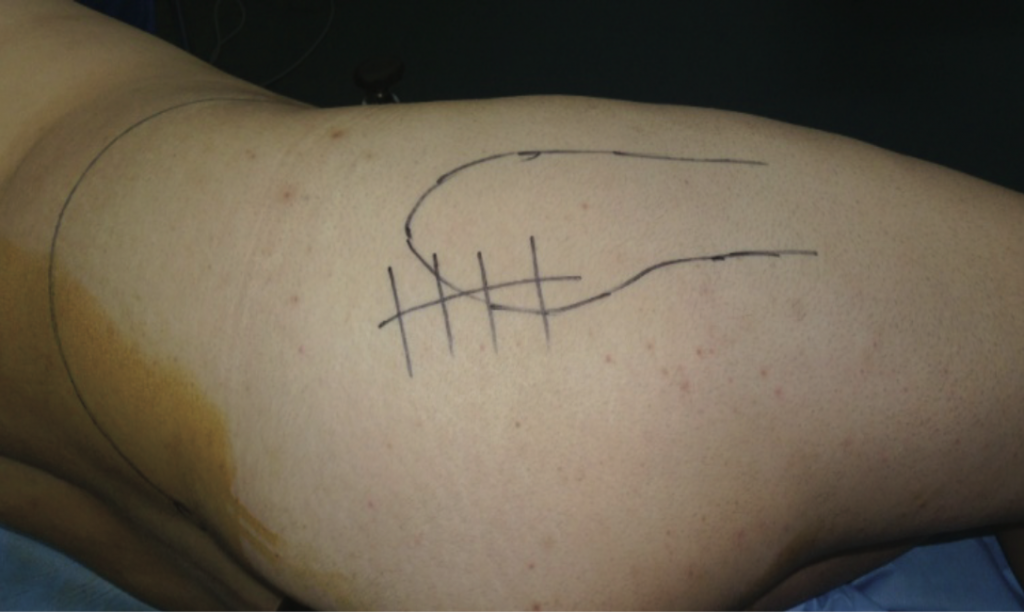
Рис.2 Мини-инвазивный метод с задне-боковым доступом.
Для ряда авторов идея малоинвазивного доступа подразумевает особое отношение ко всем внутрисуставным структурам, и до недавнего времени только два метода, с прямым передним доступом и переднебоковым доступом, которые были описаны Bertin и Rottinger [5], и полностью соответствовали этой концепции. Мини-инвазивный метод с задним доступом требует рассечения коротких внешних ротаторов [8, 12]. При осуществлении прямого заднего малоинвазивного доступа внешняя треть сухожилия средней ягодичной мышцы должна быть отделена от большого вертела. Что касается доступа с двумя сечениями, Mardones [16] показал, что при таком доступе повреждается средняя ягодичная мышца и/или внешние короткие ротаторы.
До настоящего времени не было опубликовано ни одного серьезного сравнительного исследования разных доступов при малоинвазивном методе эндопротезирования, в частности не анализировались преимущества и недостатки переднебокового доступа, так называемого модифицированного метода Уотсона-Джонса (Watson-Jones). Этот метод предполагает использование внутримышечного пространства между широкой фасцией и средне-ягодичной мышцей. При использовании этого метода достигаются наилучшие результаты, поскольку средняя и малая ягодичные мышцы остаются неповрежденными, равно как и части заднего сухожилия и капсулы [20], и в итоге сокращается период реабилитации и восстановление двигательной функции конечности.
В публикации предложен сравнительный анализ ранне-срочных результатов малоинвазивного полного эндопротезирования тазобедренного сустава при переднебоковом (ALMI) [5] и заднем (MIP) [8] доступе.
Импланты и ход операции
Во всех случаях описывается первичное эндопротезирование. Не происходило дискриминации пациентов по весу, росту или индексу массы тела. Единственными критериями, по которым некоторые случаи были исключены, это значительные отклонения в строении тела или те случаи, когда требовалось удаление хирургического материала (переломы шейки бедра, переломы вертлужной впадины, остеотомия и прочее).
Все пациенты были поделены на две группы: постоянную и последовательную. Все пациенты были прооперированы одним хирургом. Группу с переднебоковым доступом составляли 35 пациентов (21 мужчина и 14 женщин). Техника операции описана Bertin и Rottinger [5]. Были использованы гидроксиапатитные бесцементные (в одном случае — с цементированием) бедренные стержни Omnicase (Zimmer, Centerpulse), соединенные с большой головкой Metasul и бесцементные вертлужные чашки Durom (Zimmer, Centerpulse). Вторую группу составляли 43 пациента (28 мужчин и 15 женщин), прооперированные с использованием заднего доступа [8]. Техника операции не отличалась от предыдущей, и всем пациентам установили вертлужную чашку Shuster (Zimmer, Centerpulse) и бесцементные бедренные компоненты с гидроксиапатитным покрытием Omnicase (Zimmer, Centerpulse), изогнутые в сагиттальной плоскости. Все пациенты после операции получили одинаковую программу реабилитации: ортезы не использовались, и пациенты начинали ходить на следующий день после операции (Д1), а с полной нагрузкой на второй день (Д2).
Во обеих группах показанием к операции был или артроз, или остеонекроз. Пациенты в группах не различались по возрасту, весу, росту, полу, диагнозу или предоперационным показателям (Postel и Merle d’Abigne, WOMAC показатели остеоартрита), индексу Charnley. Различия были только по модифицированным критериям Харриса [15], которые были хуже в группе переднебокового доступа. Все данные клинических наблюдений приведены в Таблице 1.
Ход операции
Фиксировался весь ход операции, возможные осложнения, период пребывания в стационаре, условия выписки, а также биохимические показатели пациентов до и после операции: уровень гемоглобина и гематокрит, количество перелитых эритроцитов, общие потери крови.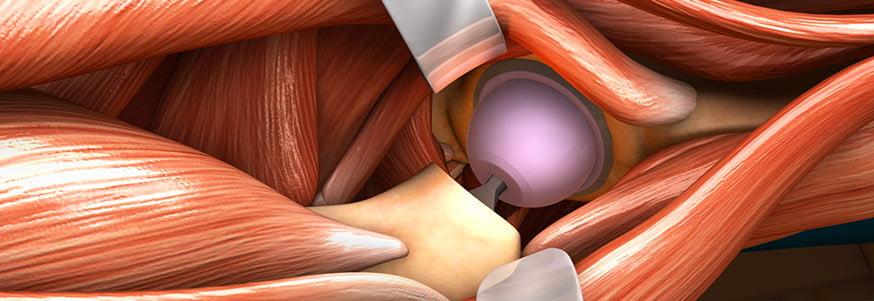
В первые 5 дней после операции болевой синдром купировали анальгетиками на базе морфина.
Оценку первых клинических результатов проводили в виде анкетирования, по которому интенсивность боли и удовлетворенность результатами оценивались по цифровой оценочной шкале NRS от 0 до 10 пунктов, двигательная функция по шкале WOMAC (оценка тяжести остеоартроза) или по модифицированной шкале Харриса.
Всем пациентам сразу после операции проводили переднебоковое рентгеновское обследование таза на предмет возможных осложнений в ходе операции, а также постоперационное рентгеновское обследование (снимок в положении лежа на спине, переднебоковой вид таза и боковой вид бедра). Таким образом проверялись правильное положение установленного протеза, угол отведения и центрирование вертлужной чашки по методу Pierchon [21] (считается, что положение хорошее если измеренное значение отклоняется от теоретического на 5 мм, удовлетворительное, если на 5-10 мм и неудовлетворительное, если более 10 мм).
Все анализы и замеры были выполнены одним специалистом. Статистический анализ проведен с использованием Statview. Для расчета статистических отклонений использовали двусторонний t-критерий Стьюдента, когда распределение признавалось нормальным. Когда отклонение было больше допустимого, использовали тест Wilcoxon. Статистические отклонения между двумя группами рассчитывали на основании двух-выборочного t-критерия Стьюдента или U-критерия Mанна-Уитни. Вероятность ошибки в установке импланта.
Результаты
Все данные по результатам операций приведены в Таблице 2.
- При переднебоковом доступе операция была более продолжительна, время составляло в среднем 80 мин по сравнению с 70 мин при заднем доступе. До- и постоперационные биохимические показатели были сравнимы в двух группах. Общие кровопотери при заднем доступе составили в среднем 450 мл по сравнению с 540 мл при переднебоковом доступе.
- Размещение имплантов было признано удовлетворительным в обеих группах. Угол отведения чашки был значительно больше при переднелатеральном доступе. Разница в длине ног также варьировалась в одних и тех же пределах по обеим группам. Следует отметить, что в группе заднебокового доступа были два пациента, у которых разница в длине ног после операции составляла 25 и 33 мм соответственно. Длину ног затем корректировали с помощью артропластики, и результаты были признаны удовлетворительными.
- Операция эндопротезирования с переднебоковым доступом сопровождалась более частыми осложнениями по сравнению с протезированием с задним доступом. Так, были отмечены 4 случая переломов большого вертела, три неудачных способа размещения протеза (которые потом были скорректированы) и один перелом калькара, что привело к необходимости в ходе операции заменить бесцементный протез на протез с цементированием. Бедренные стержни протезов Omnicase (Zimmer, Centerpulse) поставляются в обоих вариантах: бесцементном и с цементированием, и методы установки, включая оборудование и инструментарий, идентичны. В одном случае, когда вертлужный компонент был вставлен неправильно, потребовалась повторная операция. В группе пациентов, у которых протезирование осуществлялось при заднем доступе, был отмечен только один случай перелома у женщины с остеотомией искривления в анамнезе.
- В постоперационный период в группе с переднебоковым доступом были отмечены три гематомы и повторная операция на 5-ый день у пациента со смещением вертлужного компонента протеза при восстановлении полной нагрузки на конечность. В группе с задним доступом были отмечены четыре гематомы и один случай тромбоза без осложнений. Ни в одной, ни в другой группе не было отмечено ни одного случая развития инфекции. Развитие болевого синдрома и его купирование, период пребывания в клинике и условия выписки пациентов были идентичны в обеих группах.
- Касательно результатов по восстановление двигательной функции конечностей, также не было отмечено существенной разницы по истечении 6 недель, 3 и 6 месяцев. По истечении 6 месяцев треть пациентов сохраняла при ходьбе легкую хромоту; 4 пациентам из 35 (группа с переднебоковым доступом) требовалась при ходьбе помощь, в то время, как только один пациент из 43 (группа с задним доступом) не мог передвигаться самостоятельно. Резюмируя, все пациенты в обеих группах были удовлетворены результатами операции. Постоперационные показатели представлены в Таблице 3.
Обсуждение
Несмотря на то, что интерес к малоинвазивному эндопротезированию растет, существует сравнительно небольшое количество публикаций, посвященных сравнительному анализу разных доступов, включая широко применяемый переднебоковой доступ по методу Bertin и Rottinger [7, 19]. В данной работе приводится сравнительный анализ заднего и переднебокового доступа при малоинвазивном эндопротезировании тазобедренного сустава, выполненного одним хирургом. Оценка результатов операции была проведена независимым экспертом. Для оценки результатов использовали специальные опросники с цифровыми шкалами.
При выполнении протезирования по методу Bertin и Rottinger [5] доступ осуществляется через межмышечное пространство между напрягателем широкой фасции и средне-ягодичной мышцей. При таком доступе теоретически результаты должны быть идеальными, поскольку все мышцы остаются неповрежденными: отводящие мышцы (средний и малый глутеус), широкая фасция и короткие внешние ротаторы. По Jerosch [13] в ходе операции пациент лежит на спине. Проход в операционное поле осуществляется между волокнами напрягателя широкой фасции. Бедро дислоцировали тракцией, приведением к средней линии тела и внешним вращением. Наш опыт показывает, что передняя дислокация бедра сопряжена с определенными трудностями и требует усилий, иногда связанных с риском повреждения тканей. Однако авторы не сообщали о переломах или трещинах в ходе операции [13].
В нашем случае операция также обходилась без переломов, поскольку была возможность отсечь головку бедра in situ перед дислокацией. Тем не менее, мы отметили гораздо более высокий риск осложнений при переднебоковом доступе по сравнению с задним. Переход от заднего доступа к переднебоковому означает новую кривую обучения: выполнение протезирования с переднебоковым доступом требует от хирурга более высокой квалификации. Это связано с нанесением новых ориентиров и сужением пространства для маневра. При недостаточной квалификации и опыте хирурга возможен риск осложнений, таких как перелом/трещина большого вертела, который чаще случается у пациентов с остеопенией или плохо действующим бедренным суставом. Однако в нашем исследовании в двух случаях из 35 пришлось провести повторную операцию из-за смещения бесцементной вертлужной чашки при большой головке. Amstutz [1] в своей работе также отмечал, что при полном протезировании тазобедренного сустава традиционным методом с использованием заднего доступа в случае крупных головок иногда требуется повторная операция. При переднебоковом доступе смещения и повторной операции удается избежать из-за использования иного типа протеза.
Кровопотери были заметно меньше при заднем малоинвазивном доступе, и это объясняется менее длительным ходом операции и эффективным наложением лигатуры на среднюю огибающую бедренную артерию [8]. Некоторые мышечные волокна напрягателя широкой фасции могут быть повреждены циркулярной пилой при рассечении шейки бедра, что вызывает значительное постоперационное кровотечении.
Раннесрочные клинические результаты (наблюдение в течение 12 месяцев) при малоинвазивном переднебоковом доступе были так же удовлетворительны, как и при заднем доступе, соответствовали 90/100 пунктам по шкале Харриса и не отличались от результатов, опубликованных прежде [13]. Сравнение результатов эндопротезирования тазобедренного сустава малоинвазивным задним доступом со стандартным методом протезирования опубликовано в следующих источниках [7, 18, 19, 24]. Авторы отмечают небольшие кровопотери, редкие случаи переливания крови, ускоренный период реабилитации при заднем малоинвазивном доступе по сравнению со стандартным методом, лучшие результаты по шкале Харриса в течение трех месяцев [11] и исчезновение или редкие случаи хромоты в первые полгода после операции [7, 22]. Все авторы отмечают, что вероятность постоперационных или периоперационных осложнений не увеличивалась при малоинвазивном доступе по сравнению со стандартным методом.
При прямом переднем малоинвазивном доступе проход в операционное поле осуществляется через межмышечное пространство. Этот доступ считается наиболее предпочтительным и используются рядом хирургов, хотя и не имеет широкого распространения, поскольку требует специального ортопедического стола для размещения ноги и позиционирования бедра так, чтобы избежать дополнительн ых разрезов для доступа к вертлужной впадине, как это делается, например, методом двойного разреза. Метод двойного разреза, получивший распространение после того, как его внедрил в практику Berger [4], имеет свои преимущества, в частности позволяет контролировать правильность установки протеза и длину конечности в процессе операции. Однако этот метод имеет свои ограничения: например, длинную кривую обучения, высокую вероятность осложнений, невозможность установки цементных протезов и значительные повреждения мышц (средней ягодичной и коротких внешних ротаторов) по сравнению задним малоинвазивным доступом.
Заключение и выводы
Малоинвазивный метод эндопротезирования с передним доступом требует более высокой квалификации и может применяться хирургами после прохождения обучения. Операционные кровопотери больше, чем при заднем доступе, но это объясняется длительностью операции. Постоперационные и коротко-срочные результаты идентичны при заднем и переднем доступе.
| группа ALMI | группа MIP | P | ||
| количество операций | 35 | 43 | ||
| Пол (M/F) | 21/14 | 28/15 | 0.65 | |
| возраст, лет | 57+-13 | 57+-13 | 0.69 | |
| ИМТ, кг/м2 | 25.9+-3.6 | 25.2+-3.1 | 0.38 | |
| баллы ASA-класс:1/2/3-среднее | 18/4/31.57 | 28/11/41.44 | 0.4 | |
| шкала Charnley A/B/C | 12/15/18 | 20/21/2 | 0.06 | |
| Функциональная шкала | ||||
| -баллы PMA (макс 18) | 11.3+-2.4 | 12+-2.9 | 0.29 | |
| модифицированная шкала Харриса | 42.4+-11.3 | 49.7+-16.8 | 0.04 | |
| Баллы (макс 100)WOMAC (индекс остеоартрита) | ||||
| 59.6+-16.3 | 61+-21.2 | 0.75 | ||
| Диагноз | Первичный ОА 15Вторичный ОА: 5; (AVN: 12; RDHOA 2; RP 1) | Первичный ОА 22Вторичный ОА: 5; (AVN: 14; RDHOA 2) | ||
Таблица 1. Клинические показатели до операции. Показаны среднестатистические значения со стандартным отклонением. (ALMI — передне-боковой малоинвазивный доступ; MIP — задний мини-инвазивный доступ; M — мужчины; F — женщины; ASA -Американское общество анестезиологии; PMA — индекс Merle d’Abigne, ОА — остеоартрит; AVN — аваскулярный некроз; RDHOA — быстро прогрессирующий артрит тазобедренного сустава; RP —ревматоидный полиартрит.)
| группа ALMI | группа MIP | P | ||
| Время операции, мин | 79.5 (55-150) | 71 (45-140) | 0.045 | |
| Гемоглобин(г/дл)— до операции— Д5 | ||||
| 14.2+-1.2 | 14+-1.3 | 0.52 | ||
| 10.4+-1 | 10.7+-1.3 | 0.3 | ||
| Гематокрит (%)-до операции-Д5 | 42.7+-3.431.7+-3.1 | 41.7+-3.932.4+-3.7 | 0.410.53 | |
| Данные по трансфузии-количество крови, ед-количество пациентов | ||||
| 0.17+-0.57 | 0.28+-0.8 | 0.8 | ||
| 3/35 | 5/43 | 0.66 | ||
| Общие кровопотери, мл | 573+-197 | 450+-219 | 0.07 | |
| Осложнения при операции | 4 перелома большого вертела; 1 перелом калькара;3 случая неправильного позиционирования протеза | 1 перелом бокового кортекса | 0.003 | |
| Расположение протезов-угол отклонения чашки (градусы)-центрирование чашки(хорошее/удовлетворительное/плохое)-центрирование стержней (градусы) | ||||
| 51.2+-7.9 | 46.5+-6.2 | 0.02 | ||
| 25/10/0 | 28/13/2 | 0.42 | ||
| -0.03+-2.4 | 0.7+-1.9 | 0.42 | ||
| Разница в длине конечностей, мм-до операции-после операции | ||||
| -3.6+-7.9 | -2.3+-6.8 | 0.16 | ||
| 1.2+-7.5 | 1.6+-7.1 | 0.29 | ||
Таблица 2. Клинические и биохимические показатели во время операции. Показаны среднестатистические значения со стандартным отклонением.
| группа ALMI | группа MIP | P | |
| Обезболивание на базе морфина, мг | 22.2+-34.5 | 16+-13 | 0.31 |
| Срок госпитализации, дни | 9.3+-3.2 | 9.9+-2 | 0.36 |
| Выписка (дома/реабилитация, ед) | 18/17 | 22/21 | 0.99 |
| Клинические результаты, 6 недель | |||
| Боль, шкала NRS | 1.2+-0.6 | 1.6+-1.7 | 0.48 |
| модифицированная шкала Харриса | 80.1+-13 | 78+-18 | 0.66 |
| WOMAC (индекс остеоартрита) | 86.7+-7.5 | 82.3+-13 | 0.22 |
| Клинические результаты, 3 месяца | |||
| Боль, шкала NRS | 1.1+-1.1 | 1.2+-1.2 | 0.65 |
| модифицированная шкала Харриса | 88.5+-10 | 84.5+-12.4 | 0.23 |
| WOMAC (индекс остеоартрита) | 88.6+-7.6 | 89+-11.2 | 0.88 |
| Клинические результаты, 6 месяцев | |||
| Боль, шкала NRS | 0.6+-1.2 | 0.9+-1.4 | 0.42 |
| модифицированная шкала Харриса | 90.1+-11.7 | 89.7+-12.3 | 0.91 |
| WOMAC (индекс остеоартрита) | 89.6+-11 | 91+-12 | 0.55 |
| Помощь при ходьбе (количество пациентов) | 4/35 | 1/43 | 0.12 |
| Хромота (количество пациентов) | 11/35 | 14/43 | 0.99 |
| Удовлетворенность по шкале NRS | 8.9+-1.6 | 9.2+-1 | 0.42 |
Таблица 3. Постоперационные показатели и раннесрочные результаты. Показаны среднестатистические значения со стандартным отклонением. NRS — цифровая оценочная шкала.

Телефон: +7 (495) 085-60-82
(Москва и МО). Оператор подберет Вам клинику и врача.
Гавхар Вахидова, 69 лет, Узбекистан. Операция эндопротезирования тазобедренного сустава в июне 2017 года.
Гилаш Анна, 59 лет, Россия. Эндопротезирование правого коленного сустава, август 2019 года. Левый сустав был заменен в августе 2016 года.
Гридасова Алла. Второй визит в клинику для замены второго тазобедренного сустава.
Пушкина Тамара, 77 лет. Эндопротезирование тазобедренного сустава, октябрь 2019 года.
Собин Николай, 65 лет. Эндопротезирование коленного сустава и реабилитация после операции. Август 2019 года.
Фомина Алла, 65 лет. Эндопротезирование второго тазобедренного сустава (первый в 2015 году) и реабилитация.
Владимир Болтенко, 55 лет. Ревизионное эндопротезирование тазобедренного сустава и реабилитация.
Ярошевич Елена, Москва, Россия. Малоинвазивная замена тазобедренного сустава и реабилитация.
Пуксант Светлана, 46 лет, Санкт-Петербург, Россия. Миниинвазивная замена тазобедренного сустава.